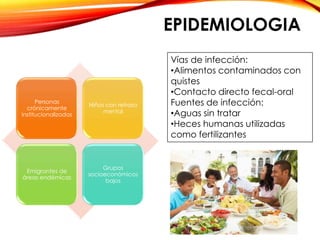
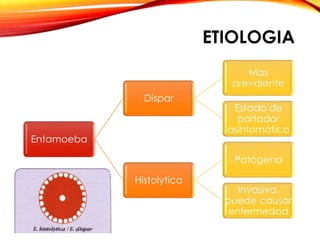
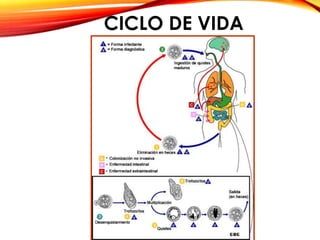
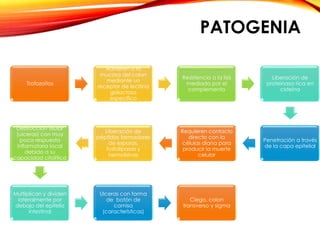
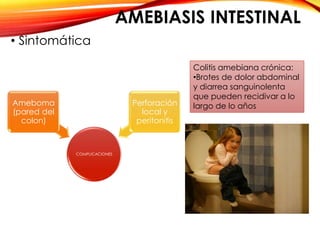
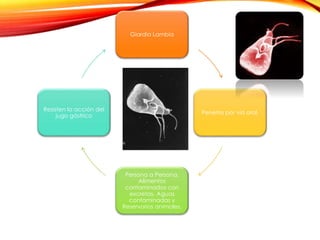
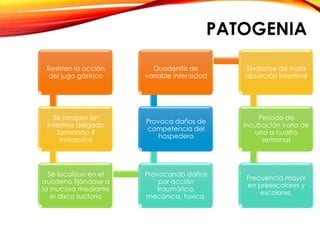
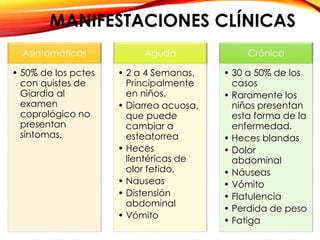
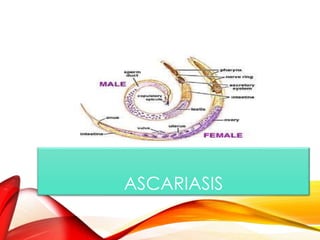
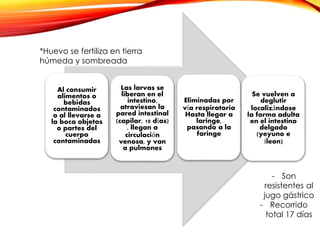
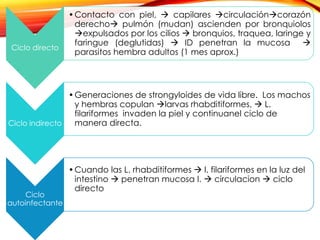
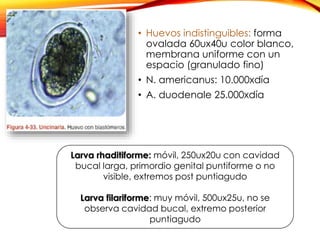
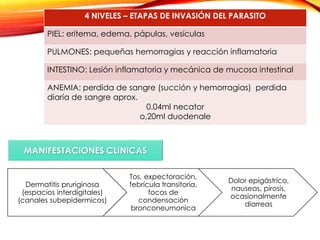
El documento aborda diversas parasitosis, destacando la amebiasis y giardiasis, con detalles sobre su epidemiología, patogenia y manifestaciones clínicas. Se enfatiza la importancia de un diagnóstico adecuado y tratamientos específicos para cada parasitosis, como el uso de amebicidas y antiparasitarios. También se mencionan otros parásitos como trichuris trichura, enterobius vermicularis y ascaris lumbricoides, sus ciclos de vida y consecuencias clínicas en poblaciones vulnerables.