Precauciones universales y lavado de manos (1)
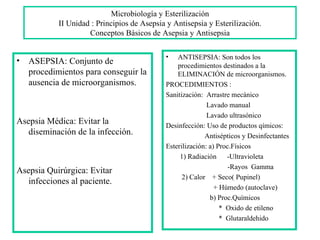
- 1. Microbiología y Esterilización II Unidad : Principios de Asepsia y Antisepsia y Esterilización. Conceptos Básicos de Asepsia y Antisepsia • ANTISEPSIA: Son todos los • ASEPSIA: Conjunto de procedimientos destinados a la procedimientos para conseguir la ELIMINACIÓN de microorganismos. ausencia de microorganismos. PROCEDIMIENTOS : Sanitización: Arrastre mecánico Lavado manual Lavado ultrasónico Asepsia Médica: Evitar la Desinfección: Uso de productos qímicos: diseminación de la infección. Antisépticos y Desinfectantes Esterilización: a) Proc.Físicos 1) Radiación -Ultravioleta -Rayos Gamma Asepsia Quirúrgica: Evitar 2) Calor + Seco( Pupinel) infecciones al paciente. + Húmedo (autoclave) b) Proc.Químicos * Oxido de etileno * Glutaraldehido
- 2. PRECAUCIONES UNIVERSALES EN SALUD • Son un conjunto de medidas destinadas a minimizar el riesgo de transmisión de infecciones entre el personal y los pacientes por patógenos que se pueden transmitir por contacto con sangre y algunos fluidos corporales tales como: Virus de la hepatitis B, hepatitis C, VIH • El contacto con sangre otros fluidos de riesgo puede ocurrir en innmerables situaciones de la práctica hospitalaria en ambientes clínicos o laboratorios. • Puesto que no es práctico, necesario ni factible (además de éticamente discutible) estudiar a todos los pacientes para conocer si son portadores de alguno de estos patógenos, que las personas infectadas pueden no tener síntomas y aún así ser infectantes por largos periodos de tiempo, que la persona puede ser infectante en periodos en que la infección no es detectable con los exámenes de laboratoro existentes,que en algunos casos el hecho de ser infectado puede conducir a deterioro de la calidad de los servicios que se prestan y que los servicios se deben otorgar igualitariamente cualquiera sea la condición del paciente, las precauciones se deben aplicar a todos los pacientes sin distinción.
- 3. Precauciones universales • Este hecho es el que le confiere el carácter Universal a las medidas. Por otra parte, en conocimiento que una persona está infectada con alguno de los patógenos nombrados anteriormente, las precauciones universales son suficientes para prevenr la transmisión al equipo de salud y no se requieren otras medidas especiales. • Las precauciones universales consisten en la utilización de mecanismos de barrera y otros procedimientos destinados a prevenir la exposición parenteral con sangre de los pacientes y, a su vez, disminuir la posibilidad que la sangre del personal de salud se ponga en contacto por via parenteral con los pacientes.
- 4. Precauciones universales A. Uso de barreras protectoras (guantes, mascarillas, anteojos protectores, pechera impermeable) en todos los procedimientos en que existan posibilidades de contacto con los fluidos de alto riesgo. B. El personal que tenga lesiones de las manos (solución de continuidad de la piel, dermatitis exudativa) debe, en lo posible, ser restringido de tomar contacto con sangre u otros fluidos de alto riesgo o, en su defecto, observar siempre el uso de guantes.
- 5. Fluidos corporales • SANGRE • SECRECIONES GENITALES ( semen, secreciones vaginales) • FLUIDOS CORPORALES PROVENENTES DE CAVIDADES NORMALMENTE ESTÉRLES • CUALQUIER OTRO FLUIDO, SECRECIÓN O EXCRECIÓN CON SANGRE VISIBLE
- 6. MANEJO DE MATERIAL CORTOPUNZANTE • El material cortopunzante (utilizado o no en la atencón e pacientes y con o sin fluido corporal) debe eliminarse en envases resistentes a las punciones SIN TOCAR, RECAPSULAR, CORTAR O DOBLAR los instrumentos • Los contenedores para material cortopunzante deben estar adecuadamente rotulados “ CORTOPUNZANTE”. • Los contenedores deben ubicarse en el área sucia para elementos usados y en el área limpia para eliminar las ampollas de vidrio de medicamentos. • Los contenedores deben llenarse sólo hasta ¾ de su capacidad y no debe haber material sobresaliente en ellos.
- 7. Material cortopunzante • El contenedor utilizado debe taparse con su tapa y/o tela adhesiva antes de ser eliminado junto con la basura común. • El personal de aseo debe saber identificar los contenedores y debe manipularlos sin aplastar. • El personal de aseo debe usar guantes gruesos para manipular basura. • El personal de aseo debe lavarse las manos después de quitarse los guantes. SUPERVISIÓN . El cumplimiento cabal de esta normativa debe ser supervisada en forma permanente y documentada por la enfermera o matrona supervisora del servicio o por la persona por ella delegada. Además, el comité de IIH realizará supervisiones no programadas.
- 8. PROCEDIMIENTOS DE PREVENCION DE EXPOSICIONES LABORALES CON SANGRE TIPO DE DESECHABLE REUTILIZABLE MATERIAL Desechar sin manipular en Eliminar la materia orgánica con CORTOPUNZAN envase resistente a las detergente y uso de guante domés- TE punciones tico, después esterilizar con los pro- cedimientos habituales ( * ) Desechar en envase Lavar con detergente y uso de guan- NO CORTOPUN impermeable cerrado tes, después esterilizar con procedi- ZANTE mientos habituales. ( * ) La inmersión en un agente desinfectante previo al lavado no es eficiente, pues la acción de los desinfectantes se altera en presencia de materia orgánica. El proceso de descontaminación previo con agentes químicos sólo da una falsa sensación de seguridad. El concepto actual de descontaminación corresponde al lavado con agua y jabón.
- 9. LAVADO DE MANOS • LAVADO DE MANOS CONCURRENTE O CLÍNICO. DEFINICIÓN: técnica básica que consiste en la eliminación de microorganismos en especial saprófitos,de las manos del operador. OBJETIVOS *Evitar diseminación de gérmenes de una a otra persona. *Protegerse a sí mismo. *Evitar contaminación de material limpio o sanitizado. EQUIPO: +Agua corriente,de preferencia potable (o un jarro) +Jabón antiséptico de preferencia líquido +Toalla desechable +Escobilla de uñas (si necesario
- 10. Procedimiento <Retirar anillos y reloj.Descubrir los brazos hasta el codo. <Abrir la llave. <Mojarse y aplicar jabón en ambas manos,hasta 4 dedos sobre el pliegue de la muñeca,dando especial atención a los espacios interdigitales y uñas. <El jabón debe permanecer en las manos de 30 – 60 segundos. <Las manos se conservan más abajo que los codos para evitar contaminación desde el antebrazo. <Frotar efectuando movimientos de rotación y fricción. <Entrelazar los dedos y frotar los espacios interdigitales, moviendo los dedos hacia arriba y hacia abajo. <Enjuagar 2 veces las manos. <Cerrar la llave con la toalla desechable cuando corresponda. <Desechar la toalla.
- 11. recomendaciones *Se realizará las veces que sea necesario,de acuerdo a los requerimientos en la atención del paciente. *después de usar su pañuelo desechable. *Después de ir al baño. *Después de haber tocado las cosas del paciente,sus vestidos o cualquier tipo de material contaminado. *Se recomienda el uso de crema o loción al final de la jornada. En caso de tener lesiones o manos agrietadas, se recomienda el uso de permanente de guantes durante la jornada.
- 12. • LAVADO DE MANOS QUIRÚRGICO. • DEFINICIÓN: técnica que cdonsiste en un lavado a gran conciencia,de más larga duración (3 min.) ,y que procura la mayor erradicación posible de los microorganismos alojados en la profundidad de la epidermis. OBJETIVOS *Limpieza y desinfección del cirujano, ayudante y arsenalera, que estarán en contacto directo con el paciente. *Desinfección de manos en cualquier tipo de cirugía menor u otros. EQUIPO +Agua corriente y potable. +Jabón líquido antiséptico. +Escobilla esterilizada.
- 13. actividades <Retirar reloj y alhajas y descubrir los brazos hasta arriba de los codos. <Mojar y jabonar manos y antebrazos más arriba de los codos, con movimientos rotatorios especialmente los espacios interdigitales. <Escobillar uñas, dedos en cada una de sus caras, antebrazos y manos con escobilla estéril. <El tiempo de lavado es de 3 minutos. <Enjuagar las manos bajo el chorro del agua dejando escurrir desde la punta de los dedos hasta los codos, una primero y luego la otra. <No tocar ni el lavamanos ni las llaves (si esto sucede , lavar nuevamente). <Cerrar las llaves sólo si hay pedal o sistema alternativo, de lo contrario debe cerrarla otra persona. <Secar las manos con compresa estéril, desde los dedos hasta el codo.
- 17. ETAPAS DEL PROCESO DE ESTERILIZACIÓN • LIMPIEZA / DESCONTAMINACIÓN • INSPECCIÓN • PREPARACIÓN / EMPAQUE • ESTERILIZACIÓN • DESINFECCIÓN • ALMACENAMIENTO • ENTREGA DE MATERIALES • CERTIFICACIÓN DE LOS MÉTODOS DE ESTERILIZACIÓN : Constituyen indicadores que permiten verificar que los materiales fueron sometidos a procesos de esterilización.
- 18. ETAPAS DEL PROCESO DE ESTERILIZACIÓN LIMPIEZA / DESCONTAMINACIÓN: Es la remoción mecánica de toda materia extraña en las superficies de objetos inanimados. Se consigue en general con la utilización de agua y detergente. La materia orgánica e inorgánica presente en los artículos interfiere en los métodos de esterilización y desinfección ya sea impidiendo el contacto del agente esterilizante con todas las superficies o en el caso de procesamiento por calor, prolongando los tiempos de exposición requeridos para lograr el mismo objetivo. La LIMPIEZA disminuye la carga microbiana por arrastre pero no destruye microorganismos. Puede realizarse a través de métodos manuales o automáticos. La tendencia actual es la automatización de procesos de lavado con el fin de lograr mayor estandarización y disminuir los márgenes de error. Siempre debe realizarse una prolija limpieza antes de procesar los artículos. La DESCONTAMINACIÓN tiene como objeto disminuir la carga microbiana de los artículos dejándolos seguros para su manipulación. El término se aplica a artículos contaminados durante la atención de pacientes o por contacto con fluidos corporales o materia orgánica presente en artículos contaminados. la descontaminación se logra a través de la eliminación de la materia orgánica con métodos de limpieza estandarizados. INSPECCIÓN: Coresponde a la evaluación visual de los artículos lavados en búsqueda de desperfectos o suciedad que pudieran interferir en los métodos de esterilización. Esta debe ser realizada en forma minuciosa con apoyo de una lupa en cada uno de los artículos antes de proceder a su preparación o empaque. PREPARACIÓN / EMPAQUE: Los artículos son preparados y empaquetados en condiciones que se facilite su uso y se eviten daños y deterioro del material. Cada artículo tiene requerimientos especiales en cuanto a preparación que deben ser considerados. El empaque requerido por cada artículo depende del método de esterilización, su naturaleza y el uso a que está destinado. Deben ser permeables al método de esterilización que se utilice y resistente al almacenamiento hasta el momento de uso a fin de otorgar seguridad al usuario. ESTERILIZACIÓN: Es la eliminación completa de toda forma de vida microbiana de objetos inanimados incluyendo esporas. Puede conseguirse a través de métodos físicos,químicos y gaseosos. DESINFECCIÓN: Es la destrucción de formas vegetativas de microorganismos en objetos inanimados y no necesariamente esporas. Se realiza por metodos químicos o físicos. La Desinfección de Alto Nivel implica le eliminación total de toda forma de vida microbiana excluyendo sólo las esporas bacterianas. Existen agentes desinfectantes que no tienen capacidad para la destrucción completa de todos los microorganismos vegetativos, en este caso la desinfección que se obtiene se califica como de nivel Intermedio o Bajo. Estos últimos niveles de desinfección tienen muy poca aplicación práctica en la actualidad. ALMACENAMIENTO: Corresponde al proceso a través del cual, los artículos son conservados hasta su uso. Las condiciones de almacenamiento deben asegurar la esterilidad o desinfección del artículo al momento del uso. ENTREGA DE MATERIALES: Corresponde a la distribución de los materiales a los servicios usuarios en cantidad y calidad necesaria para sus requerimientos.
- 19. DESINFECCIÓN Y USO DE DESINFECTANTES EN EL MEDIO HOSPITALARIO En la práctica hospitalaria existen artículos que no requieren ser esterilizados. Ya sea porque el contacto con el paciente es de riesgo menor; o debido a la inexistencia del contacto. Algunos de estos artículos pueden usarse en forma segura con un proceso de DESINFECCIÓN DE NIVEL ALTO, MEDIO O BAJO. Los métodos de desinfección pueden ser físicos o químicos. Existe u n gran número de agentes químicos desinfectantes. b) Desinfección de Alto Nivel: elimina todos los microorganismos incluyendo los virus resistentes. c) Desinfección de Medio Nivel: elimina formas vegetativas de bacterias, hongos y virus pero no necesariamente los virus de tamaño pequeño. d) Desinfección de Bajo Nivel: elimina bacterias patógenas en su forma vegetativa y algunos hongos. Existen desinfectantes de bajo nivel que no destruyen las formas vegetativas de todas las bacterias. La clasificación de los artículos ( críticos, semicríticos y no críticos) junto al nivel de proceso que ellos requerirían para ser esterilizados en forma segura en la atención parece obvio y simple. Sin embargo en la práctica surgen problemas asociados a la necesidad de destrucción de ciertos microorganismos y el procesamiento de ciertos equipos complejos. Los problemas se presentan especialmente con los artículos categorizados como semicríticos y el nivel de proceso que requieren. Es necesario destacar que el proceso de desinfección de alto nivel es complejo, difícil de evaluar y sujeto a falla humana con frecuencia. Por este motivo siempre deben preferirse los métodos vigentes de esterilización si es posible. Métodos de desinfección: 1.-Desinfección térmica por medio de vapor a baja temperatura: Consiste en procesar el material e un autoclave a temperatura de 73ºC, por un tiempo entre 12 – 15 min. Este proceso puede realizarse con material empaquetado para que pueda ser almacenado después de realizado el proceso. El equipo que se utiliza es un autoclave a vapor común con modificaciones para efectuar ciclos a menor temperatura. 2.-Desinfección por métodos químicos: este proceso consiste en poner en contacto el material o superficies con agentes químicos. Para la desinfección de alto nivel, el material debe permanecer en inmersión por un tiempo determinado de acuerdo al producto.
- 20. ANTISÉPTICOS Y DESINFECTANTES * LOS ANTISÉPTICOS SE USAN PARA LAS PERSONAS. * LOS DESINFECTANTES SE USAN PARA LOS OBJETOS Y SUPERFICIES INANIMADAS.
- 21. ANTISÉPTICOS Sustancias químicas que se utilizan para: • Preparar la piel, la vagina o la cérvix antes de un procedimiento clínico. • Lavarse quirúrgicamente • Lavarse las manos en situaciones de alto riesgo, tal como antes de un procedimiento invasivo o de contacto con usuarios que tengan riesgo de infección ( Ej.: Recién Nacidos, usuarios inmunodeprimidos). Se usan para reducir o destruir los microorganismos de la piel o de las mucosas sin hacer daño a los tejidos. Normalmente tienen menos potencia que las sustancias químicas usadas para desinfectar objetos inanimados. Esta es la razón por la que nunca se deben usar antisépticos en materia inerte tales como instrumentos, superficies o guantes reutilizables. Además, nunca se deben dejar en remojo objetos como pinzas, tijeras, bisturí o agujas de sutura en soluciones antisépticas. Algunos ejemplos: +CLORHEXIDINA y las soluciones de yodóforos son los mejores antisépticos para usar en instituciones de salud. Aunque los productos que contienen clorhexidina son ideales para el lavado quirúrgico y la preparación general de la piel, es posible que no sean el mejor tipo para la región genital, debido a la posibilidad de irritación. Para esta región es mejor utilizar yodóforos. Sin embargo, en la ausencia de éstos la mejor alternativa es un producto que contenga clorhexidina. +YODÓFOROS son productos que se usan desde hace tiempo también como desinfectantes. Son la combinación del yodo y un agente soluble, el más usado es la Povidona Yodada. Las formulaciones existentes no son esporicidas por lo que podrían contaminarse con gérmenes Gram (-), es por esto que se recomienda no mantener las soluciones por mucho tiempo. Este producto no está calificado como desinfectante de alto nivel . No debe ser utilizado en personas alérgicas al yodo o sus derivados.
- 22. DESINFECTANTES ALCOHOLES: Son componentes químicos solubles en agua, puede ser etílico o isopropílico. Destruyen rapidamente formas vegetativas de bacterias, hongos y virus. La concentración óptima está entre 60% a 90% por volumen. La concentración habitual de uso es de 70%. El alcohol etílico es un desinfectante de nivel intermedio y se usa en la desinfección de algunos artículos semicríticos y no críticos. Se ha usado con éxito en la desinfección de termómetros orales y rectales y pequeñas superficies como las tapas de goma de algunos frascos de medicamentos y para aspirar canales de endoscopios. Las desventajas de los alcoholes en los equipos es que dañan la cubierta de los lentes, tienden a alterar y endurecer la goma y ciertos tubos plásticos, se inactivan en presencia de materia orgánica y se evaporan rápidamente, por lo que es difícil lograr un contacto prolongado. Es por esto que no deben usarse para desinfección de alto nivel ni para materiales en inmersión. CLORO Y DERIVADOS: Los hipocloritos son los desinfectantes clorados más usados y están disponibles en forma líquida (hipoclorito de sodio) o sólida (hipoclorito cálcico). Tiene un amplio espectro microbicida. Su uso está limitado porque se inactivan en presencia de materia orgánica,son inestables y corroen el material metálico. Por otra parte, son tóxicos en contacto con piel y mucosas.Duran aproximadamente 1 mes en contenedores cerrados, en obscuridad y con capacidad completa. ACIDO PERACÉTICO :Su actividad microbicida es conocida desde pricipios de siglo. Su acción no se altera con la presencia de catalasas o peroxidasas bacterianas y tiene mejor solubilidad con el materal lipídico que el peróxido de hidrógeno. Se encuentra disponible sólo para uso en equipos automatizados para esterilización o desinfección de endoscopios y laparoscopios. AMONIOS CUATERNARIOS: Su acción microbicida es muy limitada. La mayoría de las formulaciones son como detergentes/desinfectantes y están limitados al uso en saneamiento ambiental común de superficies. El agua dura, jabón y materia orgánica reducen su actividad. El agente activo es absorbido por textiles como géneros y gasa, por lo tanto pueden contaminarse con bacilos gram(-). FENOLES : Fueron los primeros productos utilizados en desinfección hospitalaria, debido a los trabajos de Lister, pionero de la asepsia quirúrgica. Pueden ser absorbidos por el material poroso, dejando residuos difíciles de eliminar. Se usan para limpieza de superficie y elementos no críticos. No deben ser usados en unidades de recién nacidos, por la mayor incidencia de hiperbilirrubinemia en niños hospitalizados en donde se usan estos productos como desinfectantes. FORMALDEHIDO : Con alcohol es un desinfectante de alto nivel y fue usado en el pasado para la desinfección de equipos. En la actualidad está descontinuado su uso debido a su alta toxicidad y olor penetrante. Sólo se utiliza como desinfectante en solución acuosa para filtros de hemodiálisis y para esterilización en forma de vapor en equipos qe aseguren que no quedan residuos en el material procesado. GLUTARALDEHIDO : Es el agente más usado en la actualidad como desinfectante de alto nivel de equipos médicos tales como endoscopios y laparoscopios, equipos de terapia respiratoria, transductores y equipos de anestesia. El producto es tóxico al ser inhalado y al entrar en contacto con piel y mucosas. Los equipos sometidos a desinfección por glutaraldehido deben ser enjuagados rigurosamente para evitar residuos tóxicos. La solución madre es ácida. Para tener propedades desinfectantes debe ser activada (alcalinizada). Dura aproximadamente 14 días. PERÓXIDO DE HIDRÓGENO ESTABILIZADO : Un producto desinfectante que ha sido incorporado en la última década. Actualmente no disponible en Chile. Recomendado para desinfectar lentes de contacto, respiradores, endoscopios. Dura aprox. 21 días. ÁCIDO PERACÉTICO/ PERÓXIDO DE HIDRÓGENO : Esta mezcla no requiere activación, el tiempo DAN es de 25 minutos y su duración es de 14 días. Buena compatibildad con el material. Experiencia limitada en endoscopios. ORTHOPHTALALDEHIDO : reciente aprobación de la FDA. No requiere activación y es estable por 14 días.No presenta irritación nasal y ocular , tiene buena compatibilidad con los equipos. En Chile se recomienda el uso de inmersión de 10 minutos para lograr una desinfección de alto nivel.
- 23. NORMAS PARA DESINFECCIÓN DE ALTO NIVEL. 1 .-El material que sea sometido a desinfección de alto nivel debe estar totalmente libre de materia orgánica, porque ésta interfiere en el proceo de desinfección. Se recomienda la utilización de detergentes de tipo enzimático y sumergir el endoscopio inmediatamente después de ser utilizado, enjuagar y secar prolijamente para evitar la diluición del desinfectante y alterar su concentración. 2 .-Los agentes químicos utilizados deben corresponder a los aprobados por esta norma y a los que hayan sido aprobados según ORD 4G/4175 del 11/08/97 del Ministerio de Salud. 3 .-La solución debe estar vigente. Para estos efectos debe consignar la fecha de vencimiento en el contenedor o bidón. 4 .-Las soluciones se deben manipular con protección adecuada para evitar exposición laboral del personal que los manipula. 5 .-El tiempo de desinfección de alto nivel debe ser establecido de acuerdo a las características propias de cada desinfectante. 6 .-Si se trata de un procedimiento por medio de agentes químicos, se deben sumergir completamente los materiales a desinfectar. Si los materiales tienen canales o tubos se debe verificar que el desinfectante llene el lúmen y tenga contacto con todas las superficies a desinfectar. El contenedor seleccionado para la desinfección debe asegurar este contacto. 7 .-Los contenedores deben mantenerse tapados para evitar la evaporación y vapores tóxicos en el ambiente. 8 .-Pasado el tiempo de exposición se deben sacar los artículos manipulándolos con técnica aséptica (guantes estériles) y enjuagándolos con agua estéril o destilada cuidando de no contaminarlos. En caso que los productos no sean utilizados de inmediato deben secarse por medio de aire filtrado o compresas estériles y guardarse envueltos en paños estériles siguiendo iguales recomendaciones que para el almacenamiento de material estéril. Se debe tener presente que bajo ninguna circunstancia los artículos pueden almacenarse húmedos. 9 .-Se debe utilizar controles químicos que midan la concentración del desinfectante en la medida que exista disponibilidad de ellos. 10.-Los procedimientos de desinfección de alto nivel deben ser realizados en áreas bien ventiladas a fin de evitar exposición del personal a vapores producudos por el agente químico. 11.-No es recomendable enjuagar los artículos desinfectados de alto nivel con agua corriente debido a la posibilidad de contacto con superficies contaminadas. En caso de no contar con agua estéril para este fin, debe usarse alcohol etílico o isopropílico para el último enjuague. Este producto eliminará microorganismos residuales y contribuirá en el proceso de secado.
- 24. ESTERILIZACION ES UN PROCESO QUE PERMITE LA DISMINUCION O ELIMINACION COMPLETA DE TODA FORMA DE VIDA MICROBIANA
- 25. FUNCION DEL SERVICIO DE ESTERILIZACION • PROPORCIONAR EL MATERIAL ESTERILIZADO O DESINFECTADO DE ALTO NIVEL EN CONDICIONES DE USO QUE NO INVOLUCREN RIESGOS DE COMPLICACIONES O ACCIDENTES EN LOS PACIENTES Y/ O PERSONAL QUE LOS UTILIZAN
- 26. MATERIALES QUE SE SOMETEN A ESTERILIZACION CLASIFICACION
- 27. SEGÚN RIESGO DE USO • ARTICULOS CRITICOS : SE COLOCAN EN CONTACTO CON CAVIDADES ESTERILES DEL ORGANISMO O EL TEJIDO VASCULAR • ARTICULOS SEMICRITICOS: ENTRAN EN CONTACTO CON PIEL NO INTACTA O CON MUCOSAS • ARTICULOS NO CRITICOS: SOLO CONTACTO CON PIEL SANA
- 28. SEGÚN TIPOS DE MATERIALES • ACERO INOXIDABLE : • VIDRIOS : SON RIGIDOS, RESISTENTE A OXIDACION Y FRAGILES Y RESISTEN ALTAS TEMPERATURAS TEMPERATURAS ALTAS • PLASTICOS : SON CAPACES • LATEX : SE ALTERA CON EL DE DEFORMARSE Y PROCESO DE MOLDEARSE. EN GENERAL REESTERILIZACION RESISTEN LA ACCION DE • ALGODONES: SE DEBEN ACIDOS, ALCALIS Y ESTERILIZAR EN ALGUNOS SOLVENTES PROCESOS QUE ASEGUREN SU SECADO
- 29. METODOS DE ESTERILIZACION A BAJAS A ALTAS TEMPERATURAS TEMPERATURAS INMERSION EN ACIDO PERACETICO CALOR SECO OXIDO DE ETILENO CALOR HUMEDO VAPOR DE FORMALDEHIDO PLASMA DE PEROXIDO DE HIDROGENO
- 30. ESTERILIZACION POR CALOR SECO 1. ES A TRAVES DE UNA ESTUFA QUE RECIBE EL NOMBRE DE PUPINEL 2. ELIMINA MICROORGANISMOS POR COAGULACION DE LAS PROTEINAS 3. ES INAPROPIADO PARA MATERIALES COMO LIQUIDOS, GOMAS Y GENEROS 4. SU USO SE LIMITA A QUELLOS MATERIALES QUE NO PUEDEN ESTERILIZARSE EN AUTOCLAVE 5. FUNCIONA SEGÚN Tº Y TIEMPO PARA ALCANZAR ESTA Tº
- 31. ESTERILIZACION POR CALOR HUMEDO 1. AUTOCLAVE A VAPOR 2. ELIMINA MICROORGANISMOS POR DESNATURALIZACION DE LAS PROTEINAS 3. ES EL METODO MAS EFECTIVO, ECONOMICO Y RAPIDO 4. SE PROCESA INSTRUMENTAL QUIRURGICO, TEXTILES Y GOMAS 5. USA LA RELACION TIEMPO TEMPERATURA Y PRESION
- 32. ESTERILIZACION POR ACIDO PERACETICO 1. AGENTE QUIMICO LIQUIDO Y OXIDANTE SOLUBLE EN AGUA 2. PODER BACTERICIDA, FUNGICIDA Y ESPORICIDA 3. NO DEJA RESIDUOS TOXICOS 4. SE UTILIZA PARA ENDOSCOPIOS Y LAPAROSCOPIOS 5. EL MATERIAL PUEDE SER UTILIZADO DE INMEDIATO
- 33. ESTERILIZACION POR OXIDO DE ETILENO (ETO) AGENTE QUIMICO CON ALTO PODER MICROBICIDA, INHABILITA A LA CELULA PARA REPRODUCIRSE Y METABOLIZAR ES LIQUIDO Y SE VOLATILIZA LA PRESENTACION MAS USADA ES AL 100% EN CARTRIDGES SELLADOS PARA UN SOLO CICLO QUE SE ROMPEN EN EL MOMENTO QUE SE INICIA LA ESTERILIZACION
- 34. ETO PRODUCTO TOXICO PARA PIEL , MUCOSAS Y APARATO RESPIRATORIO POTENCIALMENTE CANCERIGENO, ADEMAS ES INFLAMABLE ETAPAS : ACONDICIONAMIENTO Y HUMEDIFICACION, EXPOSICION AL GAS, EXTRACCION DEL GAS Y AIREACION LA INSTALACION DE LOS EQUIPOS Y EL ALMACENAMIENTO REQUIERE UNA ZONA VENTILADA Y ALEJADA DE LA CIRCULACION DEL PERSONAL Y PUBLICO
- 35. ESTERILIZACION POR VAPOR DE FORMALDEHIDO • ELIMINA MICROORGANISMOS IGUAL QUE EL ETO • ES LIQUIDO Y SE VOLATILIZA • PRODUCTO TOXICO, CONSIDERADO CANCERIGENO • LOS HOSPITALES DONDE SE UTILIZA DEBEN EFECTUAR AL MENOS ANUALMENTE MEDICIONES DE FORMALDEHIDO AMBIENTAL Y RESIDUAL EN LOS MATERIALES
- 36. PLASMA DE PEROXIDO DE HIDROGENO 1. AGENTE QUIMICO 2. PROPORCIONADO EN ENVASES SELLADOS QUE SON ABIERTOS DENTRO DEL EQUIPO 3. NO ES COMPATIBLE CON PAPEL, GENERO, LIQUIDOS NI POLVOS 4. YA QUE SE DESCOMPONE EN OXIGENO Y AGUA , NO REQUIERE MONITOREO AMBIENTAL
- 37. CONTROLES O INDICADORES DE ESTERILIZACION TIENEN COMO OBJETIVO CERTIFICAR QUE EL PROCESO SE EFECTUO EN FORMA ADECUADA
- 38. INDICADORES QUIMICOS • SON CINTAS ADHESIVAS DE PAPEL ESPECIAL QUE VAN INSERTAS EN LOS EMPAQUES O DENTRO DEL PAQUETE • CAMBIAN DE COLOR O DE ESTADO CUANDO SE EXPONEN A ETAPAS DEL PROCESO • SON LA MONITORIZACION RUTINARIA DE LOS PROCESOS DE ESTERILIZACION • SON ESPECIFICOS PARA CADA METODO DE ESTERILIZACION POR LO QUE PERMITEN IDENTIFICAR EL METODO DE ESTERILIZACION UTILIZADO
- 39. INDICADORES BIOLOGICOS • ESTAN DISEÑADOS PARA COMPROBAR LA PRESENCIA O AUSENCIA DE MICROORGANISMOS VIABLES DESPUES DEL PROCESO DE ESTERILIZACION • EXISTEN LOS AUTOCONTENIDOS QUE SON ESPORAS VIABLES DENTRO DE UN TUBO PLASTICO CON CALDO DE CULTIVO QUE CAMBIA DE COLOR, SU LECTURA ES EN 48 HRS
- 40. INDICADORES BIOLOGICOS • OTRO TIPO ES EL DE LECTURA RAPIDA. CONSISTE EN UN SUSTRATO QUE AL DETECTAR UNA ENZIMA ACTIVA ASOCIADA A ESPORAS DE MICROORGANISMOS PASA A SER FLUORESCENTE , SI ES FLUORESCENTE HAY FALLA EN EL PROCESO SI NO LO ES INACTIVÓ A LA ENZIMA POR LO QUE EL PROCESO FUE ADECUADO
- 41. ETAPAS DEL PROCESO DE ESTERILIZACION • LIMPIEZA / DESCONTAMINACION • INSPECCION • PREPARACION/EMPAQUE • ESTERILIZACION • DESINFECCION • ALMACENAMIENTO • ENTREGA DE MATERIALES • CERTIFICACION DE LOS METODOS DE ESTERILIZACION
- 42. LIMPIEZA/ DESCONTAMINACION LA LIMPIEZA DEBE REDUCIR POR ARRASTRE EL NUMERO DE MICROORGANISMOS PRESENTES EN LOS ARTICULOS Y ELIMINAR COMPLETAMENTE LA MATERIA ORGANICA E INORGANICA LA DESCONTAMINACION ES LA REMOCION DE LOS MICROORGANISMOS DE LOS OBJETOS O ARTICULOS CONTAMINADOS CON FLUIDOS CORPORALES O RESTOS ORGANICOS
- 43. ETAPAS DEL PROCESO DE LAVADO • PRE LAVADO: • LAVADO: SE PUEDE HACER REMUEVE LA MANUAL O AUTOMATICO, MATERIA ORGANICA CON LAVADORA VISIBLE O SUCIEDAD DESCONTAMINADORA O MAQUINA ULTRASONICA. DE GRAN TAMAÑO, SE EL COMPLEMENTO DEL SUMERGE EL LAVADO ES LA MATERIAL EN AGUA LUBRICACION CON DETERGENTE • SECADO : EXISTEN SECADORAS AUTOMATICAS O SE REALIZA CON AIRE COMPRIMIDO
- 44. EMPAQUES DE MATERIALES CARACTERISTICAS POROSIDAD PERMEABILIDAD SELLADO IMPERMEABILIDAD RESISTENCIA AL AIRE RESISTENCIA A LA MANIPULACION ATOXICO LIBRE DE HILOS O FIBRAS ECONOMICO SIN MEMORIA
- 45. TIPOS DE EMPAQUE • EMPAQUES DE GRADO MEDICO COMO EL PAPEL CREPADO QUE SE UTILIZA PARA AUTOCLAVE Y ETO Y EL PAPEL MIXTO QUE TIENE UNA LAMINA TRANSPARENTE QUE PERMITE VER EL INTERIOR, CON INDICADOR QUIMICO INCORPORADO
- 46. TIPOS DE EMPAQUE • DE GRADO NO MEDICO COMO LA CREA O LONA QUE SE UTILIZA EN AUTOCLAVE Y EL PAPEL KRAFT QUE SE UTILIZA COMO ENVOLTORIO DE RIÑONES O CAJAS SIMPLES
- 47. NORMAS DEL EMPAQUE LOS EMPAQUES DEBEN SER SELLADOS POR CALOR U OTRO METODO QUE IMPIDA EN FORMA SEGURA EL ACCESO DE POLVO O PARTICULAS EL PESO NO DEBE EXCEDER LOS 7,7 KG EL INSTRUMENTAL QUIRURGICO CON CREMALLERA DEBE ESTERILIZARSE SEMI ABIERTO PARA EMPAQUE DE TEXTILES SE RECOMIENDAN DIMENSIONES DE 30.5X30.5X50.8 Y 5.5 KG DE PESO TODOS LOS PAQUETES DEBEN LLEVAR UN INDICADOR QUIMICO EXTERNO
- 48. DESINFECCION ES UN PROCESO QUE ELIMINA MICROROGANISMOS VEGETATIVOS DE OBJETOS INANIMADOS Y NO ASEGURA LA ELIMINACION DE ESPORAS LA DESINFECCION DE ALTO NIVEL ELIMINA TODOS LOS MICROORGANISMOS INCLUYENDO LOS VIRUS RESISTENTES Y MYCOBACTERIUM TUBERCULOSIS EXISTE POR METODOS TERMICOS Y METODOS QUIMICOS
- 49. ALMACENAMIENTO Y DISTRIBUCION DEL MATERIAL ESTERIL EL CORRECTO ALMACENAMIENTO Y DISTRIBUCION TIENE COMO OBJETIVO PREVENIR LA CONTAMINACION DEL MATERIAL ESTERIL
- 50. NORMAS DE ALMACENAMIENTO • EL AREA DE ALMACENAMIENTO DEL MATERIAL ESTERIL DEBE ENCONTRARSE CERCANA A LOS SERVICIOS DE MAYOR REQUERIMIENTO • EL TAMAÑO Y ESPACIO DEBEN SER PLANIFICADOS DE ACUERDO A LAS COMPLEJIDAD Y TAMAÑO DEL HOSPITAL • LOS REVESTIMIENTOS DEBEN SER LISOS, LAVABLES Y BORDES REDONDEADOS PARA EVITAR LA ACUMULACION DE POLVO
- 51. NORMAS II • DEBE EXISTIR DE PREFERENCIA LUZ NATURAL • SE DEBE MANTENER LA TEMPERATURA EN UN RANGO DE 18 A 20 ºC Y LA HUMEDAD ENTRE 35 Y 50 % • AIRE FILTRADO • LAS ESTANTERIAS DEBEN ESTAR A 30 CM. DEL SUELO Y 100 CM DEL TECHO • PROTEGIDOS DEL CALOR Y SOL
- 52. NORMAS III • VIGENCIA DEL MATERIAL ESTERIL ENVOLTURA ESTANTE ESTANTE CERRADO ABIERTO UNA 6 SEMANAS UN DIA DOS 6 MESES 6 SEMANAS CON MAXIMO 5 MAXIMO 5 COBERTOR AÑOS AÑOS PLASTICO
- 53. RECEPCION Y DISTRIBUCION DEL MATERIAL • EL MATERIAL ES RETIRADO Y DISTRIBUIDO POR PERSONAL DE LA CENTRAL DE ESTERILIZACION • EL PERSONAL DE LOS SERVICIOS CANJEA EL MATERIAL SUCIO POR ESTERIL EN LA CENTRAL DE ESTERILIZACION • LA CENTRAL DE ESTERILIZACION DISTRIBUYE EL MATERIAL ESTERIL A LOS SERVICIOS Y EL PERSONAL DE ESTOS TRASLADA EL MATERIAL SUCIO A LA CENTRAL