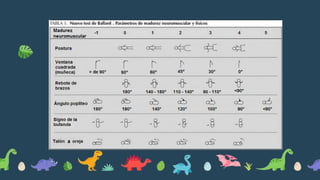
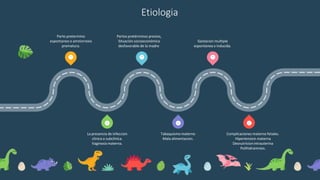
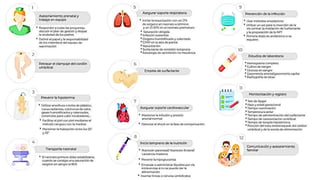
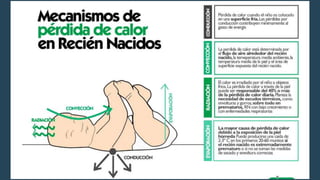
El documento habla sobre la prematuridad, definiéndola como un nacimiento antes de las 37 semanas de gestación. Explica que los recién nacidos prematuros corren un alto riesgo de muerte neonatal y discapacidad. Describe los cuidados que deben brindarse durante el parto y la primera hora de vida, incluyendo el soporte respiratorio, cardiovascular, la administración de oxígeno, la nutrición temprana y el manejo de la sepsis.