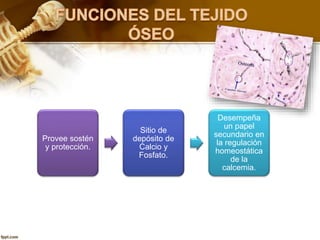
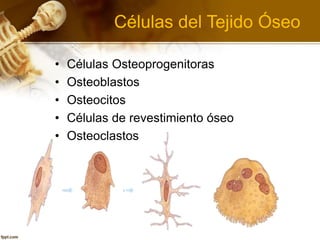
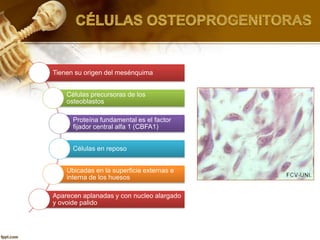
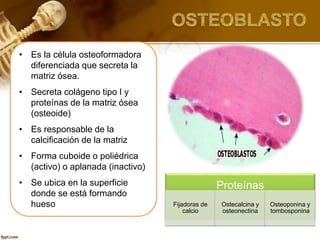
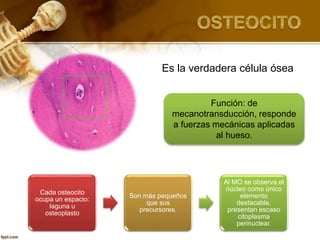
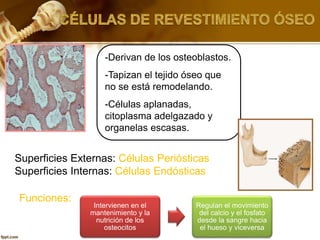
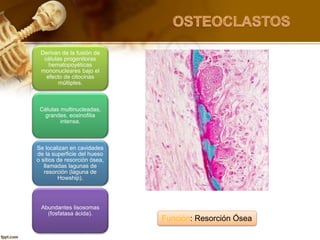
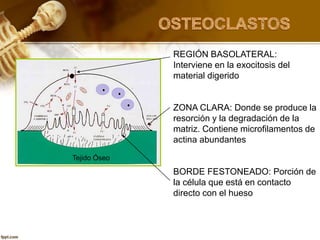
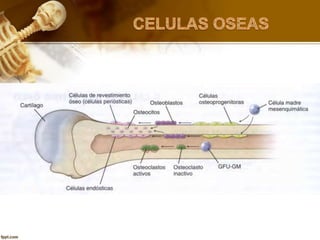
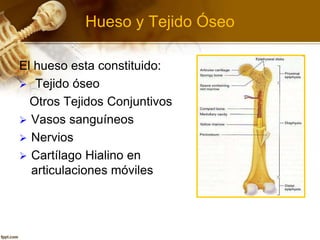
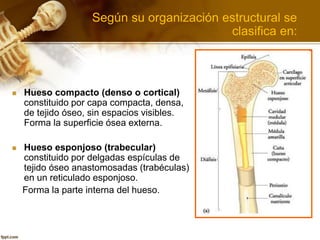
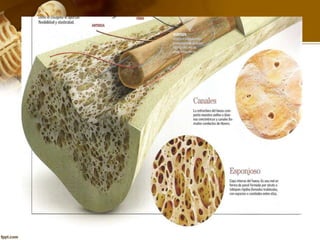
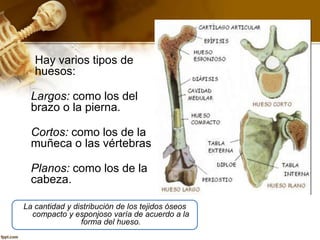
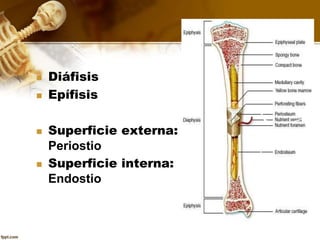
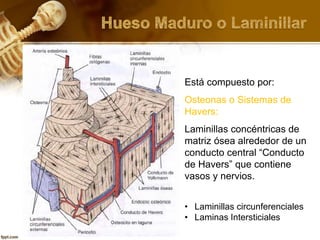
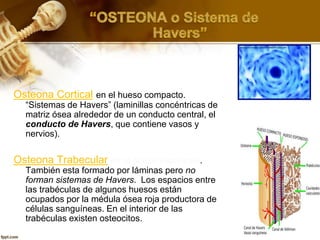
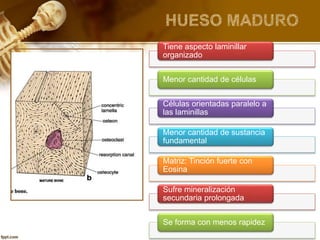
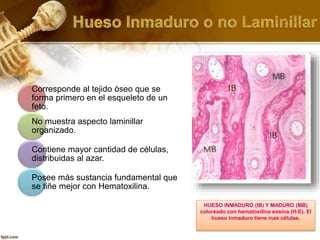
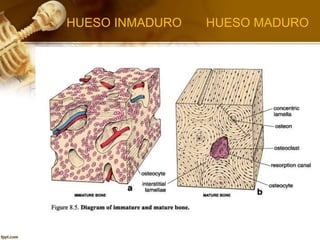
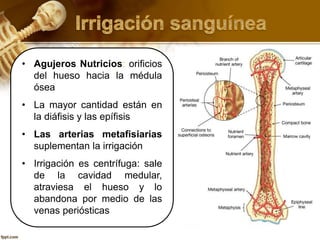
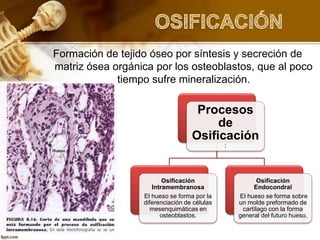
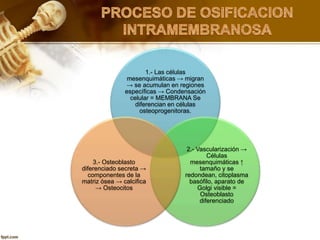
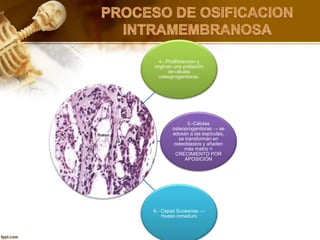
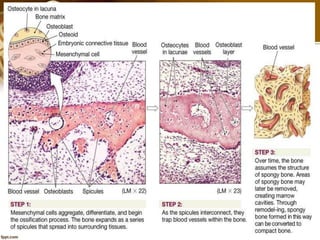
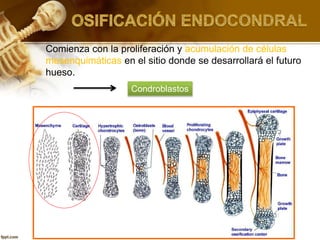
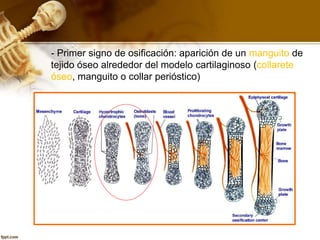
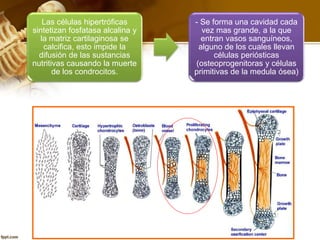
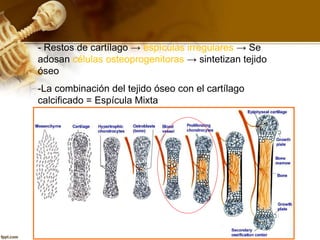
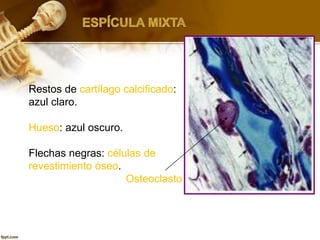
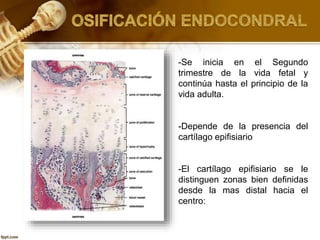
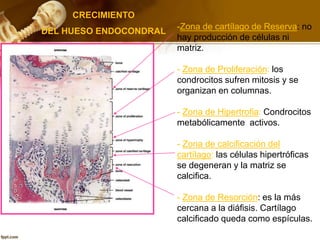
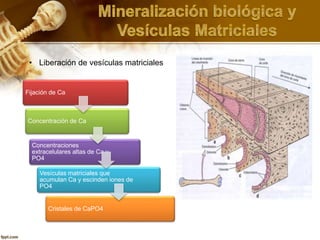
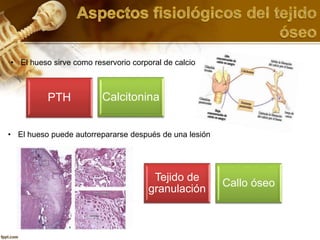
El documento describe el tejido óseo. El tejido óseo está compuesto principalmente de minerales como fosfato de calcio y de fibras de colágeno. Provee sostén y protección al cuerpo y desempeña un papel secundario en la regulación de los niveles de calcio en la sangre. El tejido óseo se renueva constantemente a través de los procesos de formación por los osteoblastos y de reabsorción por los osteoclastos.
![Es un tejido conjuntivo que
se caracteriza por tener
una matriz extracelular
mineralizada
Cristales de hidroxiapatita
[Ca10(PO4) 6(OH)2]](https://image.slidesharecdn.com/tejidooseouc-160429012844/85/Tejido-oseo-2-320.jpg)