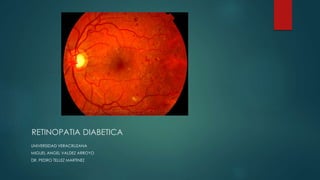
Retinopatia diabetica
- 1. RETINOPATIA DIABETICA UNIVERSIDAD VERACRUZANA MIGUEL ANGEL VALDEZ ARROYO DR. PEDRO TELLEZ MARTINEZ
- 2. RETINA ES EL TEJIDO MAS SENSIBLE A ALTERACIONES POR DIABETES. ES LA SEGUNDA CAUSA DE CEGUERA EN ESTADOS UNIDOS(GRUPOS DE 20- 60 AÑOS). 25% DE LOS DIABETICOS DESARROLLAN RETINOPATIA DIABETICA SU FRECUENCIA AUMENTA CUANTOS MAS AÑOS DE DIABETICO TENGA EL PACIENTE. http://es.slideshare.net/RobRiv/retinopatia-diabetica-e-hipertensiva
- 3. RETINOPATIA Retinopatía es un término genérico que se utiliza en medicina para hacer referencia a cualquier enfermedad no inflamatoria que afecte a la retina, es decir a la lámina de tejido sensible a la luz que se encuentra en el interior del ojo. www.arbraysslaser.com
- 5. CENTRALES En jóvenes, las más frecuentes son la enfermedad de Stargardt, la retinosquisis ligada al cromosoma X y la enfermedad de Best. A partir de los 40 años, las distrofias de epitelio pigmentario en patrón y la distrofia coroidea areolar central. Distrofias con epitelio pigmentario patrón Distrofia macular viteliforme de Best Distrofia macular en alas de mariposa Distrofia reticular de Sjögren Distrofia macrorreticular Distrofia viteliforme del adulto Drusas dominantes (familiares) Enfermedad de Stargardt, también llamada fundus flavimaculatus. Distrofias Focales del Epitelio Pigmentario Distrofia areolar central del epitelio pigmentario Distrofia macular fenestrada, . Distrofia anular concéntrica benigna Distrofia macular de Carolina del Norte, también llamada Distrofia foveal progresiva dominante de Lefler Distrofia del epitelio pigmentario de Noble-Carr-Siegel Alteración de Fotorreceptores Distrofia de conos Degeneración de conos y bastones Alteración de la Membrana de Bruch Distrofia macular pseudoinflamatoria de Sorsby Drusas dominantes
- 6. PERIFERICAS Defectos congénitos progresivos Retinosis pigmentaria Retinitis punctata albescens Amaurosis congénita de Leber Coroideremia Atrofia girata de coroides y retina Distrofia coroidea generalizada Retinosquisis juvenil Degeneración vitreo-retiniana de Wagner Vitreorretinocoroidopatia autosómica dominante Retinopatía pigmentaria atípica con retinosquisis central, de Goldmann-Favre Distrofia cristalina de Bietti Distrofia de células de Müller Defectos congénitos estacionarios Hemeralopía congénita esencial Hemeralopía Congénita con miopía Enfermedad de Oguchi Acromatopsia Fundus albipunctatus Retina moteada de Kandori Alteraciones vasculares Oclusión de la arteria central de la retina Oclusión de la vena central de la retina RETINOPATÍA DIABÉTICA Enfermedad de Coats Coriorretinopatía serosa central
- 7. PERIFERICAS Retinopatías Infecciosas Retinopatía rubeólica Coriorretinopatía diseminada Retinopatía tóxica Metalosis farmacológicas Retinopatía por cloroquina Retinopatía tóxica por Fenotiazina Retinopatía tóxica por Vigabatrina Retinopatía tóxica por Talio Retinopatía tóxica hepática Retinopatía tóxica por Plomo Desprendimiento de retina
- 9. DEFINICION La retinopatía diabética es una causa importante de pérdida visual en adultos, con consecuencias médicas, sociales, y financieras significativas; Es la principal causa de ceguera en el mundo occidental, sobre todo en individuos en edad de trabajar Es la causa más frecuente de casos nuevos de ceguera entre los 20 y los 74 años; en una serie nacional representó la causa más frecuente de pérdida visual monocular y ceguera legal entre los 16 y los 60 años. http://www.geteyesmart.org/eyesmart/diseases-es/retinopatia-diabética
- 13. EPIDEMIOLOGIA Los jóvenes con diabetes tipo I (dependientes de insulina), no desarrollan retinopatía durante al menos 3-5 años después del inicio de la enfermedad sistémica Los diabéticos tipo II (no dependientes de insulina) pueden tener retinopatía en el momento del diagnostico que puede ser la manifestación presentadora. http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 14. ETIOLOGIA • Aunque existen diversos factores que podrían participar en el desarrollo de la retinopatía diabética, EL PRINCIPAL ES LA HIPERGLUCEMIA CRÓNICA; adicionalmente es el único cuya modificación ha demostrado tener un IMPACTO significativo sobre la incidencia de la RETINOPATÍA. http://www.elsevier.es/es-revista-revista-medica-del-hospital-general-325-articulo-retinopatia- diabetica-conceptos-actuales-13190284
- 16. OTROS FACTORES Existen cambios hormonales asociados como la pubertad y el embarazo que pueden acelerar la aparición de la RD. Se puede considerar que existen factores genéticos investigados y relacionados con el desarrollo y progresión de la RD. Así los pacientes con HLA-DR4 tienen una mayor prevalencia de retinopatía proliferativa. Aparece micro - albuminuria Desde el punto de vista ocular existen factores de riesgo para el desarrollo y progresión de RD COMO SON LA HIPERTENSIÓN OCULAR, EL ANTECEDENTE DE OCLUSIÓN VENOSA RETINIANA, LA PRESENCIA DE INFLAMACIÓN OCULAR, TRAUMATISMOS OCULARES Y EL TRATAMIENTO CON RADIOTERAPIA http://www.elsevier.es/es-revista-revista-medica-del-hospital-general-325-articulo-retinopatia- diabetica-conceptos-actuales-13190284
- 20. Etiopatogenia HACE UNA REDUCCION EN EL FLUJO VASCULAR RETINAL LA CUAL PRODUCE ISQUEMIA Y LLEVA UN ADISMINUCION DE LA OXIGENACION A NIVEL CELULAR DE LARETINA LA RETINA ES EL TEJIO QUE CONSUME MAS OXIGENO ENRELACION AL PESO, EN TODO EL CUERPO HUMANO SE ROMPE LA BARRERA HEMATO/RETINAL Y SE PRODUCE EXUDADOS DE PLASMA Y LIPIDOS A CELULAS RETINALES CONSECUENTEMENTE SE PRODUCE EDEMA. http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 21. FISIOPATOLOGIA ESTUDIOS como el DCCT han confirmado que el estricto control glucémico puede retrasar la aparición y/o progresión de la RD, con lo que ya no hay duda de que la exposición prolongada a la HIPERGLUCEMIA ES LA PRINCIPAL CAUSA DE LA RD. Los microvasos de la retina consisten en células endoteliales que yacen sobre una membrana basal (MB) que está rodeada de pericitos. El componente celular (CE y pericitos) y la MB deben considerarse una unidad anatómico- funcional, donde las modificaciones que se produzcan en el componente celular influirán de forma importante en la MB y viceversa. http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 22. FISIOPATOLOGIA(ALTERACIONES ESTRUCTURALES) Causas: a) La propia HIPERGLUCEMIA, que ESTIMULA LA SÍNTESIS DE LAMININA, COLÁGENO TIPO IV Y FIBRONECTINA, tal como se ha demostrado en multitud de estudios experimentales. b) Formación de AGEs. c) DISMINUCIÓN de la SÍNTESIS DE LAS ENzimas que degradan la MB. http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 23. FISIOPATOLOGIA Pérdida de pericitos Los PERICITOS están prácticamente embebidos en las GLICOPROTEÍNAS DE MATIZ EXTRACELULAR y en íntimo contacto con la MB. Poseen filamentos de actina y receptores de ENDOTELINA, LO CUAL LE PERMITE ACTUAR COMO SI EN REALIDAD SE TRATARA DE UNA CÉLULA MUSCULAR LISA DE LOS CAPILARES REGULANDO SU CALIBRE Y, POR TANTO, EL FLUJO VASCULAR A NIVEL DE LA RETINA. La PÉRDIDA DE PERICITOS es una de las PRIMERAS ALTERACIONES HISTOLÓGICAS DE LA RD http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 24. FISIOPATOLOGIA
- 25. PREVENCION LA DETECCION Y EL TRATAMIENTO deben ser esenciales para la RD. La detección sistémica de RD 3 años a partir del Dx de DM(I,II). Fotografía de fondo de ojo EFICAZ Y SENSIBLE Fotografía de 7 campos = NORMA DE ORO http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html
- 26. TRATAMIENTO(RETINOPATIA DIABETICA DE BASE) No hay tratamiento oftalmológico específico aunque es muy útil la siguiente conducta médica: 1) Buen control metabólico. Este control retrasa, aunque no evita, la progresión de la RD. 2) Buen control de factores sistémicos que aumentan la hipoxia retiniana como la HTA, la anemia o el tabaquismo. El control de la HTA sistémica para el control de su retinopatía. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 28. RETINOPATIA DIABETICA NO PROLIFERATIVA RETINOPATÍA NO PROLIFERATIVA LIGERA. Esta es la etapa más temprana de la enfermedad en la que aparecen los micro-aneurismas. Estas son pequeñas áreas de inflamación, que parecen ampollas, en los pequeños vasos sanguíneos de la retina RETINOPATÍA NO PROLIFERATIVA MODERADA. Según avanza la enfermedad, algunos vasos sanguíneos que alimentan la retina se obstruyen RETINOPATÍA NO PROLIFERATIVA SEVERA. En esta etapa muchos más vasos sanguíneos se bloquean, haciendo que varias partes de la retina dejen de recibir sangre. Entonces estas áreas de la retina envían señales al cuerpo para que haga crecer nuevos vasos sanguíneos. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 29. Retinopatía diabética no proliferativa ligera(leve). Se caracteriza por al menos un micro-aneurisma
- 31. RETINOPATIA NO PRLOFERATIVA MODERADA Hay microaneurisma en forma extensiva, hemorragias intraretinianas formación de glóbulos venosos o retinitis albuminurica.
- 32. RETINOPATIA PROLIFERATIVA GRAVE Se caracteriza por retinitis albuninurica, formación de glóbulos venosos y anormalidades micro-vasculares intra-retinianas.
- 33. ANAMNESIS Cirugía de catarata reciente o embarazo asociado al empeoramiento de la retinopatía Numero de años con diabetes mayor prevalencia de retinopatía diabética cuanto mayor es la duración de la diabetes. Diabetes mal controlada Asociación a complicaciones de la diabetes(enfermedades cardiovasculares, ictus, nefropatía diabética, enfermedad vascualr periférica). http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 34. EXPLORACIÓN FÍSICA (RDNP) ENCONTRAMOS Catarata subcapsular cortical y post. Precoz Hemorragias intraretinianas en forma de puntos y manchas Edema retiniano Exudados duros: depósitos amarillentos en la retina Dilatación de las venas de la retina Anomalías microvascualres intraretinianas Anomalías arteriolares Falta de perfusión capilar retiniana y reducción de la presión arterial. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 36. RETINOPATIA DIABETICA PROLIFERATIVA Retinopatía proliferativa. En esta etapa avanzada, las señales enviadas por la retina para alimentarse causan el crecimiento de nuevos vasos sanguíneos. Esto se llama la retinopatía proliferativa. Estos nuevos vasos sanguíneos son anormales y frágiles. Crecen a lo largo de la retina y de la superficie del gel vítreo, el gel incoloro que llena el interior del ojo. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 38. TIPOS DE RETINOPATÍA DIABÉTICA PROLIFERATIVA ALTO RIESGO SIN CAR CON DOS O MENOS FACTORES DE RIESGO ALTO RIESGO CON CAR Presenta 3 O 4 FACTORES DE RIESGO indicado para fotocoagulación pan-retinal AVANZADA Consecuencia de un RDP no controlada Se caracteriza por hemorragias densa de vítreo con membranas opacas en vitro y retina y parición de desprendimientos de retina En estadios finales produce RUBEOSIS ,IRIDIS, PSTISIS BULBI. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 39. RETINOPATIA DIABÉTICA PROLIFERATIVA FORMACIÓN DE NUEVOS VASOS Formación de nuevos vasos: Proliferación fibrovascualr extra- rretiniana(NVE) Neo vascularización del nervio óptico Neo vascularización del Angulo CAUSAS Hemorragia vítrea Tracción del a retina, roturas y desprendimiento , por la contracción de proliferación fibrovascular Presion intraocular por glaucoma neovascular. http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 40. FACTORES DE RIESGO RDP PRESENCIA DE NEOVASOS LOCALIZACIÓN DE LOS NEOVASOS EN LA PAPILA O DENTRO DE D.D. DEL MISMO (NVD) SEVERIDAD O EXTENSIÓN DE LOS NEOVASOS PRESENCIA DE HEMORRAGIAS PRE-RRETINALES O VÍTREAS http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 41. ANAMNESIS Cambios de refracción (visión borrosa) al fluctuar la glucemia. Perdida leve de visión por edema macular y cambios micro- vasculares Perdida de visión espectacular por neo vascularización con hemorragia vítrea y desprendimiento de retina por tracción,. Antecedentes de tratamiento previo con laser por la retinopatía Formación precoz de cataratas asociadas a diabetes http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 42. EXPLORACION FÍSICA RDP ENCONTRAMOS Agudeza visual Comprobar la reactividad de la pupila a la luz brillante Presión intraocular Exploración con lámpara de hendidura sin dilatar en busca de neo- vascualrizacion del iris. Gonioscopia en busca de neo-vascularizacion del ángulo Exploración con lámpara de hendidura con dilatación realizada con lentes directas de (60,78.90 dioptrías), o lentes de contacto para evaluar el grado de retinopatía http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 43. EXPLORACION FISICA Exploración de la retina periférica con oftalmoscopia indirecta y lentes de 20 dioptrías. Glucemia en ayunas y pruebas de tolerancia a glucosa Comprobar tensión arterial Angiografía de fondo de ojo Angiografía con flurosceina, para evaluar micro-angiopatia http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante
- 44. ESTUDIOS DE LABORATORIO E IMAGEN de AMBAS RETINOPATIAS(DIAGNOSTICO)
- 47. PATOLOGIA
- 48. PATOLOGIA RDNP MICROANEURISMAS HEMORRAGIAS INTRARRETINLAES PROFUNDAS SUPERFICIALES EXUDADOS DUROS EXUDADOS BLANDOS ARROSAMIENTO VENOSO ANOMLAIS MICROVASCULARES INTRARRTINALES EDEMA RETINIANO http://wwww.sisbib.unmsm.edu.pe.com
- 49. PATOLOGIA RDNP EDEMA MACULAR Presencia de engrosamiento de la retina o de exudados duros a una distancia de menor a 1 DIAMETRO PAPAILAR DEL CENTRO FOVELA CLINICA ENGROSAMIENTO < 550 Micras de la fóvea fotocoagulación laser de argón disminuye riesgo de perdida de visión http://wwww.sisbib.unmsm.edu.pe.com
- 50. PATOLOGIA (MACULOPATIA) Maculopatia focal Maculopatia difusa Maculopatia isquemica http://wwww.sisbib.unmsm.edu.pe.com
- 51. PATOLOGIA DE RDP NEOVASCUALRIZACION Los vasos que nacen de la retina se extienden por la superficie retinal hacia el centro del ojo Respuesta de isquemia http://wwww.sisbib.unmsm.edu.pe.com
- 52. PATOLOGIA RDP NEOVASCULARIZACION PAPILAR presencia de neovasos dentro de el diámetro papilar del disco óptico. Se originan vasos en el sistema vascular peri-papilar que irriga el disco óptico. http://wwww.sisbib.unmsm.edu.pe.com
- 53. PATOLOGIA RDP NEOVASCULARIZACION EXTRAPAPILAR Neovasos situados en cualquier parte de la retina a mas de 1 diámetro del disco óptico Se localizan mas a menudo en al parte proximal del tejido no perfundido http://wwww.sisbib.unmsm.edu.pe.com
- 54. PATOLOGIA RDP PROLIFERACION FIBROSA Se presenta de forma individual o asociada a neovasos, puede verse en cualquier parte de la retina formando desde finas laminas or cordones en gran extensión del tejido. http://wwww.sisbib.unmsm.edu.pe.com
- 55. PATOLOGIA RDP CONTRACCION DEL VÍTREO O DEL TEJIDO FIBROSO Genesis de las hemorragias de vítreo y de los desprendimientos de retina. http://wwww.sisbib.unmsm.edu.pe.com
- 56. PATOLOGIA RDP DESPRENDIMIENTO DE VÍTREO POSTERIOR Engrosado en los puntos de adherencia a los vasos retiniales Las fibrillas vítreas se contraen y se desplazan hacia el interior de la cavidad junto al tejido neovascular adherido a la hialoides posterior y con frecuencia se producen hemorragias. http://wwww.sisbib.unmsm.edu.pe.com
- 57. PATOLOGIA RDP HEMORRAGIAS Se producen FRECUENTEMENTE EN EL ESPACIO RETRAHIALOIDEAO http://wwww.sisbib.unmsm.edu.pe.com
- 58. PATOLOGIA RDP HEMORRAGIAS PRERETINALES la sangre queda atrapada entre la retina y la hialoides post. Desprendida en el denominado espacio prerretinal (forma de nave) http://wwww.sisbib.unmsm.edu.pe.com
- 59. PATOLOGIA RDP HEMORRAGIAS VÍTREAS Se produce cuando la sangre ataviesa la membrana limitante externa (M.L.I.) y la hialoides posterior cavidad vítrea. http://wwww.sisbib.unmsm.edu.pe.com
- 60. PATOLOGIA DE RDP DEPRENDIMIENTO DE LA RETINA Las tracciones ejercidad por el tejido fibroso o contracciones vítreas Frecuentes cuando hay proliferación fibrosa ejerce tracciones anteroposterior o tangenciales Se subdividen en maculares y extra-maculares http://wwww.sisbib.unmsm.edu.pe.com
- 62. VIA DE LOS POLIOLES www.elrincondelamedicinainterna.com
- 66. BASES BIOQUIMICAS DE RD VÍA DE LOS POLIOLES O DE LA ALDOSA REDUCTASA El papel de la hiperglucemia a través de la vía de la aldosa reductasa (AR) o VÍAS DE LOS POLIOLES SE FUNDAMENTA EN LA ACTIVACIÓN DE LA AR, QUE CATALIZA EL PASO DE GLUCOSA A SORBITOL MEDIANTE UN PROCESO RED-OX QUE COMPORTA EL CONSUMO DE NADPH. En condiciones normales la vía del POLIOL sólo explica un 3% DEL METABOLISMO DE LA GLUCOSA, PERO EN LA DIABETES SE INCREMENTA DE 2 A 4 VECES, en relación directa a la concentración de glucosa. Las consecuencias directas de LA ACTIVACIÓN DE LA VÍA DE LA AR SON EL AUMENTO DEL SORBITOL, INCREMENTO DEL NADH Y LA DISMINUCIÓN DE NADPH. http://wwww.sisbib.unmsm.edu.pe.com
- 67. BASES BIOQUIMICAS DE RD SÍNTESIS DE NOVO DE DAG Y ACTIVACIÓN DE LA PKC La activación de esta vía metabólica se favorece cuando existe un aumento del cociente intracelular de NADH/ NAD. Así, el déficit relativo de NAD y el exceso de oferta de NADH derivarán el flujo metabólico hacia la síntesis de DAG, QUE A SU VEZ ES EL PRINCIPAL ESTÍMULO REGULADOR DE LA PROTEINCINASA C (PKC). http://wwww.sisbib.unmsm.edu.pe.com
- 68. BASES BIOQUIMICAS DE RD La ACTIVACIÓN DE LA PKC puede actuar mediante mecanismos de vital importancia en la etiopatogenia de la micro-angiopatía diabética. Entre estos mecanismos se han descrito los siguientes: 1) Aumento de la síntesis de DNA y de la tasa de crecimiento de las células endoteliales. 2) Aumento de la permeabilidad y del flujo vascular. 3) Disminución de la capacidad de relajación dependiente del endotelio http://wwww.sisbib.unmsm.edu.pe.com
- 69. BASES BIOQUIMICAS DE RD 4) Estímulo de transcripción de proteínas de matriz extracelular y aumento de síntesis de la MB. 5) Acción favorecedora de diversos factores de crecimiento angiogénicos. 6) Acción pro-coagulante. 7) Alteración de diversos sistemas de señales de transducción. http://wwww.sisbib.unmsm.edu.pe.com
- 70. BASES BIOQUIMICAS DE RD El aumento de radicales libres participa en la RD por varios mecanismos que incluyen1: A) Daño directo vascular con disminución de la síntesis de NO. B) Reducción de la vida media y/o inactivación del NO. C) Acción vasoconstrictora directa del lecho vascular e indirecta por liberación de prostanoides vasoconstrictores. http://wwww.sisbib.unmsm.edu.pe.com
- 71. TRATAMIENTO
- 72. TRATAMIENTO (RETINOPATIA DIABETICA) No hay tratamiento oftalmológico específico aunque es muy útil la siguiente conducta médica: 1) Buen control metabólico. Este control retrasa, aunque no evita, la progresión de la RD. 2) BUEN CONTROL DE FACTORES SISTÉMICOS QUE AUMENTAN LA HIPOXIA RETINIANA COMO LA HTA, LA ANEMIA O EL TABAQUISMO. CONTROL DE LA HTA SISTÉMICA PARA EL CONTROL DE SU RETINOPATÍA. http://wwww.sisbib.unmsm.edu.pe.com http://www.sao.org.ar/index.php/informacion-para- pacientes/patologias-y-afecciones/retinopatia- diabetica#que_es
- 73. TRATAMIENTO(RETINOPATIA DIABETICA) 3) Tratamientos médicos con ÁCIDO ACETIL SALICÍLICO O DIPIRIDAMOL no han demostrado ser útiles en la prevención de la retinopatía diabética. 4) CONTROL DE LA HIPERLIPIDEMIA E HIPERCOLESTEROLEMIA. El paciente debe ser sometido a una EXPLORACIÓN OFTALMOLÓGICA ANUAL, a no ser que exista alteración visual, para controlar la evolución de su RD. http://www.sao.org.ar/index.php/informacion-para-pacientes/patologias-y- afecciones/retinopatia-diabetica#que_es
- 74. TRATAMIENTO DE RETINOPATIA DIABETICA PROLIFERATIVA La FOTOCOAGUAGUALCION LASER MAS USADO Características de ALTO RIESGO que son: Neovasos en disco óptico(NVD) : neovascularizacion a < de 1 D.D con superficie. NVD menos extensos: asosciados a hemorragia vítrea o prerretiniana. Neovasos en otras zonas(NVZ): ocupan superficie equivalente a ½ D.D. asociados a hemorragea vítrea. http://www.sao.org.ar/index.php/informacion-para-pacientes/patologias-y- afecciones/retinopatia-diabetica#que_es
- 75. INDICACIONES INCREMENTO DE NEO-VASCULARIZACION NUEVAS ÁREAS DE NEO-VASCULARIZACION HEMORRAGI A VÍTREO REPETITIVA FALLA EN LA REGRESIÓN DE NEO-VASCULARIZACION http://www.sao.org.ar/index.php/informacion-para-pacientes/patologias-y- afecciones/retinopatia-diabetica#que_es
- 76. GRACIAS NO MIDAS TU RIQUEZA Por el dinero que tienes, mídela por aquellas cosas que no cambiarias por dinero (Paulo Coelho).
- 77. REFERENCIAS BIBLIOGRAFCAS Chern,c.keneth, Boston University, school of medicine, Boston Massachusetts,2005,Madrid España http://www.geteyesmart.org/eyesmart/diseases-es/retinopatia-diabética. http://www.sao.org.ar/index.php/informacion-para-pacientes/patologias-y- afecciones/retinopatia-diabetica#que_es http://espacio-retina.blogspot.mx/2012/01/retinopatia-diabetica_10.html http://www.elsevier.es/es-revista-revista-medica-del-hospital-general-325- articulo-retinopatia-diabetica-conceptos-actuales-13190284 http://www.facmed.unam.mx/sms/seam2k1/2008/may_02_ponencia.html http://webs.ono.com/esculapio1/Retinopatia.htm#prepoliferante http://wwww.sisbib.unmsm.edu.pe.com
Notas del editor
- RD (Retinopatía Diabética).