FISIOLOGÍA HEPATICA
- 1. FISIOLOGÍA HEPATICA A.F.P - R1UMQ
- 2. HIGADO • 2 % peso en adultos (1,5 kg) • 5% en recién Nacidos • Recibe 25% GC y contiene de un 10-15% del volumen del flujo sanguíneo total • Vasos de órganos esplénicos, Reservorio sanguíneo: • Arterias: 20% • Capilares: 10% • Venas: 70% • Circulación venosa hepática • Pequeños incrementos en la PVH puede desplazar volúmenes grandes de plasma a vasos linfáticos o cavidad peritoneal HOMEOSTASIS HIDRICA INTRAVASCULAR
- 4. 1. Izquierdo 2. Derecho 3. Cuadrado 4. Caudado ANATOMIA FISIOLOGICA CONJUNTO DE SISTEMA FRANCES (COUINAUD) 8 SEGMENTOS Propio flujo vascular Propio drenaje biliar
- 6. 25-30% flujo sanguíneo 40-50% O2 que consume 70-75% del flujo sanguíneo hepático 50-55% O2 que consume
- 7. Acino • Unidad microvascular funcional del hígado • Se forma alrededor de un conducto Portal consta: • Arteriola hepática • Vénula porta • Conductillo biliar • Vasos linfáticos • Nervios ZONAS CIRCULATORIAS: PERIPORTAL REGION MEDIOZONAL : PERICENTRAL Diversidad circulatoria: Uso y eliminación eficiente de productos metabólicos
- 8. Sinusoides: p/ples conductos que perfunden los hepatocitos • células endoteliales - macrófagos
- 9. REGULACIÓN DEL FLUJO SANGUÍNEO Respuesta hepática arterial amortiguadora Control metabolico Autorregulación Presión-Flujo Control neural Control humoral
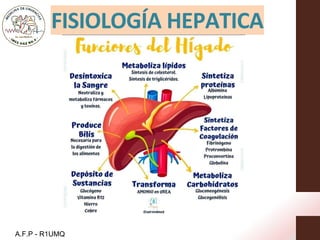
- 10. Metabolismo de Proteínas Metabolismo de CH Metabolismo de Grasas Metabolismo Fármacos FUNCIONES METABÓLICAS DEL HÍGADO
- 11. • Capacidad sintética del hígado • Proteínas de coagulación y de transporte (albumina) • Sintetiza proteínas consideradas reactantes de fase agua • Los hepatocitos se encargan de desaminar los aa en cetocidos, glutamina y amoniaco • Ciclo de Krebs-Henseleit: P/pal vía de eliminación del amoniaco y otras moléculas nitrogenadas • Separan el grupo NH2 que después entra en el ciclo de la urea para ser excretado por la orina • Pseudocolinesterasa • AlfaFetoproteina: Regeneración hepática • Al año de vida la mayor parte de AFP albumina Metabolismo de Proteínas capacidad de sintetizar Proteínas
- 12. Albumina • 60% de las proteínas circulantes • 15% de las proteínas sintetizadas por el hígado • Adulto sano: 12-15 gr diario • Reserva: 500 gr • Semivida de casi 3 semanas • Factores que modulan su síntesis: • Presión oncotica del plasma • Aminoácidos de la dieta • Hormonas • Transporta: • Ácidos grasos libres • Bilirrubina no conjugada • Hormonas • Xenobioticos • Metales • Traduce el volumen de distribución y la fuerza osmótica del plasma que se opone a la presión hidrostática • Retroalimentación negativa Fuerza oncotica síntesis albumina
- 13. Proteínas de la coagulación • Hepatocitos sintetizan mayoría de procoagulantes excepto: • III (tromboplastina tisular), IV y VIII (VW) • También sintetiza proteínas que regulan las vías de coagulación y fibrinólisis • Activador del plasminogeno (PAI): inhibidor de la fibrinolisis • Antitrombina III • Proteína C • Proteína S: cofactor de Proteína C activada que inactiva los complejos factor VIIIa-Va • Proteína Z: facilita la degradación del factor Xa
- 14. Vitamina K • Vitamina K dependientes • II (protrombina) • Factores VII, IX, X • Proteína C y S Modificación pos traducción k- dependiente • Carboxilacion γ : carboxilacion de la posición γ del glutamato en el amino terminal y produce el carboxiglutamato • Hace posible que los procoagulantes formen complejos con el Ca y otros cationes Habilitados para: Activar serina-proteasas Participar de la cascada de coagulación
- 15. Tiempo de protombina • Semivida corta: 4 horas factor VII a 4 días para fibrinógeno • TP o INR: evaluar y vigilar disfunción hepática aguda • TP prolongado: [ ] sanguínea baja de factor VIIa Aminotransferasas • AST – ALT: LESION HEPATO-CELULAR • Participan en la gluconeogenesis • ALT: enzima hepática citoplasmática • AST: tejidos extrahepaticos
- 16. • Regulador homeostatico importante de la glucosa sanguinea • [ ] glucosa en sangre determinara si el higado es utilizador o productor de la misma siendo el responsable de la formacion, almacenamiento (glucogeno) y liberacion de la glucosa • Productos finales de la digestion de CH: • Glucosa • Fructuosa • Galactosa Metabolismo de CH Glucosa Glucógeno Glucogenesis Glucogenolisis Glucosa sintetasa Glucosa fosforilasa Si CH Producción de Glucosa: Comida Ayuno
- 17. • Reservas de Glucogeno hepatico: 24 horas • Sintesis de Glucosa apartir de otros productos: • Lactato • Aminoacidos (alanina, glutamina) • Glicerol • ESTIMULADO: Glucagon, catecolaminas • INHIBIDO: Insulina
- 18. Metabolismo de los Lípidos PRODUCE/LIBERA /CAPTA A. GRASOS
- 19. Lipoproteínas VLDL Acetil-CoA Ácidos grasos Glicerol Esterificación Oxidación β catabolismo de ácidos grasos OXIDA EXAGERADA PRODUCCION CUERPOS CETONICOS Acetoacetato Acetona Β hidroxibutirato Cetoacil-CoA- transferasa INSULINA: Modera la cetogenesis al inhibir la lipolisis en los adipocitos Cetoacidosis diabética
- 20. Hepatocitos: 3 fases o categorías para eliminar los fármacos Fase 1: CYP y oxidasas de función mixta para la polaridad. Fase 2: polaridad de fármacos y metabolitos conjugándolos con sustancias hidrosolubles endógenas. Fase 3: eliminación (transporte activo) Metabolismo de Fármacos Lipofilicas (absorción) Hidrofilicas (excreción)
- 21. Reacciones de Fase I • Convierten los fármacos en sustancias mas polares insertando grupos polares (OH, NH2,SH) o eliminando grupos no polares • Mas faciles de excretar por orina o bilis que sus precursores REACCIONES DE OXIDACION 90% biotransformacion CITOCROMO P-450 MONOOXIGENASA QUE CONTIENE FLAVIN MICROSOMAL (FMO) PROSTAGLANDIN-ENDOPEROXIDO- SINTETASA ALCOHOL-DESHIDROGENASA REACCIONES DE HIDROLISIS ESTEREASAS Y AMIDASAS EPOXIDO-HIDROLASAS REACCIONES DE REDUCCION REDUCCION DE GRUPO AZO Y NITRO GRUPO CARBONILO SULFOXIDOS Y N-OXIDOS QUINONAS
- 22. Reacciones de Fase II • Conjugan xenobioticos o sus metabolitos con moleculas hidrofilicas endogenas como el acido glucoronico, acetato, sulfatos, aa y glutation. • Los xenobioticos conjugados suelen ser menos eficaces, menos toxicos, mas hidrofilicos y mas faciles de excretar. GLUCORONIDACION URIDIN DIFOSFATO- GLUCORONILTRANSFERASA SULFONACION SULFOTRANSFERASA METILACION METILTRANSFERASA ACETILACION ACETILTRANSFERASA CONJUGACION DE AA ACILTRANSFERASAS CONJUGACION DE GLUTATION GLUTATION-S-TRANSFERASA
- 23. Eliminación Fase III • Moléculas de transporte especificas • PROTEINAS TRANSPORTADORAS DEL CASETE DE UNION AL ATP (ABC) EXCRECION DE XENOBIOTICOS Y COMPUESTOS ENDOGENOS • Transporte activo: APT • PRINCIPALES PROTEINAS DEL ABC: • Regulador de conductancia transmembranario de la fibrosis quistica • Transportadores canaliculares de cobre • Proteina de resistencia a multiples farmacos • Transportan La bilis, una disfunción de la proteína puede reducir el flujo de la bilis e inducir hepatopatía colestasica.
- 24. Farmacocinética • Modelos de Perfusión de eliminación de fármacos: 1. Depuración hepática intrínseca (DH) 2. Flujo sanguíneo hepático (FSH) 3. Unión a proteínas • Cociente de extracción de un fármaco (CE): DH/FSH • CE: medida de la eficacia relativa con la que el hígado extrae o elimina un fármaco dado
- 25. • Principal fuente de bilirrubina • 80%: fagocitosis hematíes viejas por MФ del bazo, hígado y medula ósea. • Producción de bilis: 600-800 ml/dia • Ácidos biliares son detergentes iónicos naturales con función clave en la absorción, transporte, solubilizacion y secreción de lípidos • Sustancias endocrinas: angiotensinogeno, trombopoyetina, factor de crecimiento insulinico, tiroxina (T4) Metabolismo de la bilirrubina Metabolismo del HEMO
- 26. Pruebas hepáticas / trastornos hepatobiliares