Caso clinico celulitis
- 1. Universidad Central del Ecuador Facultad de Ciencias Médicas Cátedra de Farmacología Hospital de la Policía N°1 “CELULITIS" Integrantes: Reinoso Ángel, Rivadeneira Carla, Sarango Luis , Vizuete Pholeet Docente: Dra. María Belén Mena Quito-Ecuador 2020-2020
- 3. Datos de filiación EDAD 58 años SEXO Femenino RAZA / ETNIA Mestiza ESTADO CIVIL Casada INSTRUCCIÓN Primaria LUGAR DE NACIMIENTO Quito RELIGIÓN Católica GRUPO SANGUÍNEO O Rh + OCUPACIÓN Ama de casa LATERALIDAD Diestra ALERGIAS No refiere
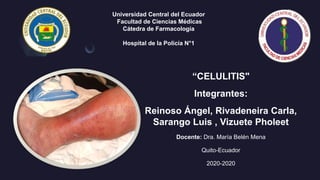
- 4. Motivo de consulta Dolor en región posterior de miembro inferior izquierdo que se acompaña con cambio en la coloración, sensación de alza térmica y aumento de volumen.
- 5. Enfermedad actual Paciente femenino de 58 años de edad acude al centro de salud el 10 de marzo del 2014 por presentar dolor moderado en la región posterior del miembro inferior izquierdo con presencia de vesículas serosas y abscesos de contenido purulento, acompañando la región con eritema y edema localizado desde hace 8 días después de un traumatismo físico no intencional. Además, la paciente refiere que desde hace dos días presenta alza térmica y no refiere haber tomado algún medicamento para las molestias. La sintomatología ha progresado de manera desfavorable, razón por la cual busca ayuda médica.
- 6. Antecedentes patológicos personales Antecedentes patológicos familiares CLÍNICOS • HTA controlada con Losartán • DM2 controlada con Metformina QUIRÚRGICOS: No refiere ALERGIAS: No refiere • Madre: DMT2 • Padre: HTA Antecedentes quirúrgicos • No refiere Antecedentes ginecológicos ETS: no refiere FUM: 22/09/2007 Parejas sexuales. No refiere Vida sexual NO activa Num. Gestaciones: 0 Abortos: 0 Hijos vivos: 0
- 7. Hábitos Hábitos fisiológicos Miccional 2 veces en el día y 1 en la noche, características normales. Defecatorio 1 vez al día, escala de Bristol: 3. Características normales Sueño 8 horas de sueño profundo. Apetito Disminuido Sed Aumentada Hábitos nocivos Tabaco Niega Alcohol Niega Drogas Niega Medicamentos Losartán, Metformina Exposición laboral No refiere Herbolarias Orégano, manzanilla, hierba luisa. Vacunas No refiere
- 8. Examen físico Biotipo morfológico Pícnico Actitudes o decúbitos Ninguna en especial Signos vitales Frecuencia cardíaca 90 latidos por minuto Frecuencia respiratoria 20 respiraciones por minuto Temperatura 37.5°C Presión arterial 130/80 mmHg Peso 121.3 kg Talla 1,62 IMC 46.2 Obesidad mórbida
- 9. Examen físico Cabeza Normocefálica Ojos Conjuntivas y escleras normales, pupilas isocoricas y normoreactivas a la luz y acomodación Oídos Simétricos, pabellones auriculares de forma e implantación normal. Boca Mucosa oral húmeda, piezas dentales completas Cuello Normal, no adenopatías periféricas Tórax Simétrico, expansibilidad conservada, no se visualiza ni palpa adenomas supraclaviculares ni axilares. Corazón Ruidos cardíacos rítmicos, no ruidos añadidos. Pulmones Murmullo vesicular conservado, no ruidos sobreañadidos. Abdomen Suave, depresible, no se palpa visceromegalias, ruidos hodroaéreos presentes, no se evidencia red venosa colateral, puntos ureterales y puño percusión lumbar bilateral negativa. Región inguinogenital No se palpa adenomegalias, genitales externos femeninos sin lesiones, región perianal sin lesiones. Extremidades Signos de flogosis indurado en MI izquierdo, hiperpigmentación en anillo en tercio distal del MI derecho, onicomicosis Piel Coloración normal, hidratada, elástica, febril.
- 10. Listado de problemas FECHA DE APARICIÓN PROBLEMA ACTIVO/PASIVO Hace 10 años DMT2 Activo Hace 5 años HTA Activo Hace 8 días Dolor en miembro inferior izq Activo Cambio en la coloración Activo Edema de miembro inferior izq Activo Hace 2 días Alza térmica Activo
- 12. DIAGNÓSTICO PRESUNTIVO CELULITIS ERISIPELA DEFINICIÓN La celulitis es una infección bacteriana aguda de la piel y el tejido subcutáneo causada, la mayoría de las veces, por estreptococos o estafilococos. Infección aguda de la dermis y tejido celular subcutáneo. La erisipela está causada por el estreptococo ß-hemolítico del grupo A. CRITERIOS DIAGNÓSTICOS Inflamación cutánea de límites imprecisos y no solevantada. Inicio agudo y asociado a fiebre en ocasiones. Factores de riesgo en pacientes con: linfedema, puerta de entrada local, safenectomía (extracción de venas) reciente. Inflamación cutánea bien demarcada y solevantada. Inicio agudo (< 24 horas), asociada a fiebre (> 38° C) o calofríos. Lesión generalmente unilateral (98%) que afecta predominantemente la pierna o el pie (85%). Factores de riesgo presentes en gran parte de los pacientes (linfedema, puerta de entrada local, etc). Un bajo porcentaje de los pacientes puede presentar títulos de anticuerpos antiestreptolisina O (ASO) positivos al inicio o durante el seguimiento serológico (~ 40%). DIAGNÓSTICO PRESUNTIVO FASCITIS NECROTIZANTE TROMBOSIS VENOSA PROFUNDA O TVP DEFINICIÓN Infección poco común de las partes blandas, de etiología polimicrobiana o mono microbiana y se caracteriza por producir necrosis masiva de la fascia superficial, grasa subcutánea con nervios, arterias y venas y fascia profunda, pero sin comprometer la fascia muscular ni el musculo. Es un coágulo de sangre o trombo que se forma en una vena profunda del cuerpo. Los coágulos de sangre se forman cuando la tendencia de la sangre a coagularse aumenta. La mayoría de los trombos venosos profundos se presentan en las pantorrillas o los muslos. CRITERIOS DIAGNÓSTICOS Suele iniciar en forma de dolor de gran intensidad, desproporcionado inicialmente respecto a la ausencia de evidentes signos cutáneos Edema e induración más allá del área eritematosa. Existencia de ampollas o flictenas (en especial si su contenido es hemorrágico). Crepitación o presencia de gas en las pruebas de imagen, y ausencia de linfangitis o adenitis asociada. Dolor Edema blando y con fóvea al principio del proceso Calor local Cambios en el color de la piel: cianosis, eritema Circulación colateral: dilatación de venas superficiales Cordón venoso palpable Signo de Homans: presencia de dolor en la parte alta de la pantorrilla al realizar la dorsiflexión del tobillo con la rodilla flexionada en un ángulo de 30
- 13. SIGNOS Y SÍNTOMAS CELULITIS ERISIPELA FASCITIS NECROTISANTE TVP Inflamación cutánea bien demarcada X Inicio agudo (< 24 horas) X X Fiebre (> 38° C) o calofríos. X X Fiebre ocasional X Inflamación cutánea de límites imprecisos X Inicia con ausencia signos cutáneos X Edema indurado X X X Edema blando X Eritema X X X Ruborizacion localizada X X X Cirugía reciente o lesiones X X Dolor severo X X Dolor moderado X X Ampollas X X X Abseso con contenido purulento X Costras negruzcas X Dilatación de venas superficiales X
- 14. 10/03 Proteínas 2+ Leucocitos 1-2 x C Hematíes 2-4 x C Gérmenes 1+ Examen de Orina 10/03 12/03 Glucosa ( <140mg/dL) 127 130 Úrea (<40mg/dL) 22 Ácido úrico (2.4 - 6mg/dL) 4.7 Creatinina (0.6 - 1.1mg/dL) 0.77 Prot. Totales (6.4 -8.3 g/dL) 6.8 TGO (5 – 40 U/L) 21 Albumina (3.5 - 5g/dL) 2.5 TGP (7 –35 UI/L) 41 C. Total (<200mg/dL) 138 PCR (< o = 3) 10.98 C. HDL (>50mg/dL) 36 Na (135 – 145 mEq/L) 140 C. LDL (70 – 130mg/dL) 85 K (3.7 - 5.2 mEq/L) 4.2 Triglicéridos (10 – 150mg/dL) 87 P (2.5 - 4.5 mg/dL) 3.4 TGO (5 – 40 U/L) 12 Procalcitonina (<0.5 ng/mL) 0.56 TGP (7 –35 UI/L) 18 Bioquímica 10/03 12/03 Hb (12.1 - 15.1g/dL) 12.8 10.9 Hto (36.1% - 44.3%) 38% 34% Plaquetas (150 – 400.000 ul) 704000 626000 Leucocitos (4.320 - 10.421 ul) 16400 16110 Abastonados (0% - 5%) 0 11% Linfocitos (20% – 50%) 16% 19% Hemograma La evidencia científica hasta el momento no menciona obligatorio solicitar examenes de laboratorio para infecciones de piel. S. Valderrama-Beltrán, et al. Guía de Práctica Clínica para el Diagnóstico y Manejo de las Infecciones de Piel y Tejidos Blandos en Colombia. Infectio 2019; 23(4): 318-346 EXÁMENES COMPLEMENTARIOS
- 15. No hay una prueba de oro que permita confirmar el diagnóstico de estas infecciones. La mayor parte de las veces solo es necesario el examen físico y los datos epidemiológicos locales para diagnosticarlas. Pacientes en quimioterapia activa, tengan neutropenia, inmunodeficiencia celular severa, o por interés epidemiológico • Hemocultivos • Aspirados • Biopsia S. Valderrama-Beltrán, et al. Guía de Práctica Clínica para el Diagnóstico y Manejo de las Infecciones de Piel y Tejidos Blandos en Colombia. Infectio 2019; 23(4): 318-346 Gyung Kwak Y, Choi S, Choi S. Clinical Guidelines for the Antibiotic Treatment for Community-Acquired Skin and Soft Tissue Infection. Infect Chemother [Internet]. 2017 [cited 8 July 2020];49(4):301 - 325. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5754343/#!po=11.4583
- 16. Cuando existe una lesión con eritema, calor y unos bordes que permiten diferenciar clínicamente entre el tejido sano y el tejido afectado, con compromiso de los vasos linfáticos, se diagnóstica una erisipela, en los casos en que estos bordes no son nítidos se considera una celulitis. Alberto Fica C. Celulitis y erisipela: Manejo en atención primaria. Rev Chil Infct (2003); 20 (2): 104-110
- 17. ALT-70 Uso en pacientes adultos que se presentan en el servicio de urgencias con una pierna roja y preocupación clínica por celulitis. Singer, S., Li, D. G., Gunasekera, N., Okhovat, J.-P., Vedak, P., Weng, C., … Mostaghimi, A. (2019). The ALT-70 Predictive Model Maintains Predictive Sandra Valderrama-Beltrán1, Jorge Alberto Cortés, María Alejandra Caro. Guía de Práctica Clínica para el Diagnóstico y Manejo de las Infecciones de Piel y Tejidos Blandos en Colombia. ACIN, 2019- https://www.mdcalc.com/ LRINEC Instrumento que ayudar a decidir si un cuadro de infección de tejidos blandos es o no una fascitis necrotizante
- 18. Perelló-Alzamora MR et al. Celulitis moderada-grave que requiere ingreso hospitalario. Med Cutan Iber Lat Am 2014; 42 (1-3): 12-17 https://www.mdcalc.com/qsofa-quick-sofa-score-sepsis CRITERIOS DE HOSPITALIZACIÓN
- 20. DIAGNOSTICO Celulitis de miembro (inferior) (superior), excepto dedos CIE-10: L03.1 EPIDEMIOLOGÍA Las infecciónes de piel y partes blandas (IPPB) constituyen un motivo de consulta frecuente en la práctica clínica Por diagnósticos, la celulitis es la IPPB más frecuente. La celulitis se puede presentar a cualquier edad, en ambos sexos Más frecuente en el sexo masculino. La incidencia de la celulitis varía entre 0,2 y 25/1000 pacientes por año. Afecta a los miembros inferiores (85%) y la cara; aunque otras áreas pueden ser afectadas. En Ecuador está asociado a S. aureus resistente a meticilina (MRSA), se encuentra ampliame distribuido a nivel comunitario y hospitalario y es uno de los eventos a vigilar por el CRN-RAM debido a su alta frecuencia en las casas de salud. • Fuente: Salgado Ordóñez F, Villar Jiménez J, Hidalgo Conde A, Villalobos Sánchez A, Torre Lima J, Aguilar García J et al. Características clínicas, epidemiológicas y factores asociados a mortalidad en pacientes hospitalizados por infecciones de piel y partes blandas: Resultados del estudio multicéntrico STIMG (Grupo de Malacitan de Infecciones de Tejidos Blandos) [Internet]. Scielo.isciii.es. 2006 [consultado el 11 de julio de 2020]. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-71992006000700003 • Sánchez L, Anco-Gallegos K. Celulitis y erisipela [Internet]. Dermatologiaperuana.pe. 2016 [cited 11 October 2019]. Available from: http://www.dermatologiaperuana.pe/assets/uploads/revista_ncIp_02_Articulo_de_revision_26-1.pdf
- 21. STAPHYLOCOCCUS AUREUS • S. aureus resistente a meticilina (MRSA) • Distribuido a nivel comunitario y hospitalario • En Ecuador es uno de los eventos a vigilar por el CRN-RAM debido a su alta frecuencia en las casas de salud. • Porcentaje de resistencia es : penicilina con 87% cefazolina con un 60% de resistencia • Los mismos porcentajes altos de resistencia se presentan en lUCI con 87% de resistencia a penicilina • Se observa el mismo patrón con una ligera disminución en el porcentaje de resistencia en S. aureus asociada a las metilasas • Estas son enzimas que confieren resistencia a la clindamicina, tanto para aislados hospitalarios como provenientes de la UCI. • En cuanto a la resistencia a la eritromicina, se observan altos porcentajes de 35-43%, desde el 2014 al 2017. • En cuanto a las opciones terapéuticas de oxacilina y cefoxitina para S. aureus resistente a meticilina. • Se observa mayor porcentaje de resistencia para cefoxitina en los aislados hospitalarios con un 33- 59%. • En el caso de la oxacilina se visualiza que el porcentaje de resistencia ha disminuido en los años de estudio de un 46% en 2014 al 35 % en el 2017 MSP del Ecuador. INSTITUTO NACIONAL DE INVESTIGACIÓN EN SALUD PÚBLICAREPORTE DE DATOS DE RESISTENCIA A LOS ANTIMICROBIANOS EN ECUADOR 2014-2018 [Internet]. Salud.gob.ec. 2018 [consultado el 12 de julio de 2020]. Disponible en: https://www.salud.gob.ec/wp-content/uploads/2019/08/gaceta_ram2018.pdf
- 22. FISIOPATOLOGÍA Carrol, K.; Morse, S. ; Miller, S; et al. Jawetz, Melnick, Adelberg. Microbiología Médica. 27ª. Edición. EE.UU.MCGRAWHILL.2017
- 23. CLASIFICACIÓN • E. Ortiz-Lazo, C. Arriagada-Egnen; et al. Actualización en el abordaje y manejo de celulitis. Actas Dermosifiliogr. 2018. https://doi.org/10.1016/j.ad.2018.07.010
- 24. DEFINICION DEL PROBLEMA Es una infección aguda del área dérmica inferior y la capa de grasa subcutánea que ocurren como resultado de la entrada de bacterias a través de una barrera cutánea alterada. Staphylococcus aureus causa aproximadamente el 10% de los casos Varias cepas de Streptococcus 75- 80% Streptococcus betahemolítico grupo G Streptococcus betahemolítico grupo A Ortiz-Lazo, E., Arriagada-Egnen, C., Poehls, C. y Concha-Rogazy, M. (2018). Actualización en el abordaje y manejo de la celulitis. Actas Dermo-Sifiliográficas. doi: 10.1016 / OBJETIVOS DE TRATAMIENTO TERAPEUTICO Aliviar los síntomas del paciente. Detectar y manejar oportunamente la infeccion invasora Eliminar el agente causal Evitar las recurrencias, mediante el manejo de los factores de riesgo (Diabetes).
- 25. Población Paciente mestiza femenina de 58 años de edad con diagnóstico de celulitis infecciosa. Intervención Cefalosporinas (cefazolina o ceftriaxona) Comparador Otros B-lactamicos: Penicilinas (oxacilina) Lincosamida: Clindamicina Macrolidos: Eritromicina, azitromicina, claritromicina Outcome Control del agente y evitar complicaciones. PREGUNTA PICO Las guías clínicas nos recomiendan usar cefalosporinas como primera línea en poblaciones donde las causas de celulitis son por S. aureus y Streptococos Gyung Kwak Y, Choi S, Choi S. Clinical Guidelines for the Antibiotic Treatment for Community-Acquired Skin and Soft Tissue Infection. Infect Chemother [Internet]. 2017 [cited 8 July 2020];49(4):301 - 325. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5754343/#!po=11.4583
- 26. TÍTULO Estudio Calificación Estudio Assessment of Antibiotic Treatment of Cellulitis and ErysipelasA Systematic Review and Meta-analysis Revisión sistemática GRADE No se encontró evidencia que respalde la superioridad de ningún antibiótico sobre otro, los antibióticos con actividad contra Staphylococcus aureus resistente a la meticilina no agregaron una ventaja y el uso de antibióticos intravenosos sobre los orales; Los cursos de tratamiento cortos (5 días) parecen ser tan efectivos como los cursos de tratamiento más largos. Clinical Guidelines for the Antibiotic Treatment for Community-Acquired Skin and Soft Tissue Infection Guía de práctica clínica AGREE II: 89.68% GRADE Los principales antibióticos recomendados para tratar la celulitis son las cefalosporinas de primera generación, como la cefazolina, y la penicilina resistente a la penicilinasa, como la nafcilina, que son eficaces contra S. aureus y estreptococos. La ampicilina / sulbactam intravenos (IV) tiene una eficacia similar a la cefazolina IV. Guía de Práctica Clínica para el Diagnóstico y Manejo de las Infecciones de Piel y Tejidos Blandos en Colombia Guía de práctica clínica AGREE II: 87% Para pacientes en los que la celulitis se asocia con trauma penetrante, infección previa o colonización por SAMR, se debe administrar un antimicrobiano efectivo contra SAMR y estreptococos. Los antibióticos recomendados para el manejo oral son de primera línea cefalexina, como alternativa clindamicina, amoxicilina/clavulanato. Los antibióticos recomendados para el manejo intravenoso son la oxacilina, cefazolina, ampicilina sulbactam o clindamicina, como alternativa amoxicilina/clavulanato. Actualización en el abordaje y manejo de celulitis Revisión sistemática CASPe: 1: si, 2: si, 3: si. El tratamiento de la celulitis son los antibióticos sistémicos, ya sea por vía oral o parenteral. Varias guías europeas recomiendan el uso de penicilina (PNC) como tratamiento estándar, asumiendo que el principal agente patógeno es el Streptococcus. Tratamiento empírico para celulitis no purulentas (excluye SAMR) Parenteral: Dicloxacilina, Cefadroxilo, Clindamicina; Parenteral: Cefazolina, Oxacillina, Clindamicina,Nafcilina. Antibiotic Route and Duration of Therapy for Cellulitis: Data Extracted from a Multi-Center Clinical Trial. Ensayo clínico CASPe: 1: si, 2: si, 3: si. Este estudio proporciona evidencia de que la recuperación no está asociada con la ruta de administración de antibióticos para pacientes con celulitis de gravedad similar, o que la duración del curso de más de cinco días produce algún beneficio adicional.
- 27. TÍTULO ESTUDIO CALIFICACIÓN ESTUDIO Interventions for the Prevention of Recurrent Erysipelas and Cellulitis Revisión sistemáti ca GRADE En términos de recurrencia, incidencia y tiempo hasta el próximo episodio, el antibiótico es probablemente un tratamiento preventivo efectivo para la celulitis recurrente de las extremidades inferiores en aquellos bajo tratamiento profiláctico.Sin embargo, estos efectos preventivos de los antibióticos parecen disminuir después de su interrupción. El tratamiento con antibióticos no desencadena ningún evento adverso grave, y los asociados son menores, como náuseas y erupción cutánea. La evidencia se limita a personas con al menos dos episodios anteriores de celulitis de la pierna dentro de un período de hasta tres años, Meta-analysis of randomised trials comparing a penicillin or cephalosporin with a macrolide or lincosamide in the treatment of cellulitis or erysipelas Metanálisis de ensayos CASPe: 1: si, 2: si, 3: si. La eficacia del tratamiento de la celulitis o la erisipela fue similar con un betalactámico [(12%) sin curar] y un macrólido o lincosamida [(9%) sin curar, RR 1,24,]. La eficacia del tratamiento también fue similar para las infecciones de la piel o los tejidos blandos, incluidas la celulitis y la erisipela (RR 1,28; IC del 95%: 0,96- 1,69, p = 0,09). El riesgo de efectos adversos fue similar para betalactámicos [(11%) sin curar] y macrólidos o lincosamidas [(13%) ] . ¿Do Patients with Cellulitis Need to be Hospitalized? A Systematic Review and Meta- analysis of Mortality Rates of Inpatients with Cellulitis? Revisión sistemática y metaanálisis CASPe: 1: si, 2: si, 3: si La tasa de mortalidad combinada en todo el mundo para pacientes internados por celulitis mediante el metanálisis fue del 1,1% y la tasa de mortalidad para celulitis de pierna es 1.8% . Es importante mencionar que en el caso de la celulitis no hay modelos clínicos bien descritos para predecir la mortalidad en pacientes hospitalizados. ¿Es necesaria la cobertura de S. Aureus en la celulitis / erisipela? Revisión sistemática CASPe: 1: si, 2: si, 3: si Según los datos epidemiológicos y tres ensayos controlados aleatorios, la cobertura empírica de S. aureus resistente a la meticilina(MRSA) no se recomienda para la mayoría de los pacientes, a pesar de la alta prevalencia de MRSA en muchas áreas. Según la comparación indirecta de datos de estudios clínicos, las tasas de curación con monoterapia con penicilina (a las que la mayoría de los MSSA son resistentes) son comparables a las tasas de curación informadas en muchos estudios que usan antibióticos de espectro más amplio.
- 28. Grupos farmacologico Medicamento Eficacia Seguridad Conveniencia Costo Total + B-LACTAMICOS • Cefalosporina s Cefazolina +++ +++ ++ $2.04/ Solución inyectable de 1000 mg. ($30) ++ 10+ Ceftriaxona ++ +++ +++ $7.84 /Solución inyectable de 1000 mg ($235,2) + 9+ • Penicilinas Oxacilinas ++ ++ ++ $1.81/Solución inyectable de 1000 mg ($18,2) +++ 9+ LINCOSAMIDAS Clindamicin a ++ + + 0.30 ctvs/ Comprimido de 300 mg ( $6) 1.99/ Solución inyectable de 600 mg/4ml ($59,7) +++ 7+
- 29. Grupos farmacológico Medicamento Eficacia Seguridad Convenienci a Costo Total + MACRÓLIDOS Eritromicina ++ + ++ 0.14 ctvs /Comprimido de 250 mg (no genérico) ($7) 0. 27 ctvs/ Comprimido de 500 mg ($6,75) +++ 8+ Azitromicina ++ + +++ 0.85 ctvs /Comprimido de 250 mg ($21,25) 0.21 ctvs /Comprimido de 500 mg ($3,15) +++ 9+ Claritromicina ++ + +++ 0.49 ctvs/ Comprimido de 250 mg ($17,15) 0.84 ctvs/ Comprimido de 500 mg ($16,8) ++ 8+
- 30. Cefazolina Perfil farmacológico Eficacia Seguridad Conveniencia Costo Mecanismo de acción: Inhibe la síntesis de la pared bacteriana, uniéndose específicamente a unas proteínas denominadas PBPs. Farmacocinética: vía de administración parenteral. Máximo nivel plasmático se alcanza entre la 1 y 2 hora después de la inyección intramuscular. Aproximadamente el 75-85% de la cefazolina circulante está unida a las proteínas del plasma. No atraviesa la barrera hematoencefálica, pero si la placentaria. No se metaboliza en el hígado excretándose en su mayoría en la orina sin alterar. El 60% de la dosis administrada se excreta en la orina de 6 horas, recuperándose hasta el 80% en las primeras 24 horas. Una pequeña cantidad se excreta en la leche materna. La semivida de eliminación es de 1 a 2 • Infecciones del aparato respiratorio inferior: exacerbación bacteriana de la bronquitis crónica y neumonía. • Infecciones del aparato urinario: pielonefritis. • Infecciones de la piel y de tejidos blandos. • Infecciones del tracto biliar;. • Infecciones osteoarticulares. • Septicemia. • Endocarditis. • Profilaxis perioperatoria: reduce la incidencia de infecciones postoperatorias en pacientes sometidos a cirugía contaminada o potencialmente contaminada, y en aquellos procedimientos en los que la infección de la herida quirúrgica puede representar un riesgo importante para el paciente. Precauciones: • Hipersensibilidad a penicilinas. • Pacientes con insuficiencia renal. • Coagulopatías. • Ancianos. • Categoría B en embarazo. • Lactancia. Interacciones: • Probenecid. • Fármacos nefrotóxicos (vancomicina, polimixina, colistina y diuréticos de asa) Reacciones adversas: • Nefritis intersticial. • Reacciones alérgicas. • Reacciones gastrointestinales. • Sobreinfección por Cándida y clostridrium difficile. • Neutropenia, leucopenia y trombocitopenia. • Convulciones. Presentación: Solución inyectable 1000mg IV: 25- 100mg/kg/día en 3 dosis $2.04/ $ 30,0 Fármaco P
- 31. Tratamiento no farmacológico • Elevación del área afectada. • Examinar y tratar las fisuras de espacios interdigitales. • Terapia de compresión. • Aplicación de vendajes. S. Valderrama-Beltrán, et al. Guía de Práctica Clínica para el Diagnóstico y Manejo de las Infecciones de Piel y Tejidos Blandos en Colombia. Infectio 2019; 23(4): 318-346 Cranendonk D., Lavrijsen AP., Prins J., Wiersinga W. Cellulitis: current insights into pathophysiology and clinical management [Internet]. The Netherlands Journal of Medicine. 2017 [cited 2020 Jul 11]. Available from: http://www.njmonline.nl/getpdf.php?id=1907
- 32. MANEJO Carmen Conde García, Hugo Daniel Patiño Ortega, et al. Protocolo de infecciones bacterianas agudas de la piel y partes blandas. SESCAM 2016.
- 33. NN NN NN 58Celulitis infecciosa de M.I izquierdo Cefazolina una ampolla de 1 gr I.M cada 8 horas x 5 días Cefazolina ampolla de 1 gr (15 ampollas) Dra. Rosa Melano
- 34. Bibliografia: • https://jamanetwork.com/journals/jamadermatology/article-abstract/2735896 • https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5754343/#!po=11.4583 • http://www.scielo.org.co/pdf/inf/v23n4/0123-9392-inf-23-04-00318.pdf • https://pubmed.ncbi.nlm.nih.gov/30390916/ • https://www.sciencedirect.com/science/article/abs/pii/S0924857920302466?via%3Dihub • https://pubmed.ncbi.nlm.nih.gov/28631307/ • https://pubmed.ncbi.nlm.nih.gov/27085865/ • https://pubmed.ncbi.nlm.nih.gov/30022408/ • Alberto Fica C. Celulitis y erisipela: Manejo en atención primaria. Rev Chil Infct (2003); 20 (2): 104-110 • Fuente: Salgado Ordóñez F, Villar Jiménez J, Hidalgo Conde A, Villalobos Sánchez A, Torre Lima J, Aguilar García J et al. Características clínicas, epidemiológicas y factores asociados a mortalidad en pacientes hospitalizados por infecciones de piel y partes blandas: Resultados del estudio multicéntrico STIMG (Grupo de Malacitan de Infecciones de Tejidos Blandos) [Internet]. Scielo.isciii.es. 2006 [consultado el 11 de julio de 2020]. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-71992006000700003 • Sánchez L, Anco-Gallegos K. Celulitis y erisipela [Internet]. Dermatologiaperuana.pe. 2016 [cited 11 October 2019]. Available from: http://www.dermatologiaperuana.pe/assets/uploads/revista_ncIp_02_Articulo_de_revision_26-1.pdf • https://www.mdcalc.com/qsofa-quick-sofa-score-sepsis • E. Ortiz-Lazo, C. Arriagada-Egnen; et al. Actualización en el abordaje y manejo de celulitis. Actas Dermosifiliogr. 2018. https://doi.org/10.1016/j.ad.2018.07.010 • Perelló-Alzamora MR et al. Celulitis moderada-grave que requiere ingreso hospitalario. Med Cutan Iber Lat Am 2014; 42 (1-3): 12-17 • MSP del Ecuador. INSTITUTO NACIONAL DE INVESTIGACIÓN EN SALUD PÚBLICAREPORTE DE DATOS DE RESISTENCIA A LOS ANTIMICROBIANOS EN ECUADOR 2014-2018 [Internet]. Salud.gob.ec. 2018 [consultado el 12 de julio de 2020]. Disponible en: https://www.salud.gob.ec/wp-content/uploads/2019/08/gaceta_ram2018.pdf • 1.Cranendonk D., Lavrijsen AP., Prins J., Wiersinga W. Cellulitis: current insights into pathophysiology and clinical management [Internet]. The Netherlands Journal of Medicine. 2017 [cited 2020 Jul 11]. Available from: http://www.njmonline.nl/getpdf.php?id=1907