Morales hernandez christian oswaldo
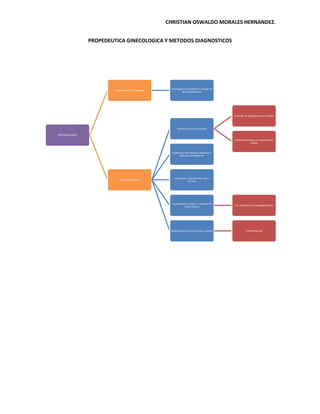
- 1. CHRISTIAN OSWALDO MORALES HERNANDEZ. PROPEDEUTICA GINECOLOGICA Y METODOS DIAGNOSTICOS Interrogatorio completo sin olvidar los Anamnesis o interrogatorio ginecoobstetricos Se divide en regiones para su estudio Examen fisico de las mamas HISTORIA CLINICA Realizar semiologia en presencia de nodulo Inspeccion, auscultacion, palpacion y percusion de abdomen Inspeccion y palpacion de vulva y Exploracion fisica perineo Inspeccion de la vagina y examen del Con especulo y tomar papanicolaou cuello uterino Exploracion de utero, trompas y ovario Tacto bimanual
- 2. CHRISTIAN OSWALDO MORALES HERNANDEZ. Frotis vaginal Papanicolaou Test de Schiller Estudio para cervix Test de IVAA Indentificacion de Colposcopia anomalias en cervix METODOS DIAGNOSTICOS Biopsia Mama y cervix Transvaginal US Andominal TAC Estudio en mamas Imagenologia RM Laparoscopia Histerosalpingografia RX Mamografia
- 3. CHRISTIAN OSWALDO MORALES HERNANDEZ. ANOMALIAS CONGENITAS DE GENITALES FEMENINOS ANOMALIAS CONGENITAS Toda anomalía del desarrollo morfológico, estructural, funci onal o molecular, presente al nacer; externa o interna, familiar o esporádica, hereditaria o no, única o múltiple. Cromosomicas Alteraciones en Malformaciones anormales genitales ext mullerianas Falta de Falta de Himen formacion de los Falta de fusion Sx de Turner disolucion del imperforado cond de los cond tabique primordiales Intersexualidad Agenesia Sx de Rokitansky Utero didelfo Utero septado Hermafroditism Utero unicorne Utero bicorne Utero arcuato o
- 4. CHRISTIAN OSWALDO MORALES HERNANDEZ. VULVOVAGINITIS Y ETS Concepto: Las vulvovaginitis constituyen un síndrome clínico común que se diagnostica en más del 25% de las mujeres en las consultas de ETS. Etiología: 90% están causadas por uno de estos 3 MO: Gardnerella vaginalis (40-50%) Cándida (20-25%): la más sintomática. Trichomona vaginalis (15-20%) 10% restante: Chlamydias, gonococo, micoplasmas, herpes, sífilis, chancroide, molusco contagioso, etc. Garnerella vaginalis: Infección vaginal más predominante. Clínica: leucorrea blancogrisacea, maloliente, de baja densidad, homogénea, “olor a pescado en descomposición”, apenas produce prurito. Causa más frecuente de leucorrea maloliente. No es ETS. Dx: PH >4.5, el olor característico y cels rellenas de cocobacilos gram (-). Tto: metronidazol vía vaginal, clindamicina tópico x 7 días y/o metronidazol vo 500 mg/12 h x 7 días. Candidiasis: 80-90% por Cándida albicans. Clínica: síntoma predominante es el prurito, leucorrea blancoamarillenta, en grumos (requesón), gran viscosidad y con formación de pseudomembranas. Dx: el cultivo es el método más sensible y específico (Saboureaud), presencia de hifa o pseudohifas. Tto: clotrimazol (embarazadas), vía vaginal: nistatina, miconazol y ketoconazol; VO: itraconazol, fluconazol y ketoconazol. Tricomoniasis: Clínica: protozoo de transmisión sexual, asintomático en varón. Leucorrea puede ser el único síntoma, es de baja viscosidad, abundante, ligeramente maloliente, homogénea, color amarillo-grisáceo o verde amarillenta, espumosa y con burbujas de aire. A la exploración de cérvix puede presentar hemorragias puntiformes con “aspecto de fresa”. Dx: examen en fresco (se visualiza el protozoo, que tiene forma de pera). Tto: de elección es Metronidazol 500mg/12 h x 7 días o 2 g DU.
- 5. CHRISTIAN OSWALDO MORALES HERNANDEZ. Chancroide: Agente causal H. ducreyi. Clínica: ulcera dolorosa con bordes irregulares. Dx: paciente con más de 10 ulceras en genitales, combinados con ulcera y adenopatía regional. Tto: eritromicina 500 mg/6h x 7 días; ceftriaxona 250 mg IM. Chlamydia: Infección de transmisión sexual de origen bacteriano. Chlamydia trachomatis gram (-). Clínica: cuadros clínicos asociados con uretritis no gonocócica y cervicovaginitis por chlamydia. Leucorrea de color blanco-amarillento, ardor al orinar, necesidad urgente de orinar, ardor en el meato urinario, dolor en las relaciones sexuales. Dx: clínica, tinción de muestras, ELISA y PCR. Tto: azitromicina DU, doxiciclina 3 veces al día x 7 días. Sífilis: Treponema pallidum. Clínica: 1°: 10-6 sem, ampolla no dolorosa que se ulcera (chancro) en boca, pene, vagina y ano. 2°: medio año después, ronchas rosáceas indoloras en palmas y plantas, malestar gral. 3°: fase final, problemas serios que pueden provocar la muerte (lesión cerebral, cardiopatía, aneurisma sifilítico). Dx: pruebas serológicas (VDRL). Secuelas: ulceraciones, ceguera, parálisis, demencia, muerte. Tto: penicilina bezantinica IM. Gonorrea: Gonococo. Clínica: sangrado inusual, leucorrea, dolor pélvico bajo, disuria, fiebre, endometritis, vaginitis. Complicaciones: EPI, regla anormal, calambres, sx Reiter, artritis reactiva. Tto: ceftriaxona 250 mg IM, azitromicina y ciprofloxacino.
- 6. CHRISTIAN OSWALDO MORALES HERNANDEZ. Herpes: VHS 1 y 2. Clínica: presencia de ampollas ulceradas dolorosas, fiebre, mialgias, leucorrea, sensación de presión en el abdomen. Dx: cultivo del líquido de la ampolla y/o ulcera, PCR. Tto: aciclovir. VPH: Virus ADN. VPH 6 y 11, 16 y 18 (oncogénicos). Contagio se da a través de microtraumatismos a través del coito con una persona infectada, por el canal del parto o por medio de fómites. Periodo de incubación de 2-3 meses. Clínica: lesiones colposcopicas acetoblancas y displasias, verrugas o condilomas genitales son las lesiones más frecuentes, consisten en lesiones exofiticas vulvares y perianales de consistencia blanda y coloración grisácea o rosada. Dx: clínica, citología presencia de coilocitos, colposcopia zonas de leucoplasia y estudio virológico. Tto: acido tricloroacetico, pofilotoxina, imiquimod, extirpación qx, crioterapia. VIH: ADN o ARN virus. Sexual, parenteral o vertical. El virus tiene como blanco leucocitos CD 4. Clínica: malestar gral, adenopatías, diaforesis, diarrea, vómitos, cualquier infección puede complicarse y llevar a la muerte. Dx: Wester Blot, ELISA, PCR. Tto: retrovirales. Molusco contagioso: Poxvirus. Sexual y por contacto. Clínica: pápula pequeña indolora umbilicada de color aperlado que puede estar presente en cualquier parte del cuerpo donde se dio la inoculación. Dx: clínica y biopsia.
- 7. CHRISTIAN OSWALDO MORALES HERNANDEZ. EPI Concepto: Es una infección de útero, trompas y ovarios debida a una infección bacteriana ascendente desde el tracto genital inferior, los gérmenes penetran por la vagina y ascienden hacia la pelvis. Etiopatogenia: Causada por gérmenes que se transmiten a través de las relaciones sexuales. La causa más frecuente es Chalamydia trachomatis, le sigue Neisseria gonorrea y Actynomices israelli en caso de portadoras de DIU. Estos gérmenes producen inflamación del endocervix. Con la diseminación ascendente, estos patógenos producen inflamación en todo el tracto genital superior. También puede tener un papel en la contaminación de las trompas y el peritoneo. Factores de riesgo: ETS: constituyen el mayor factor de riesgo. DIU: incidencia 2-9 veces mayor. Anticonceptivos orales disminuyen la incidencia. Edad joven (15-39 años). Clínica: El dolor abdominal bajo es el síntoma más frecuente, suele ser bilateral y asociado a leucorrea. Otros síntomas sistémicos son: fiebre, nauseas y vómitos. Diagnostico: Es fundamentalmente clínico: presencia de dolor abdominal bajo, fiebre y leucorrea. Para el diagnostico se requiere la presencia de todos los criterios mayores y al menos uno de los menores. Laparoscopia: es el método más seguro, aunque no es el de elección, por ser caro y complejo. Está indicada en quienes hay duda sobre el diagnostico o en las que falla el tto medico.
- 8. CHRISTIAN OSWALDO MORALES HERNANDEZ. Tratamiento: El objetivo del tto es aliviar el dolor y conservar la función de las trompas. Se toman muestras para cultivo y se comienza tto antibiótico empírico. Tto ambulatorio: 1 dosis de ceftriaxona i.m. (250 mg) (para gonococo) y 14 días doxiciclina v.o. (100 mg/12 h) (vs chlamydia). Si tras 46 hrs no hay respuesta, está indicada la hospitalización. Tto hospitalario: doxiciclina i.v. (100 mg/12 h) y cefoxitina i.v. (2 g/ 6 h) con paso de doxiciclina oral hasta cumplir 14 días. Tto qx: se reserva fundamentalmente para la resolución de los abscesos tubo-ováricos o pélvicos. Secuelas: El dolor pélvico crónico es la secuela más frecuente (50%), mientras que la secuela más importante es la esterilidad de origen tubarico (25%). En el 25% de las pacientes la EPI recidiva.
- 9. CHRISTIAN OSWALDO MORALES HERNANDEZ. VPH Y LESIONES INTRAEPITELIALES Los papilomavirus son virus DNA y sin cubierta. Pertenecen a la familia de los papovarirus. Es ETS más común. El DNA del HPV se divide funcionalmente en 2 tipos de genes: 1. Los tempranos (E): son responsables de la replicación del DNA, regulación transcripcional, y transformación del DNA 2. Los tardíos (L): los genes tardíos codifican las proteínas de la cápside viral. Los productos de los genes tempranos actúan como oncoproteínas, las cuales interfieren con la función del gen p53 encargado de que el ciclo celular se lleve a cabo de manera correcta, al estar este dañado las células anormales no son eliminadas por apoptosis y esto lleva a que exista metaplasia, displasias y después cáncer. La lista actual de HPV relacionados con cáncer cervicouterino incluye cuatro tipos de alto riesgo (tipos 16, 18, 31 y 45), y nueve de riesgo intermedio (tipos 33, 35, 39, 51, 52, 56, 58, 59 y 68). Hasta en 75 % de los canceres cervicales hay infección por los tipos 16, 18, 31 y 45. Epidemiologia: El tipo de mayor prevalencia es el 16. El 45 se ha encontrado en muchas mujeres en América latina. Hasta 68 % de los virus detectados en tumores de células escamosas fueron del tipo 16 o relacionados. Factores de riesgo: Tabaquismo Polimorfismo del gen p53 Uso de anticonceptivos orales Multiparidad Desnutrición IVSA temprana Clínica: Las lesiones clínicas visibles que se identifican más comúnmente en relación con la infección por HPV son verrugas genitales (condilomas acuminados) Las verrugas genitales visibles se producen usualmente por los tipos 6 y 11 de este virus. Solo el 1% de las mujeres tiene verrugas visibles y el 9 % posee antecedente de verrugas genitales, periodo de incubación para las verrugas visibles es de tres meses. -Verrugas cutáneas: Verrugas comunes: estas verrugas tienen una superficie característica de coliflor, y típicamente elevada ligeramente por encima de la piel circundante. Verrugas plantares Verrugas subungueales Verrugas planas
- 10. CHRISTIAN OSWALDO MORALES HERNANDEZ. Diagnostico: Biopsia PCR Colposcopia Tratamiento Podofilina en tintura de benzoina Crioterapia Acido tricloroacetico. 5-fluoroucilo por vía intravaginal. Prevención: Vacuna: protección contra las variantes 6, 11, 16 y 18. Ventajas: 1. Alta inmunogenicidad (100%) 2. Posible protección cruzada frente al VPH-31 y VPH-45 3. Alta eficacia (casi el 100%) frente a las lesiones (neoplasia intraepitelial cervical/adenocarcinoma in situ) por VPH-16 y VPH-18 LESIONES INTRAEPITELIALES CERVICALES Precursoras del cáncer cervicouterino. La prevalencia de LEI en mujeres de 35 a 55 años va de 1.2 % a 3.2%. Se ha estimado que alrededor del 4 % de las mujeres en sus últimos años reproductivos tienen lesiones precursoras. El sitio predominante en el labio anterior del cérvix. La mayoría de las LEI aparecen en la unión escamo-columnar de la zona de transformación y solo alrededor de del 10% se localizan en el epitelio cilíndrico sin involucrar a la unión. LESION ESCAMOSA INTRAEPITELIAL DE BAJO GRADO Pertenece a la nomenclatura del Sistema Bethesda, e incluye los cambios morfológicos inducidos por el VPH y la neoplasia Intraepitelial cervical 1 (NIC 1). LESION ESCAMOSA INTRAEPITELIAL DE ALTO GRADO El aspecto típico de una LEIAG consiste en una proliferación de células parabasales atípicas; cuando ocupan más de 2/3 del espesor epitelial se denominan NIC 2, mientras que si abarcan todo el espesor son NIC 3. Las células son inmaduras con pérdida de la polaridad, sobre posición de los núcleos, y anisonucleosis; el núcleo es oval o levemente alargado, orientado en forma vertical y sin núcleo, además el citoplasma es muy escaso en las capas basales y mejor definido en las más superficiales.
- 11. CHRISTIAN OSWALDO MORALES HERNANDEZ. Tratamiento: Criocirugía. Láser de dióxido de carbono. Cononización con bisturí frío. Electrocononización.
- 12. CHRISTIAN OSWALDO MORALES HERNANDEZ. CACU Concepto: Es una enfermedad en la cual se encuentra células cancerosas (malignas) en los tejidos del cuello uterino. Suele crecer lentamente por un período de tiempo. Antes de que se encuentre células cancerosas en el cuello uterino, sus tejidos experimentan cambios y empiezan a aparecer células anormales (proceso conocido como displasia). Epidemiologia: La prevalencia máxima se encuentra entre los 40 y 55 años y solo el 10% de las pacientes tienen menos de 35 años. Tipos histológicos: Casi el 90% de los carcinomas de cuello son del tipo escamoso. Actualmente la frecuencia de adenocarcinoma oscila alrededor del 10-15% aunque va en aumento, mientras que otros tumores malignos como el sarcoma, melanoma y linfoma continúan siendo muy raros. Clínica: Mayoría de los casos permanece asintomático. En etapas tardías el síntoma más precoz es la metrorragia Puede haber leucorrea que al principio es serosa, purulenta o mucosa y tiende con el tiempo a ser fétida y de aspecto de “agua de lavar carne”. Dolor pélvico, disuria, hematuria, rectorragia, estreñimiento, etc. Profilaxis y dx precoz: Test de Papanicolaou es el método más efectivo en el cribado.
- 13. CHRISTIAN OSWALDO MORALES HERNANDEZ. Citología en medio liquido. Determinación del VPH. Colposcopia y toma de biopsia (muy útil). Estatificación: Diseminación: Puede ser por extensión directa (vagina, fondos de saco), vía linfática o vía sanguínea (pulmones), produciendo síntomas según el órgano afectado. Tratamiento: Estadio IA: histerectomía total simple. Estadio IB y IIA: histerectomía radical con linfadenectomia pélvica (Wertheim-Meigs). Estadio IIB: radioterapia y braquiterapia. Estadio III: radioterapia y braquiterapia. Estadio IV: radioterapia y quimioterapia. Pronóstico: Factores de mal pronóstico:
- 14. CHRISTIAN OSWALDO MORALES HERNANDEZ. Tamaño tumoral Profundidad de la invasión Invasión linfática y vascular Estadio clínico avanzado
- 15. CHRISTIAN OSWALDO MORALES HERNANDEZ. TUMORES BENIGNOS DE UTERO Compuesto de fibras Tumor benigno mas MIOMAS musculares lisas. frecuente en mujer Multiples Estrogenos y -subserosos Incidencia entre los progesterona -intramurales (56%) 35-55 años aumentan el tamaño submucosos Hemorragia es el 50-80% Dx: clinica, US e sintoma mas asintomaticos histeroscopia frecuente Histerectomia en Tto depende de la Miomectomia en miomas grandes y en sintomatologia mujeres jovenes mujeres que no desean embarazarse Polipo endometrial Protrusiones Causa frecuente benignas del de metrorragia endometrio en menopausia Clinica Dx Tto US e Metrorragia Extirpacion qx histeroscopia 50-60 años
- 16. CHRISTIAN OSWALDO MORALES HERNANDEZ. ENDOMETRIOSIS Concepto: Presencia y proliferación de tejido endometrial fuera de la cavidad uterina, puede darse en cualquier tejido del cuerpo. Epidemiologia: 10 % aproximadamente. Factores de riesgo: Edad fértil. No hay relación clara con la raza. Ciclos cortos con sangrado menstrual abundante favorecerían el reflujo de sangre a la cavidad peritoneal. Etiopatogenia: Existen 3 teorías aceptadas: Menstruación retrograda. Metaplasia celomica Alteraciones inmunológicas en el tejido peritoneal que impiden lisis del tejido endometrial ectópico. Localización: La más frecuente es en el ovario, con frecuencia se forman quistes que se llenan de sangre y ese contenido marrón oscuro parecido al chocolate hace que se les llame “quistes de chocolate”. Le siguen en frecuencia de localización: el lig ancho post, lig uterosacro, lig ancho ant y fondo de saco de Douglas. Clínica: Dolor (95 %): intensidad muy variable, localizado en pelvis, presentación como de dismenorrea progresiva y dispareunia. Alteraciones menstruales (65 %). Infertilidad ( 41 %) Otros: distensión abdominal, rectorragias, disuria, puede haber elevación de Ca 125 sérico. Diagnostico: Clínica. Ecografía. Laparoscopia (estándar de oro): permite visualizar directamente las lesiones, que tienen aspecto de quemadura de pólvora. Se clasifica en 4 estadios, según con una puntuación que valora la presencia de lesiones y adherencias en peritoneo, fondo de saco post, ovarios y trompas, siendo el estadio I mínimo, el II leve, III moderado y IV severo.
- 17. CHRISTIAN OSWALDO MORALES HERNANDEZ. Tratamiento: Aunque es quirúrgico (laparoscopia), se debe de ser lo más conservador posible, ya que se da en mujeres jóvenes y en muchos casos con problemas de esterilidad asociados. Por ello está indicado la realización de quistectomia, liberación de adherencias y destrucción de implantes peritoneales. La cirugía radical se utilizara en aquellos casos que no se pueden controlar con el tto qx conservador y/o medico (análogos de GnRH, anticonceptivos, gestagenos y danazol). ADENOMIOSIS Concepto: Infiltración del tejido endometrial a la musculatura del útero (miometrio). Epidemiologia: Frecuencia del 9-30%. Edad 35-45 años. Multíparas. Se asocia con miomatosis 25-50% y endometriosis 6-28%. Etiopatogenia: Invaginación endometrial por: debilidad del musc uterino, trauma y/o aumento de la presión. Diseminación linfática y vascular. Desarrollo de restos mullerianos. Clasificación: Por su localización y extensión: Superficial Profunda Focal Difusa Extensa Clínica: Depende de las características de la invasión: Trastornos menstruales Sangrado uterino anormal Dismenorrea Dolor pélvico Aumento de tamaño de útero TRIADA: dismenorrea, dispareunia y dolor pélvico. Diagnostico: Clínica Ultrasonido transvaginal Biopsia Histerosalpingografia
- 18. CHRISTIAN OSWALDO MORALES HERNANDEZ. Tratamiento: Medico: análogos de GnRh, gestágenos, anticonceptivos hormonales o sistemas locales de liberación de gestágenos puede ser una alternativa, su utilidad radica en inducir amenorrea (ausencia de menstruación) y con ello evitar el crecimiento de endometrio. Qx: en pacientes no desean embarazo.
- 19. CHRISTIAN OSWALDO MORALES HERNANDEZ. SANGRADO UTERINO ANORMAL Sangrado uterino anormal No ciclica Ciclica Independiente Hipermenorrea de la regla Polimenorrea Tumores malignos y benignos Organica Traumatismos, endometriosis, coagulopatias CAUSAS Disfuncionales Alteraciones endocrinas
- 20. CHRISTIAN OSWALDO MORALES HERNANDEZ. Diagnostico: Es fundamental realizar un estudio histológico, ya que puede tratarse del primer síntoma de un tumor genital. Por ello el dx de elección es la biopsia dirigida por histeroscopia. Tratamiento: Se puede utilizar estrógenos solos o combinados con gestagenos, progestágenos en segunda fase del ciclo, danazol, antifibrinoliticos y AINES. Otra alternativa de tto es la cirugía, pudiendo realizar legrado uterino, histeroscopia qx, ablación endometrial o histerectomia.
- 21. CHRISTIAN OSWALDO MORALES HERNANDEZ. TUMORES DE OVARIO Epidemiologia: Lo padecen 1 de cada 70 mujeres. Casi el 90% de los canceres son de origen epitelial y su incidencia aumenta con la edad, teniendo su máxima frecuencia entre 65-80 años. Tumores de ovario Epiteliales Germinales Estromales Metastasico Seroso Teratoma maduro Androblastoma Krukenberg Mucinoso Teratoma inmaduro Granulosa Endometroide Disgerminoma Teca Cels. claras Del seno Ginandroblastoma endodermico Brenner Ca embrionario Coriocarcinoma Gonadoblastoma
- 22. CHRISTIAN OSWALDO MORALES HERNANDEZ. El mas frecuente Seroso 70% bilateral Benigno Mucinoso Unilateral Epiteliales Endometroide Malignos Malignos Cels. Clara Dietilestilbestrol Brenner Benigno
- 23. CHRISTIAN OSWALDO MORALES HERNANDEZ. Mas frec de este gpo Teratoma maduro Benigno Teratoma Neuroectodermo inmaduro Maligno mas frec de este gpo Disgerminoma Radiosensible Germinales Maligno Seno endodermico Produce alfa- fetoproteina Ca embrionario Produce alfa- fetoproteina Coriocarcinoma Produce B-HCG Gonadoblastoma Estromales Granulosa Teca Androblastoma Ginandroblastoma Cpos. De call-exner Benignos Benignos Mixto Produce Produce Produce estrogenos androgenos- androgenos estrogenos Clínica: Síntomas tardíos. El síntoma inicial más frecuente es inflamación abdominal, seguido del dolor y tercer lugar metrorragia.
- 24. CHRISTIAN OSWALDO MORALES HERNANDEZ. En tumores de gran tamaño hay un sx constitucional. Signos de malignidad: ascitis, palpación de tumoración, poca movilidad por adherencias, índice de crecimiento rápido, edad no reproductiva, nódulos en fondo de saco de Douglas y bilateralidad. Estatificación: Es postquirúrgica y se basa en los hallazgos observados. Diagnostico: Clínica US transvaginal RM TC Marcadores tumorales (Ca 125, alfafetoproteinas y HCG). Tratamiento: Histerectomía total con anexectomia bilateral con quimioterapia adyuvante.
- 25. CHRISTIAN OSWALDO MORALES HERNANDEZ. PATOLOGIA DE MAMA Patologia benigna de mama Procesos Mastopatia Tumores inflamatorios fibroquistica benignos Frecuente en Mastodinia 20% de la Mastitis mujer sintoma mas Tipos patologia premenopausica frecuente benigna Puerperal mas No proliferativa Quiste Fibroadenoma frecuente (68%) Proliferativa sin Entre los 15-35 Entre los 40-50 atipia años años Proliferativa con atipia
- 26. CHRISTIAN OSWALDO MORALES HERNANDEZ. CA DE MAMA Epidemiologia • Tumor maligno mas frecuente en mujer. •NULIPARIDAD •MENARCA TEMPRANA •MENOPAUSIA TARDIA Factores de •HERENCIA (BRCA1 Y BRCA 2) •PRIMER EMBARAZO TARDIO riesgo •NO LACTANCIA •HIPERPLASIAS ATIPICAS •OBESIDAS •DES Diagnostico • Exploracion fisica • Mastografia precoz • US • El carcinoma ductal in situ (mas frecuente). • El carcinoma lobulillar in situ. Tipos • PAGET histologicos • INFLAMATORIO: Eritema difuso, morado, edema e induración en la mama, 2% de calor todos los canceres. • Inicio suele ser asintomatico • Localizacion mas frec en cuadrante superoexterno Clinica • Presencia de tumor o induracion • 15-20% presentan alteraciones areola-pezon
- 27. CHRISTIAN OSWALDO MORALES HERNANDEZ. • RM • US Dx • Biopsia • TC • Mamografia • Biopsia a ganglio centinela • Quimioterapia • Radioterapia Tto • Cirugía para extirpar el tejido canceroso: una tumorectomía para extirpar la tumoración mamaria; una mastectomía para extirpar toda o parte de la mama y posiblemente las estructuras aledañas
- 28. CHRISTIAN OSWALDO MORALES HERNANDEZ.
- 29. CHRISTIAN OSWALDO MORALES HERNANDEZ. ESTERILIDAD Concepto: El 10-15 % de las parejas son estériles, denominándose esterilidad primaria si, tras 1-2 años sin anticoncepción, no se consigue un embarazo y secundaria si, tras una gestación, no se consigue un nuevo embarazo durante 2-3 años de búsqueda. Etiopatogenia: Factor masculino (40 %): varicocele, esterilidad masculina de causa idiopática, insuficiencia testicular, criptorquidia, azoospermia, orquiepididimitis, alteraciones hipotalámicas, etc. Factor femenino (40 %): anomalías vaginales ( himen integro, agenesia vaginal, vaginismo), anomalías cervicales ( infecciones –Chalamydia-, filancia inadecuada, lesiones e intervenciones cervicales que disminuyen el moco, malformaciones cervicales, etc), anomalías uterinas (hipoplasia o malformación del útero, alteraciones endometriales, síndrome de Asherman, alteración de la estructura miometrial, alteraciones tubaricas o peritoneales, salpingitis, endometriosis), alteraciones ováricas y psicógenas. Factor mixto o de origen desconocido: abarca entre el 10-20 % de los casos, por causas idiopáticas, o por reacción inmunológica al semen. Estudios: Anamnesis, exploración y analítica: historia clínica general, ginecológica y sexual de la pareja. Se toman muestras para citología y se realiza un estudio analítico: BH y vel de sedimentación, QS, EGO, grupo y Rh, serologías vs rubeola, toxoplasmosis, sífilis, hepatitis y VIH. Ecografía transvaginal. Valoración de la ovulación: mediante radioinmunoanálisis se determina FSH, LH y estradiol en la fase proliferativa, prolactina y progesterona en fase lútea. Seminograma. Histerosalpingografia. Otros: laparoscopia, test postcoital, histeroscopia, biopsia de endometrio, determinación de acs antiespermaticos, cariotipo y detección de mutaciones de la fibrosis quística. Tratamiento: Tratamiento individualizado. Se empieza por inducir ovulación si las trompas y el semen son normales. Actualmente se usa de elección la FSH subcutánea y la HCG. Esta en desusos el clomifeno (solo en caso de SOP). Es frecuente el uso de análogos de la GnRH previos a la inducción de la ovulación para conseguir frenar hipófisis y ovarios hasta que comiencen los ciclos de inducción ovárica. Técnicas de reproducción asistida: 1. Inseminación artificial conyugal: técnica más simple y más usada. 2. Inseminación artificial donante. 3. Fecundación InVitro. 4. Microinyeccion espermática: consiste en inyectar un único espermatozoide dentro del ovulo, es una variante de la FIV en casos de oligospermia severa.
- 30. CHRISTIAN OSWALDO MORALES HERNANDEZ. METODOS ANTICONCEPTIVOS Concepto: Es cualquier forma de impedir la fecundación o concepción al mantener relaciones sexuales. También se llama contracepción o anticoncepción, y son una forma de control de natalidad. Se clasifican en métodos naturales, de barrera, intrauterinos, hormonales, permanentes y de emergencia. Tipos: -Naturales: 1. Ogino: teniendo en cuenta que la ovulación ocurre el día 14 y que el ovulo puede ser fecundado solo durante 24-36 hrs, se calcula el periodo fértil o de inseguridad. 2. Lactancia materna: durante la lactancia, los niveles elevados de prolactina suprimen en un grado variable el eje hipotálamo-hipófisis. 3. Coito interrumpido: método poco seguro. 4. Temperatura: el periodo de “seguridad” empieza la noche del tercer día de hipertermia confirmada y finaliza con la llegada de la menstruación. -De barrera: 1. Preservativo masculino: método de elección en jóvenes. 2. Diafragma: indispensable el empleo conjunto de espermicidas. Esta indicado en casos de intolerancia a la píldora y en quienes la colocación de un DIU no es aconsejable. 3. Espermicidas: brindan bloqueo mecánico del cuello y destrucción de los espermatozoides. La max protección se obtiene usándolo con otro método de barrera. 4. Esponjas vaginales: se trata de discos cilíndricos que poseen espermicidas. -DIU: Mecanismo de acción: no está completamente aclarado, existen pruebas de que modificaciones celulares y bioquímicas del endometrio producidas por la presencia de un cuerpo extraño interfieren en el transporte espermático, inhiben la capacitación y supervivencia espermáticas y dan lugar a cambios endometriales que impiden la implantación, sin descartarse alguna actuación sobre la motilidad tubarica. En los dispositivos con cobre, esta reacción inflamatoria estéril se amplía por actuar este como espermicida, alterando la movilidad e inhibiendo la penetración en el ovulo. DIU con levonorgestrel: la hormona se libera gradualmente y actúa localmente de varias formas: reduciendo el crecimiento del endometrio, lo que reduce el sangrado menstrual, espesando el moco y suprimiendo el mov normal de los espermatozoides. Reduce el riesgo de EPI, miomas y dismenorreas. -Hormonal: 1. Disminuyen la GnRH, ya que producen un feedback negativo que inhibe la liberación hipotalámica de GnRH. 2. Impiden el pico ovulatorio de LH, que anulan la secreción pulsátil de GnRH, responsable del pico preovulatorio de LH. 3. En el ovario: inhiben la ovulación, ya que no se ha producido pico de LH. 4. Alteran la motilidad y funcionalidad de la trompa, dificultando la fecundación. 5. Alteran la contracción uterina, dificultando el transporte de espermatozoides. 6. Modifican la estructura endometrial e impiden la implantación.
- 31. CHRISTIAN OSWALDO MORALES HERNANDEZ. 7. Modifican la capacitación espermática, espesan el moco cervical y alteran el medio vaginal. …clasificación: Según la dosis administrada: Monofásicos: llevan una dosis constante de estrógenos y gestagenos a lo largo del ciclo. Los más usados. Bifásicos: durante los primeros días, la dosis de gestageno es menor. Trifásicos: la dosificación de estrógenos y gestagenos se hace a tres niveles diferentes, según los días del ciclo. Según la dosis de gestageno: Gestagenos en dosis elevadas: inhibe la ovulación al suprimir el pico de LH y FSH. También producen atrofia endometrial y alteración del moco cervical. Gestagenos en dosis bajas: actúan fundamentalmente sobre el moco cervical y también inhiben la ovulación. Según la forma de administración: Oral: la dosis de estrógenos varía desde los 50 mcg en los de mayor dosis hasta los 15 mcg. Pueden ser de primera generación (los más usados), de segunda (levonorgestrel) o de tercera (gestodiona, desogestrel, drosperinona). Parenterales: se usa una inyección i.m. de acetato de medroxiprogesterona cada 3 meses. Son cómodos, pero de metabolización irregular. Sistemas de liberación continúa: >anillo anticonceptivo vaginal: libera 15 mcg de etilinilestradiol y 120 ug de etonogestrel, se coloca en la vagina la primera semana postmenstruacion y retira una semana cada 21 días. >implantes subdermicos: son barritas con etonogestrel que se insertan bajo anestesia local en la cara interna del brazo. Duran 3- 5 años. >parches: la absorción es transdermica y el recambio semanal, liberando 20 ug de etilinilestradiol y 150 ug de norelgestromina. La anticoncepción hormonal es un factor de riesgo para la enfermedad tromboembolica y el IAM, al mediar una elevación de los factores I,II, VII, IX, X y plasminogeno, aunque también existe un aumento de la actividad fibrinolitica. Por ello están contraindicados en mujeres con riesgo cardiovascular. Otras contraindicaciones para su utilización son pacientes con afectación hepática importante, porfiria aguda intermitente, antecedentes de colestasis intrahepatica, discrasia sanguínea, sangrado genital anormal. -De emergencia: Gestagenos: es el método de elección. Se usa levonorgestrel, 750 mcg/12 h, VO, 2 dosis, o bien una dosis única con dos comprimidos. Evita entre el 85-95% de los embarazos esperados, siendo muy eficaz si se administra entre las 24-72 hrs post-coitales. Efecto secundario más frecuente son nauseas. Método Yuzpe: combinado de estrógenos y progestágenos en altas dosis. VO, un comprimido cada 12 hrs, dos tomas. -Permanentes o esterilización qx: Vasectomía y salpingoclasia: son los métodos más eficaces. Tto: extirpación, crioterapia o electrocirugía.
- 32. CHRISTIAN OSWALDO MORALES HERNANDEZ. SOP Concepto: El síndrome de ovario poliquistico es una afección muy frecuente, aunque de etiología desconocida, con una incidencia aproximada de 1-5%. Esta caracterizado por lo siguiente: Clínica: anovulación/esterilidad, obesidad, hirsutismo/androgenizacion. Alteraciones hormonales: LH aumentada en relación a la FSH. Aumento leve de andrógenos y estrona, descenso de estradiol. Anatomía: ovarios grandes, nacarados, polimicroquisticos (>8 quistes) e hiperplasia de la teca interna. Etiopatogenia: Elevación de LH (pulsos demasiado rápidos en la secreción hipotalámica de GnRH), esto ocasiona estimulación en exceso de la teca produciendo hiperplasia tecal. La hiperplasia tecal da una sobreproducción de andrógenos suprarrenales, esto produce obesidad, hirsutismo y anovulación. Los andrógenos circulantes son convertidos a estrona en la grasa periférica. La insulina estimula la actividad aromatasa en las células de la granulosa, convirtiendo los andrógenos de la teca en estrógenos, esto no se da en el SOP, hay una insulinorresistencia lo cual contribuye al aumento de andrógenos. La obesidad agrava el grado de resistencia a la insulina que pueda existir, y que constituye un factor importante de mantenimiento de anovulación. Anatomía patológica: Macroscópicamente: ovarios pueden estar aumentados de tamaño, superficie lisa y de color gris. Microscópicamente: engrosamiento y fibrosis de la albugínea, la granulosa esta poco desarrollada, la hiperplasia tecal es lo más característico. Clínica: No hay sintomatología patognomónica. Esterilidad: es el síntoma más frecuente (73%), se debe a la falta de ovulación. Trastornos menstruales: oligomenorrea e infrecuente. Hirsutismo, acantosis nigricans, obesidad (androide) y acné. Resistencia a la insulina (afecta casi a la mitad). 40% de las mujeres con DM durante la edad reproductiva tienen SOP. Diagnostico: Clínica: sintomatología es muy variable. Laboratorio: relación LH/FSH 2.5:1. Aumento de andrógenos ováricos, testosterona libre, la DHEA y la androstendiona. Disminuye la SHBG. Progesterona ausente en la 2° mitad del ciclo. US: la ecografía transvaginal debe cumplir los sig criterios: presencia de 8 o más folículos pequeños subcorticales (2-10mm) y aumento del estroma ovárico. La combinación de los criterios hormonales y ecográficos permite diagnosticar SOP en un 90-95 %. Resistencia a la insulina.
- 33. CHRISTIAN OSWALDO MORALES HERNANDEZ. Dx dif: Hiperandrogenismo de causa suprarrenal por déficit enzimáticos congénitos (21-hidroxilasa), tumoraciones secretantes de esteroides androgenicos. Tratamiento: El tratamiento en las mujeres que no desean gestación será con anticonceptivos hormonales, solos o asociados a fármacos antiandrogenicos. Si buscan gestación se induce la ovulación con Citrato de Clomifeno, si se fracasa se puede emplear la destrucción ovárica parcial con electrocauterizacion por vía laparoscopica, para posteriormente volver a inducir la ovulación. Cabe destacar el empleo de Metformina para combatir la insulinorresistencia.