Este documento resume la situación actual del sarampión en Europa y España. En 2011 se produjo un aumento de casos de sarampión en varios países europeos como resultado de brotes. En España también hubo un aumento de casos, la mayoría asociados a brotes. El sarampión se transmite por vía respiratoria y es altamente contagioso. La vacunación ha demostrado ser efectiva para prevenir la enfermedad.





![Situación actual del sarampión
ECDC. [actualizado a 08/dic/2011]. http://bit.ly/tuGfJz](https://image.slidesharecdn.com/sarampingrecojba2-120323150259-phpapp01/85/Sarampion-7-320.jpg)









![Sarampión: epidemiología
• Muy alta contagiosidad:
– Red Book, 2009: tasa de ataque 75%.
– I. Peña Rey, 2008: Ro = 12-18 (Ro de la varicela: 5-7).
• Periodo de infectividad: desde 4-5 días antes a 4 días después de la aparición del
exantema.
• Transmisión directa: aire, contacto directo; a través de la tos, estornudos y gotitas
de Pflügge:
• Reservorio humano exclusivamente.
• La enfermedad deja inmunidad permanente; la vacunación produce una
protección duradera:
– Seroconversión tras la 1.ª dosis: > 90%.
– Seroconversión tras la 2.ª dosis: > 99%.
CAV (AEP). Sarampión. [http://bit.ly/y3poVs]
Red Book, 2009
I. Peña Rey, 2008. [http://bit.ly/rREavd]](https://image.slidesharecdn.com/sarampingrecojba2-120323150259-phpapp01/85/Sarampion-19-320.jpg)
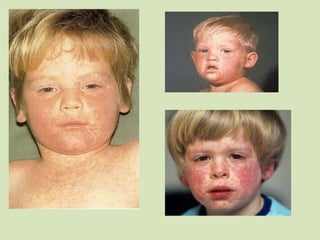
![Sarampión: complicaciones
• Riesgo incrementado:
– Malnutrición.
– Inmunodeficiencias.
– Gestación.
– Deficiencia de vitamina A.
• Infección bacteriana secundaria:
– Otitis media (7-9%).
– Microorganismos principales: neumococo, H.
influenzae tipo b, S. aureus, enterobacterias.
• Complicaciones neurológicas:
– Encefalitis aguda: frecuencia 1‰; mortalidad 10-30%.
– PEESA: frecuencia 1/100 000; mortalidad 100%
ECDC del 16/enero/2012; sarampión en Europa en el periodo ene-nov/2011 [http://bit.ly/w9OvRC]
Imágenes: R. Piñeiro, y cols. Neumonía sarampionosa. An Pediatr. 2011;75:418-28.](https://image.slidesharecdn.com/sarampingrecojba2-120323150259-phpapp01/85/Sarampion-20-320.jpg)

![Sarampión: definición de caso sospechoso (ECDC,
2008)
• Criterios:
– Criterios clínicos:
• Fiebre; y
• Exantema máculopapular; y
• Al menos uno de los siguientes: tos, coriza o conjuntivitis.
– Criterios de laboratorio (al menos uno de los siguientes):
• Aislamiento del virus en alguna muestra clínica.
• Detección respuesta de anticuerpos específicos en suero o saliva.
– Criterios epidemiológicos: vínculo epidemiológico (contacto
acreditado) con un caso confirmado (periodo de incubación medio 10
días -rango: 7 a 18 días-).
ECDC, 28/04/2008. [http://bit.ly/rqqQnR]](https://image.slidesharecdn.com/sarampingrecojba2-120323150259-phpapp01/85/Sarampion-22-320.jpg)