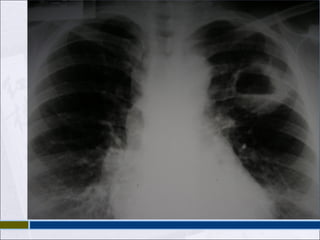
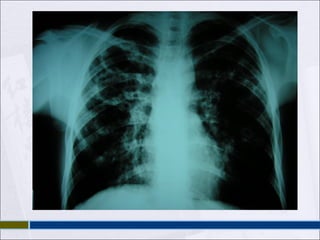
1) La tuberculosis es una infección crónica causada principalmente por Mycobacterium tuberculosis que se caracteriza histológicamente por la formación de granulomas y que se puede localizar en los pulmones u otros órganos.
2) Aproximadamente un tercio de la población mundial está infectada con M. tuberculosis, y cada año dos millones de personas mueren a causa de la tuberculosis.
3) Los síntomas más comunes de la tuberculosis pulmonar son la tos y la expectoración persistentes, aunque la enfermedad también puede presentarse de forma asintom