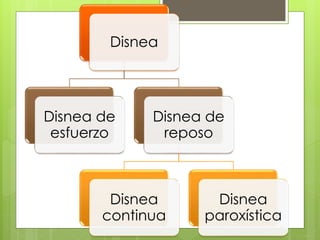
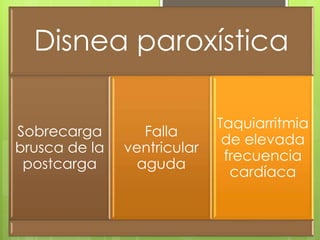
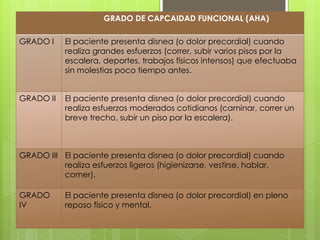
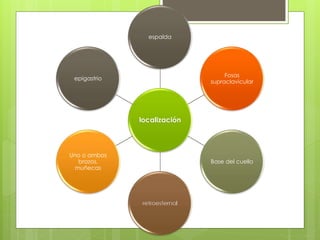
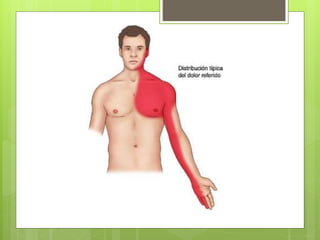
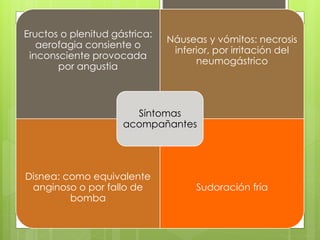
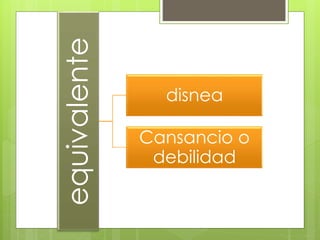
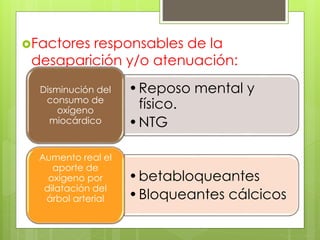
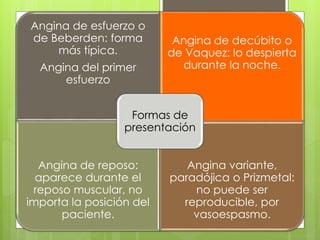
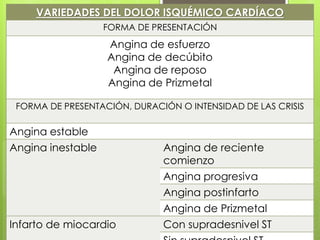
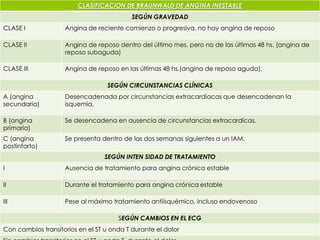
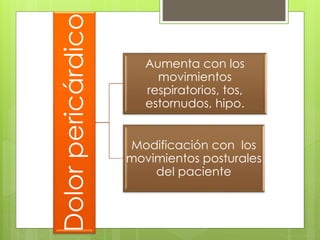
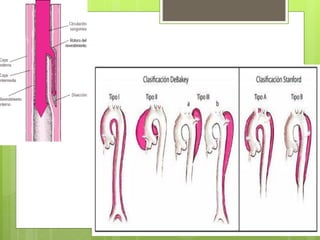
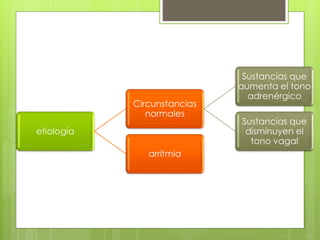
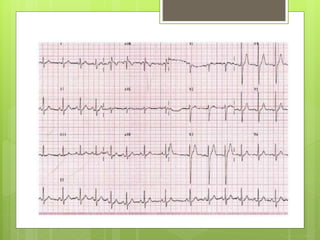
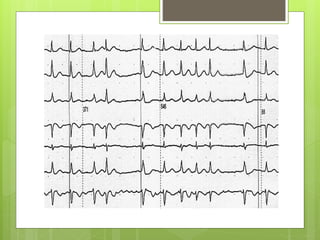
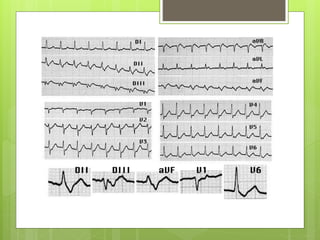
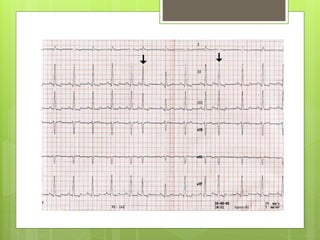
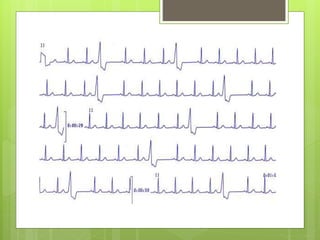
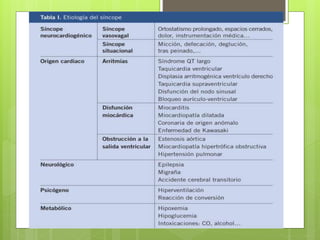
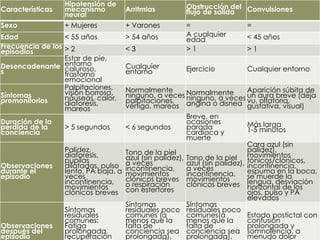
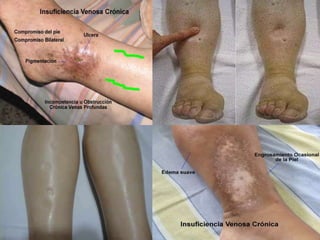
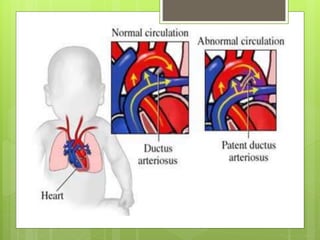
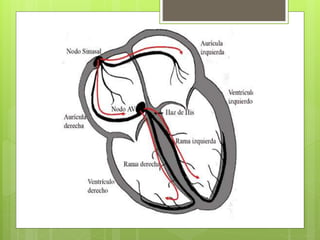
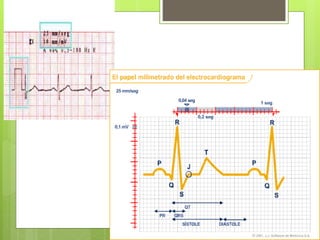
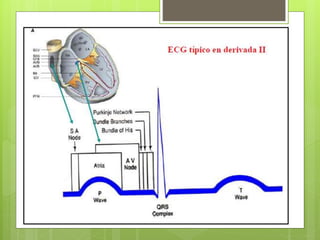
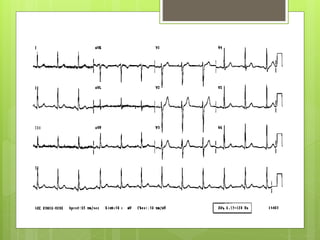
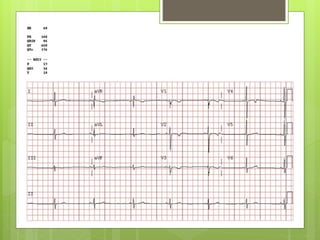
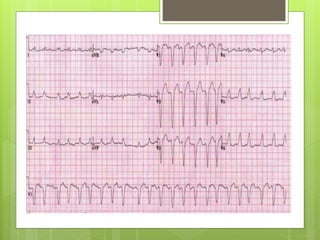
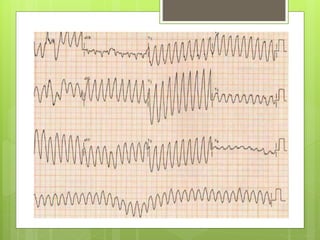
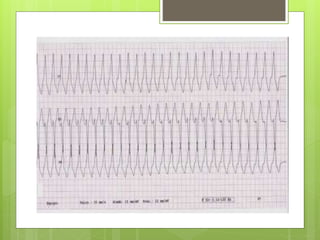
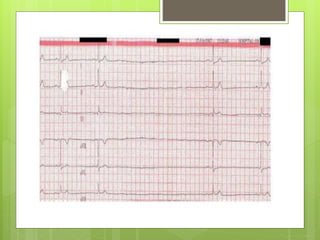
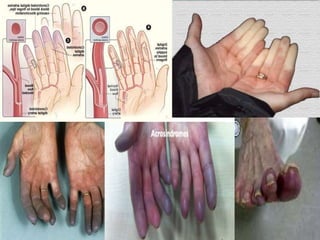
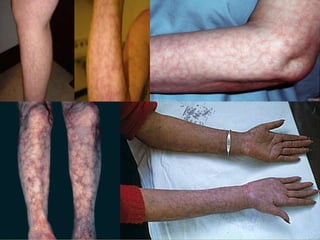
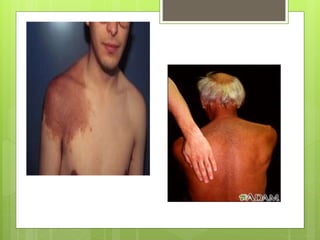
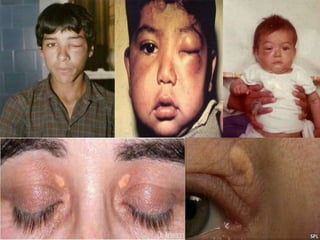
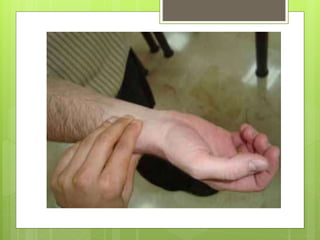
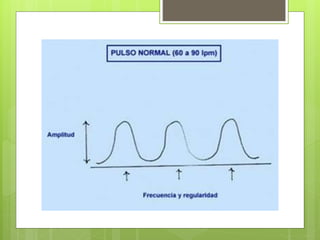
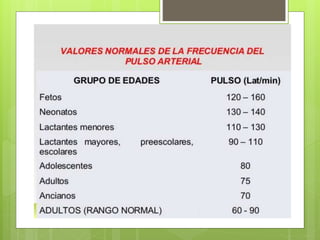
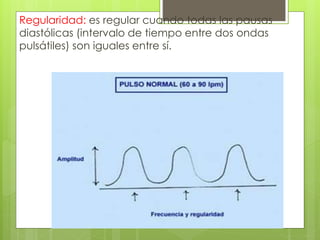
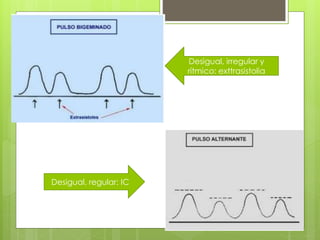
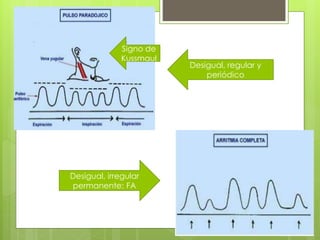
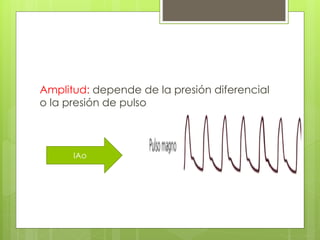
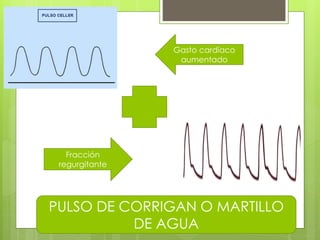
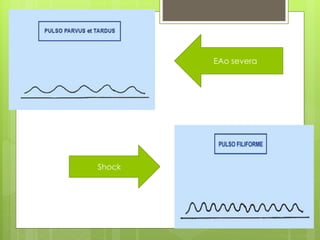
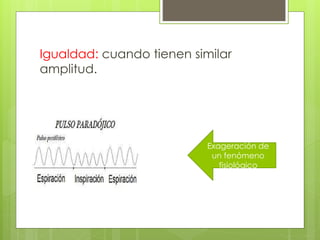
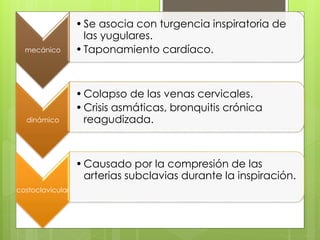
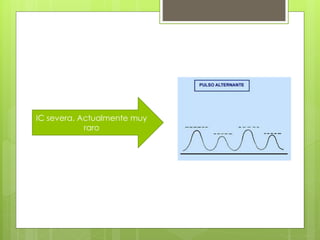
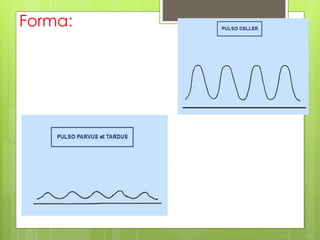
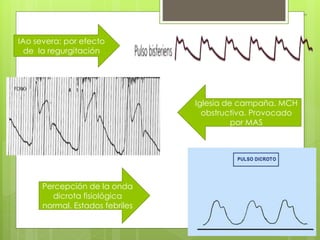
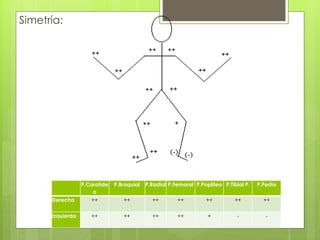
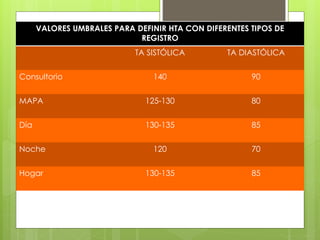
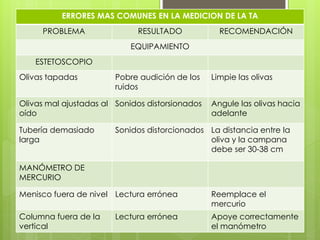
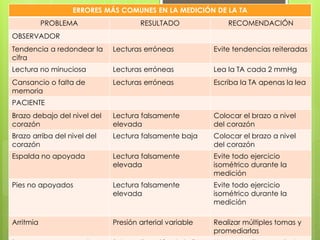
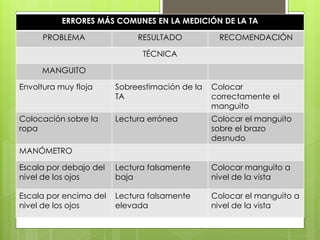
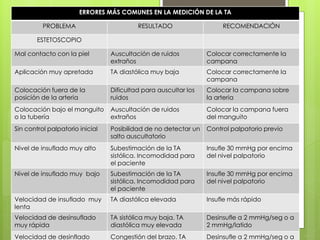
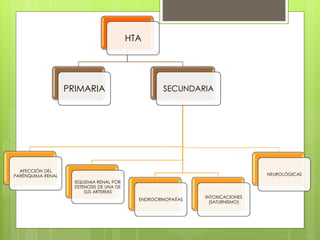
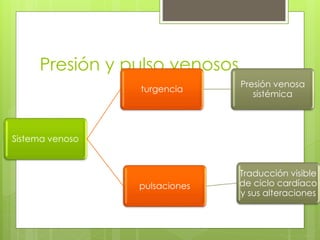
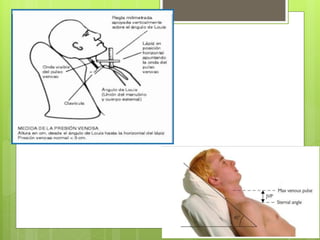
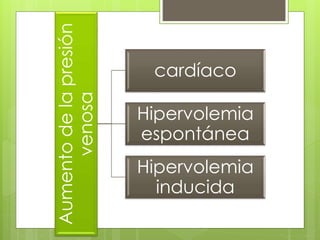
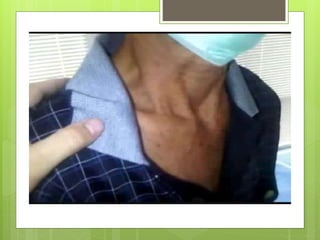
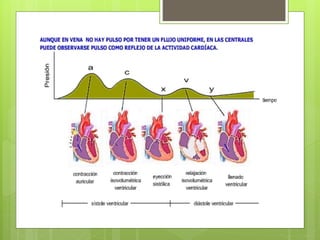
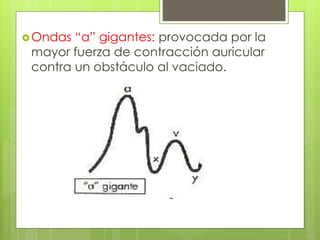
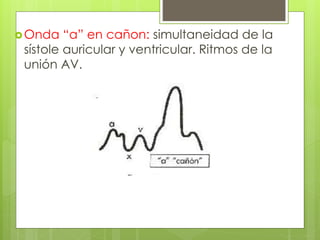
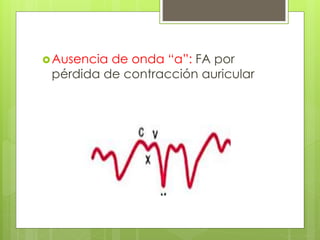
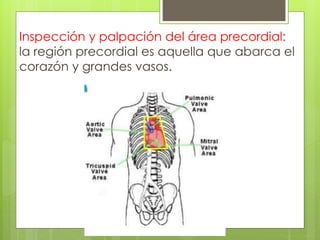
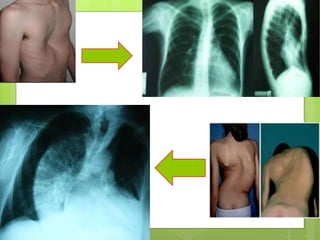
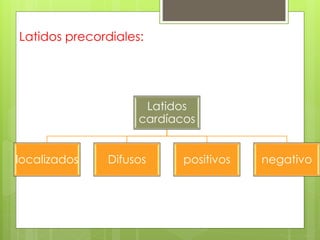
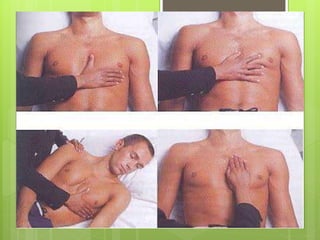
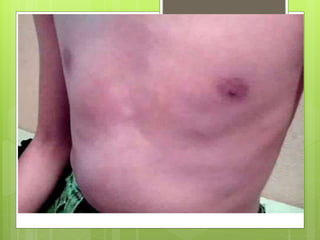
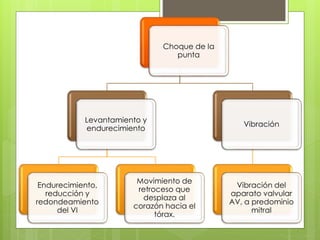
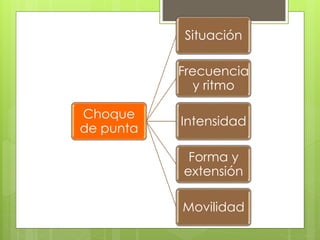
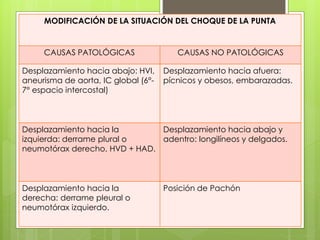
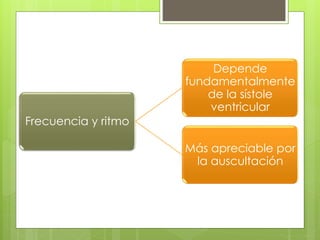
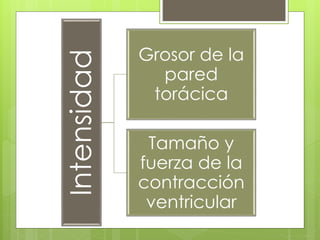
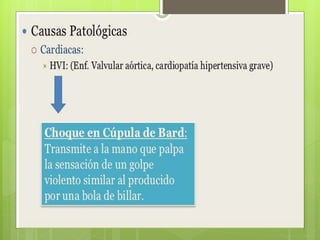
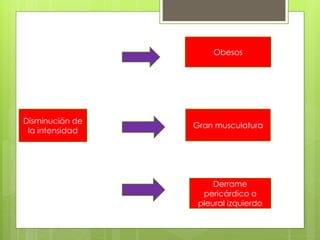
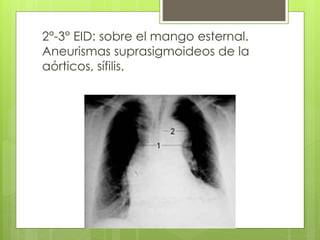
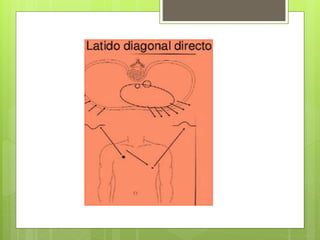
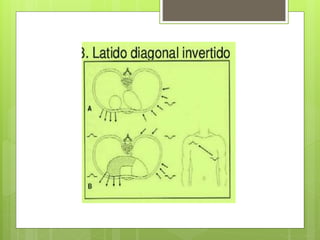
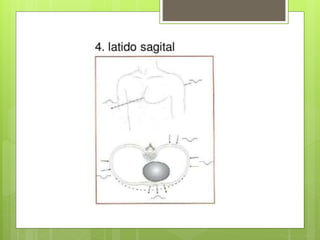
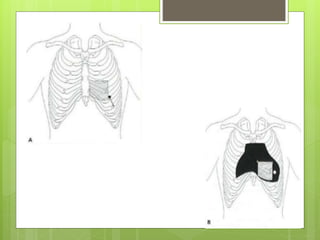
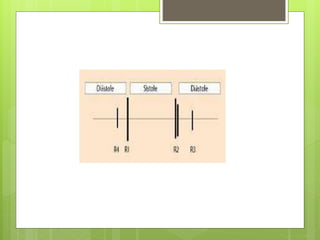
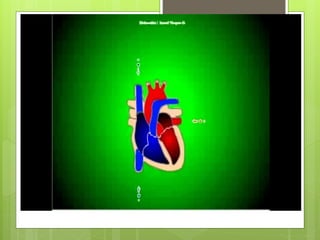
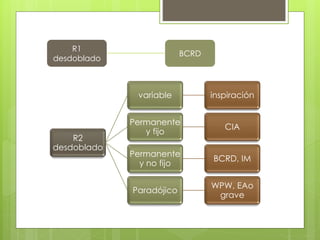
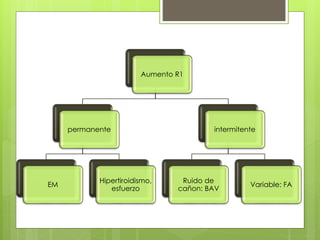
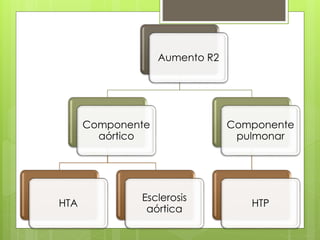
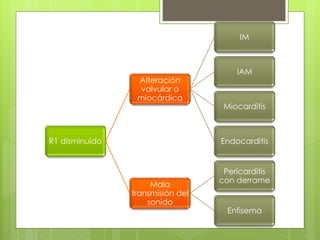
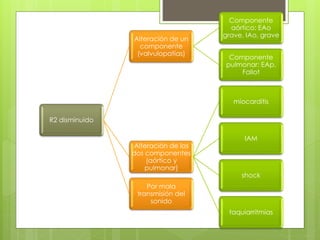
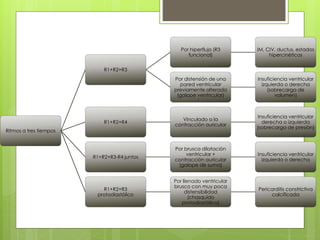
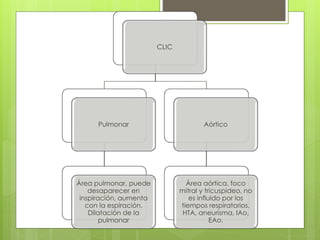
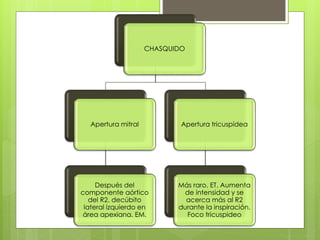
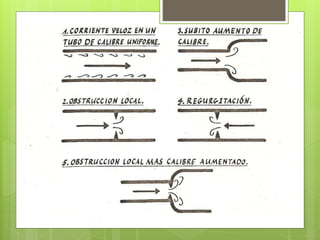
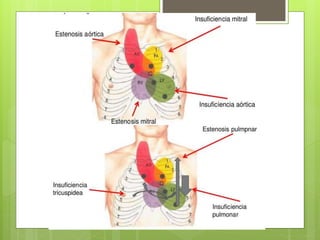
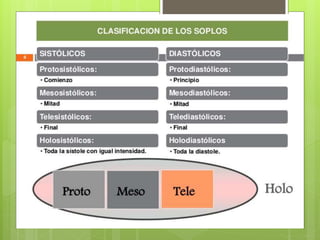
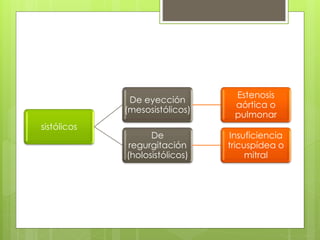
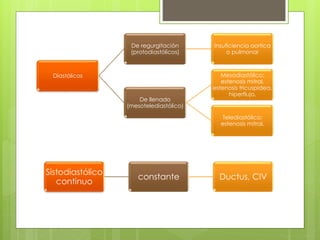
El documento proporciona información sobre diferentes tipos de disnea, dolor cardíaco y otras manifestaciones clínicas asociadas a problemas cardiovasculares. Define disnea, palpitaciones, sincope y clasifica diferentes tipos según su causa, características, factores desencadenantes y manifestaciones clínicas asociadas. Además, describe la escala funcional de la insuficiencia cardíaca y diferentes formas de presentación del dolor isquémico.