Infecciones bacterianas: Impétigo, Erisipela, Foliculitis, Hidradenitis
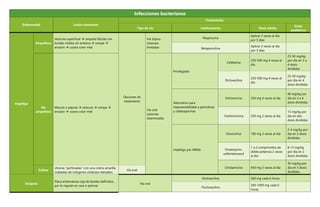
- 1. Infecciones bacterianas Enfermedad Lesión elemental Tratamiento Tipo de vía medicamento Dosis adulta Dosis pediátrica Impétigo Ampolloso Vesícula superficial ampolla flácida con bordes nítidos sin eritema rompe erosión costra color miel Opciones de tratamiento Vía tópica Lesiones limitadas Mupirucina Aplicar 3 veces al día por 5 días Retapamulina Aplicar 2 veces al día por 5 días No ampolloso Macula o pápula vesícula rompe erosión costra color miel Vía oral Lesiones diseminadas Privilegiado Cefalexina 250-500 mg 4 veces al día 25-50 mg/kg por día en 3 a 4 dosis divididas Dicloxacilina 250-500 mg 4 veces al día 25-50 mg/kg por día en 4 dosis divididas Alternativo para hipersensibilidad a penicilinas y cefalosporinas Eritromicina 250 mg 4 veces al día 40 mg/kg por día en 3 a 4 dosis divididas Claritromicina 250 mg 2 veces al día 15 mg/kg por día en dos dosis divididas Impétigo por MRSA Doxiciclina 100 mg 2 veces al día 2-4 mg/kg por día en 2 dosis divididas Trimetoprim- sulfametoxazol 1 a 2 comprimidos de doble potencia 2 veces al día 8-12 mg/kg por día en 2 dosis divididas Clindamicina 450 mg 3 veces al día 30 mg/kg por día en 3 dosis divididas Ectima Ulceras “perforadas” con una costra amarilla rodeadas de márgenes violáceos elevados Vía oral Erisipela Placa eritematosa roja de bordes definidos, por lo regular en cara o piernas Vía oral Dicloxacilina 500 mg cada 6 horas Flucloxacilina 500-1000 mg cada 6 horas
- 2. Cefalexina 500 mg cada 6 horas Cefadroxilo 500 mg cada 12 horas o 1 g una vez al día Vía parenteral (considera: alcance y la gravedad de la infección y las comorbilidades del paciente) Cefazolina 1 a 2 g cada 8 horas Nafcilina 1 a 2 g cada 4 horas Oxacilina Flucloxacilina 2 g cada 6 horas Foliculitis Nódulo inflamatorio profundo formado alrededor del folículo piloso Vía tópica Clindamicina en gel al 1% 2 veces al día durante 7 a 10 días Jabón de peróxido de benzoico al 5% Durante la ducha por 5 a 7 días Vía oral Cefalexina 500 mg 3-4 veces al día durante 10 días Incisión y drenaje en lesiones grandes Forunculosis Inflamación de forúnculo, se presenta como uno o más nódulos eritematosos, calientes, dolorosos, de hasta 1 o 2 cm de diámetro centrados por una pústula o zona necrótica y que pueden acompañarse de linfangitis Vía tópica permanganato potásico al 1/10.000, sulfato de cinc o cobre, polivinilpirrolidona yodada o clorhexidina o cremas antibióticas con ácido fusídico, mupirocina o gentamicina Dos veces al día por 10- 12 días Hidrosadenitis I Formación de abscesos, únicos o múltiples, sin fístulas ni cicatrices Vía tópica Clindamicina en gel al 1% 2 veces al día Resorcinol crema al 15% 1 vez al día Vía oral Gluconato de cinc 90 mg una vez al día Corticosteroides intralesionales 0,1 a 0,5 ml de una solución de acetónida de triamcinolona de 5 a 10 mg/ml, 1 vez/mes Tetraciclina 500 mg 2 veces al día Doxiciclina 100-200 mg 1 vez al día Minociclina 100 mg 1 vez al día
- 3. Eritromicina 250-500 mg 1 vez al día II abscesos individuales o múltiples, muy separados, recurrentes con formación de fístulas o cicatrices Mismos antibióticos orales para estadio I Duración de 2-3 meses Vía oral Clindamicina 300 mg 2 veces al día Rifampicina 600 mg 1 vez al día Terapia antiandrogénica Útil en mujeres Estrógenos orales o anticonceptivos + espironolactona, acetato de ciproterona, finasteride o combinaciones Incisión o drenaje Reducen el dolor Desbridamiento en sacabocados Lesiones inflamatorias agudas no muy profundas Pacientes con lesiones más profundas deben ser evaluados por un cirujano plástico para considerar escisión e injerto III afección difusa o casi difusa o múltiples fístulas y abscesos interconectados a través de toda la zona Vía subcutánea Adalimumab Dosis inicial 160 mg en un día o dividida en dos Seguida de 1 dosis 80 mg en el día 15 Dosis de mantenimiento 40 mg a partir del día 29 Vía intravenosa Infliximab 5 mg/kg en la semana 0, 2 y 6 Vía oral Retinoles Isotretinoina 0.25 a 0.4 mg/kg 2 veces al día por 4 a 6 meses Acitreina 0.6 mg/kg 1 vez al día por 9 a 12 meses Quirúrgica Escisión quirúrgica amplia y reparación o injertos en áreas afectadas Terapia ablativa con láser (CO2 o erbio: YAG) Depilación laser https://www-uptodate-com.wdg.biblio.udg.mx:8443/contents/impetigo?search=impetigo&source=search_result&selectedTitle=1~143&usage_type=default&display_rank=1#H11 https://www-uptodate-com.wdg.biblio.udg.mx:8443/contents/acute-cellulitis-and-erysipelas-in-adults-treatment?search=erisipela&source=search_result&selectedTitle=1~64&usage_type=default&display_rank=1#H961235367 https://www.msdmanuals.com/es-mx/professional/trastornos-dermatol%C3%B3gicos/infecciones-bacterianas-de-la-piel/foliculitis?query=foliculitis https://www.msdmanuals.com/es-mx/professional/trastornos-dermatol%C3%B3gicos/acn%C3%A9-y-trastornos-relacionados/hidradenitis-supurativa?query=hidradenitis
- 8. Psicodermatitis Enfermedad Lesión elemental Tratamiento Tipo de vía medicamento Dosis adulta Dosis pediátrica Nuerodermatitis cicunscrita Placas liquenificadas y excoriaciones Recomendaciones Tratar causa subyacente del prurito para evitar rascarse Evitar exposición al sol por riesgo de fotosensibilización Topico Pomadas inertes con vaselina y oxido de cinc, linimento oleocalcareo o aceites Pomada de alquitrán de hulla al 1 o 3% Glucocorticoide de mediana o alta potencia Clobetasol 50 g de crema pomada o gel al 0.05% por semana no más de 2 semanas consecutivas, aplicar 2 veces al día Inmunológicas Enfermedad Lesión elemental Tratamiento Objetivo terapeutico Intervención Dermatitis atópica1 Eccema mas lesiones liquenificadas y prurito en superficies flexoras Prevención primaria Lactancia materna durante la infancia Terapia de mantenimiento y prevención secundaria Muy leve Terapia con emolientes Leve a moderado Si no es suficiente el emoliente: Esteroides tópicos: - Baja potencia: hidrocortisona al 1% cara, cuello, pliegues DA leve - Potencia media: triamcinolona al 0.1% - Alta potencia: fluocinonida al 0.05% Inhibidores tópicos de la calcineurina - Tacrolimus (moderada a grave): adultos y adolescentes >15 años 0.03% o 0.1% dos veces al dia - Pimecrolimus (leve a moderada): <2 años al 1% topico De moderada a grave (con deterioro funcional significativo) Terapia con envoltura humeda Aumentar potencia de agentes tópicos Terapia sistémica en casos refractarios: Fototerapia Medicamentos inmunomudoladores sistémicos no corticoesteroides - Ciclosporina 150 a 300 mg VO al dia - Azatioprina 1-3 mg7kg VO al dia - Metrotexato 7.5 a 25 mg VO semanalmente
- 9. Tratamiento de brote agudo Primera linea: esteroides tópicos o inhibidores de la calcineurina Terapia sistémica con esteroides para los brotes agudos o refractarios Cuidado complementario Identificar comorbilidades comunes: rinitis alérgica, asma, alergia alimentaria, depresión Medicación adicional: antihistamínicos sistémicos Antibióticos reservado para infecciones cutáneas bacterianas y antivirales para el eccema herpético Vitíligo Maculas bien delimitadas y parcges de despigmentación complea Medidas generales Protector solar Maquillaje Enfermedad limitada Esteroides tópicos, promueven la repigmentacion: - Betametasona - Mometasona Alternativa, inhibidores tópicos de la calcineurina, limitan la producción de citocinas proinflamatorias: - Tacrolimus - Pimecrolimus Enfermedad progresiva o refractaria Esteroides orales Fototerapia ultravioleta B de banda estrecha, promueve la repigmentacion Fototerapia PUVA (no es muy preferido) Cirugía para repigmentar con melanocitos de injerto: - Injertos de piel dividida - Injerto mini/punzón Urticaria Papulas o placas bien circunscritas pruriginosas y eritematosas con edema dérmico Medidas generales Evitar desencadenante si lo conoce Terapia Bloqueador del receptor H1 - Cetirizina 5 a 10 mg VO cada 24 horas - Loratadina 10 mg VO según sea necesario Glucocorticoides - Prednisona - Dexametasona Eritema pigmentado fijo mácula bien delimitada, de forma redondeada u ovalada, inicialmente eritematosa, adquiriendo después una tonalidad violácea. Terapia Suspensión del fármaco causante si se conoce mas la aplicación de un corticoide topico potente Eritema multiforme Lesiones diana localizada con o Medidas generales Hospitalizar: afección de las membranas mucosas que impide ingesta oral requiere hospitalización para nutrición y cuidado del dolor
- 10. sin afección de la mucosa Eliminación de la causa cuando sea identificada y sea posible Tratamiento de sitios específicos Afectación cutánea: corticoides tópicos de potencia media (tronco extremidades) o baja (cara o intertriginosa) dos veces al día en piel afectada. Antihistamínicos hidroxizina. Afectación oral no incapacitante: gel de corticoides de alta potencia (flucinonida al 0.05%) y enjuagues bucales con mezcla de lidocaína, difenhidramina y antiácidos por cuatro veces al día. Afectación oral incapacitante: 40 a 60 mg de prednisona durante dos o 4 semanas. Afectación mucosa ocular: gotas tópicas de corticoesteroides dexametasona Dermatitis por contacto Papulas eritematosas intensamente pruriginosas Medidas generales Evitar exposición al alergeno Terapia sintomática Compresas frias Locion de calanina, emolientes, baños coloides de avena Corticosteroides para dermatitis localizada: - Tratamiento inicial: esteroide tópico de potencia media (triamcinolona 0.1 en área afectada cada 8 a 12 horas) - Sin mejoría: aumentar esteroide tópico de alta potencia (clobetasol 0.05% en área afectada cada 12 hrs) - Esteroides sistémicos (prednisona 0.5 a 1 mg/kg/día durante 5 a 7 días) Si >20% de la superficie corporal está afectada Alivio rápido para afectación de cara y parpados Dermatitis seborreicas Enfermedad Lesión elemental Tratamiento Objetivo terapeutico Intervención Acne Comúnmente en áreas con glándulas sebáceas - Acne no inflamatorio: comedonico - Acne inflamatorio Papular/pstular noduloquistico Medidas generales Lactancia materna durante la infancia terapia Leve Tratamiento tópico con - Peróxido de benzoilo: 2.5 a 10% 1 a 2 veces al día - Retinoide: : tazaroteno 0.05-0.1% una vez al día antes de acostarse, Adapaleno 0.1-0.3% una vez al día antes de acostarse Terapia combinada - Peróxido de benzoilo más antibiótico tópico - Peróxido de benzoilo más retinoide tópico - Combinación de peróxido de benzoilo, antibiótico tópico y retinoide tópico Moderado Combinación de
- 11. - Antibiótico oral para el acné Tetraciclina: minociclina 50 mg VO 1 a 3 veces al día, doxiciclina 100 mg VO cada 12 hrs el primer día, luego 100 mg VO una vez al día, tetraciclina 1g diario VO en 2 a 4 dosis divididas, una vez producida mejoría reducir lentamente a 125 a 500 mg VO una vez al día Macrólidos (alternativa): azitromicina 500 mg VO 3 veces por semana o 500 mg VO durante 3 días cada 10 días, eritromicina 250 a 500 mg VO 2 a 4 veces al día - Y tópico Retinoide: tazaroteno 0.05-0.1% una vez al día antes de acostarse, Adapaleno 0.1-0.3% una vez al día antes de acostarse Peróxido de benzoilo: 2.5 a 10% 1 a 2 veces al día - Mas antibiótico si es necesario Severo Isotretinoina oral 0.5 a 1 mg/kg al día administrado en 2 tomas con alimento con una duración de 15 a 20 semanas Dermatitis seborreica placas eritematosas con descamación en parches → costras grasas de color amarillo , distribuidas a lo largo de zonas con cabello y piel grasa Modificaciones en el estilo de vida Exposición solar puede ayudar a aliviar los síntomas Evite los factores precipitantes si es posible Terapia medica Cremas o champus que contenga sulfuro de selenio, piritiona de zinc, acido salicílico, aluitran o azufre Antifúngicos tópicos: ketoconazol Corticoesteroids tópicos para los brotes agudos graves Ketoconazol o fluconazol sistémicos para casos graves o regractarios Tumores benignos Enfermedad Lesión elemental Tratamiento Objetivo terapeutico Intervención Nevos Mongol Macula hiperpigmentada de color gris azulado No reuerido Becker Gran parche hiperpigmentado con pelo No necesario Spitz Nevo nodular solitario y de rápido crecimiento Se recomienda escicion para confirmación histopatológica por posible riesgo de malignidad Melanocítico adquirido común Nevos de unión, compuestos o intradérmicos Se recomienda escicion para confirmación histopatológica por posible riesgo de malignidad Displásico Criterios ABCDE Se recomienda escicion para confirmación histopatológica por posible riesgo de malignidad Melanocítico congenito gigante Lesión pigmentada de clara a oscura a menudo con aumento del crecimiento del cabello Escisión quirúrgica o tratamiento con láser.
- 12. Sebáceo Lesión elevada del color de la piel con alopecia circundante escisión profiláctica si el nevo sebáceo persiste después de la pubertad Spilus Macula congénita de color marron tostado salpicdo de manchas mas pequeñas y oscuras Normalmente no es necesario Epidérmico verrugoso lineal Hiperqueratosis y engrosamiento de la epidermis. Pápulas verrugosas del color de la piel /marrones( parecidas a verrugas ) que generalmente forman una línea Pueden fusionarse para formar parches a lo largo de las líneas de Blaschko que representan vías de migración de células cutáneas embrionarias. No requerido Puede extirparse por motivos estéticos Fibroma laxo cutáneas papilomatosas pequeñas, a veces ligeramente descoloridas, que surgen con mayor frecuencia en los pliegues de la piel . No es necesaria ninguna intervención; Puede eliminarse por razones estéticas. Los métodos de extracción incluyen escisión quirúrgica (generalmente con tijeras de punta fina ), crioterapia y electrosecación Quiste infundibular lesión encapsulada que contiene queratina y lípidos y revestida por epitelio escamoso estratificado Los quistes asintomáticos no requieren tratamiento Normalmente por motivos estéticos: escisión quirúrgica Puede resolverse espontáneamente cuando se rompe Antibióticos orales , incisión y drenaje para quistes infectados Los esteroides intralesionales (p. ej., triamcinolona ) pueden ayudar a reducir la inflamación Lipoma tumor benigno común de tejido blando subcutáneo , formado por células grasas maduras. Tumor redondo, blando y gomoso de crecimiento lento 1) Generalmente no es necesario 2) La escisión quirúrgica se puede considerar en los siguientes casos: - Si el tumor causa dolor - Razones cosméticas - Si el tumor crece rápidamente o es firme a la palpación Granuloma piógeno Tumor blando , redondo y de color rojo brillante que sangra con facilidad Escicion quirúrgica Queratosis seborreica Múltiples pápulas / placas de pigmentación oscura ,bien demarcadas y suaves Aspecto grasoso , parecido a la cera No es necesario Crioterapia , terapia con láser o escisión quirúrgica si se desea por razones estéticas o si las lesiones se vuelven sintomáticas. Tumores malignos Enfermedad Lesión elemental Tratamiento Objetivo terapeutico Intervención Carcinoma basocelular Pápula , nódulo o placa perlada bien circunscrita que no cicatriza con bordes enrollados, telangiectasia y/o umbilicación central Cirugía micrográfica de Mohs - Para BCC de alto riesgo - Preferido se se requiere una mínima escicion de tejido Escisión quirúrgica - Para BCC de bajo riesgo - Considerar para BCC de alto riesgo si la cirugía de Mohs no esta disponible
- 13. Curteraje y electrodesecacion - BCC de bajo riesgo Eliminación de afeitado para BCC de bajo riesgo ubicado en el tronco o las extremidades Radioterapia - Primaria, en pacientesque no se pueden o desean una resección Crioterapia, farmacoterapia topica (5-fluorouracilo o imiquimod) y/o terapia ftodinamica - BCC superficial de bajo riesgo sin extencion dérmica o en pacientes que no pueden someterse a cirugía o radioterapia Terapia sistémica (inhibidores de la via hedgehog, inmunoterapia) - BCC localmente avanzado o metastásico Carcinoma espinocelular Lesiones precursoras ( queratosis actínica )y las lesiones in situ ( enfermedad de Bowen ) típicamente se manifiestan como una pápula o placa áspera y escamosa con una base eritematosa o como un cuerno cutáneo . Cirugía de Mohs - Recomendado en cancer de alto riesgo Escisión quirúrgica - Recomendado en cancer de bajo riesgo o si cirugía de mohs no esta disponible Curetaje y electrodosecacion - Recomendado en cancer de bajo riesgo o pacientes que no pueden someterse a la escisión Radioterapia - Pacientes que no desean una escicion Crioterapia - Lesiones de bajo riesgo, pacientes en que la radioterapia no es factible Terapia sistémica (quimioterapia, inhibidores del receptor del factor de crecimiento epidérmico - Cancer avanzado o metastásico Melanoma Criterios ABCDE Escision local amplia Con mrgenes quirúrgicos determinados por la profundidad de Breslow Terapia farmacológica sistémica Terapia combinada con inhibidores de puntos de control inmunológico: - Ipilimumab, anticuerpos monoclonales anti CTLA-4 - Nivolumab anticuerpos monoclonales anti PD-1 Terapia de combinación dirigida en pacientes con mutaciones BRAF - Vemurafenib inhibidores de la quinasa BRAF
- 14. - Trametinib inhibidores de la quinasa MEK Referencias 4 arenas 5 1. Bawany F, Beck LA, Järvinen KM . Detener la marcha: prevención primaria de la dermatitis atópica y las alergias alimentarias . The Journal of Allergy and Clinical Immunology: en la práctica . 2020 ; 8 (3) : páginas 860-875 . doi: 10.1016/j.jaip.2019.12.005 2. Vitíligo Vitíligo: diagnóstico y tratamiento . https://www.aad.org/public/diseases/az/vitiligo-treatment Uticaria Walls R, Hockberger R, Gausche-Hill M, Erickson TB, Wilcox SR . Medicina de emergencia de Rosen, décima edición: libro electrónico de conceptos y práctica clínica . Ciencias de la Salud Elsevier ; 2022 EPF https://www.elsevier.es/es-revista-atencion-primaria-practica-24-articulo-eritema-fijo-medicamentoso-S2605073019300057 EM Up to date DPC Usatine RP, Riojas M. Diagnóstico y manejo de la dermatitis de contacto . Soy un médico familiar . 2010 ; 82 (3) : págs.249-55 . pmid: 20672788. Fonacier L, Bernstein DI, Pacheco K, et al. Contact Dermatitis: A Practice Parameter–Update 2015. The Journal of Allergy and Clinical Immunology: In Practice. 2015; 3(3): p.S1-S39. doi: 10.1016/j.jaip.2015.02.009 Acne Zaenglein AL, Pathy AL, Schlosser BJ, et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol. 2016; 74(5): p.945-973. doi: 10.1016/ j.jaad.2015.12.037 Oge' LK, Broussard A, Marshall MD. Acne Vulgaris: Diagnosis and Treatment. Am Fam Physician. 2019; 100(8): p.475-484. Eichenfield DZ, Sprague J, Eichenfield LF. Management of Acne Vulgaris. JAMA. 2021; 326(20): p.2055. Ds Sasseville D. Seborrheic Dermatitis in Adolescents and Adults. In: Post TW, ed. UpToDate .Waltham, MA: UpToDate.http://www.uptodate.com/contents/seborrheic-dermatitis-in-adolescents-and-adults Gupta AK, Nicol KA. Seborrheic dermatitis of the scalp: etiology and treatment. J Drugs Dermatol. 2004; 3(2): p.155-158. Gold MH, Bridges T, Avakian EV, Plaum S, Fleischer AB, Hardas B. An open-label pilot study of naftifine 1% gel in the treatment of seborrheic dermatitis of the scalp. J Drugs Dermatol. 2012; 11(4): p.514-518. Tumores Benignos Nevos Marks JG Jr, Miller JJ . Lookingbill and Marks' Principles of Dermatology. Saunders Elsevier; 2013 James WD, Berger T, Elston D. Andrews' Diseases of the Skin: Clinical Dermatology. Elsevier Health Sciences; 2015 Q infundibular Lee HE, Yang CH, Chen CH, Hong HS, Kuan YZ. Comparison of the Surgical Outcomes of Punch Incision and Elliptical Excision in Treating Epidermal Inclusion Cysts: A Prospective, Randomized Study. Dermatologic Surgery. 2006; 32(4): p.520-525. doi: 10.1111/j.1524-4725.2006.32105.x G piogeno
- 15. Pyogenic granuloma. http://www.dermnetnz.org/topics/pyogenic-granuloma/. Updated: December 31, 2002. CEC Schmults CD, Blitzblau R, Aasi SZ, et al. NCCN Guidelines® Insights: Squamous Cell Skin Cancer, Version 1.2022. J Natl Compr Canc Netw. 2021; 19(12): p.1382-1394. doi: 10.6004/jnccn.2021.0059 John Y.S. Kim, Et al. Guidelines of care for the management of cutaneous squamous cell carcinoma. J Am Acad Dermatol. 2018; 78(3): p.560-578. doi: 10.1016/j.jaad.2017.10.007 Melanoma Curti BD, Faries MB. Recent Advances in the Treatment of Melanoma. N Engl J Med. 2021; 384(23): p.2229-2240. doi: 10.1056/nejmra2034861 Swetter SM, Thompson JA, Albertini MR, et al. NCCN Guidelines® Insights: Melanoma: Cutaneous, Version 2.2021. J Natl Compr Canc Netw. 2021; 19(4): p.364-376. doi: 10.6004/jnccn.2021.0018 Swetter SM, Tsao H, Bichakjian CK, et al. Guidelines of care for the management of primary cutaneous melanoma. J Am Acad Dermatol. 2018; 80(1): p.208-250. doi: 10.1016/j.jaad.2018.08.055 Seth R, Messersmith H, Kaur V, et al. Systemic Therapy for Melanoma: ASCO Guideline. J Clin Oncol. 2020; 38(33): p.3947-3970. doi: 10.1200/jco.20.00198