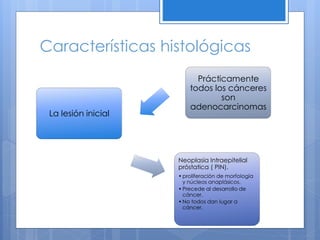
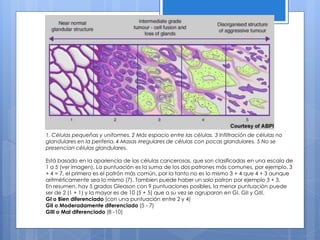
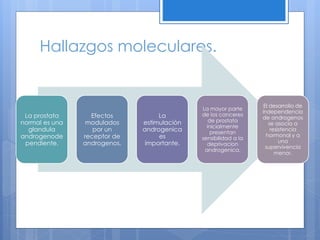
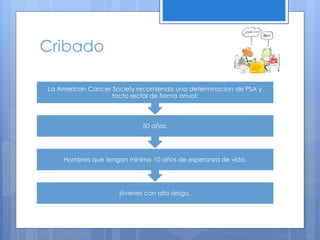
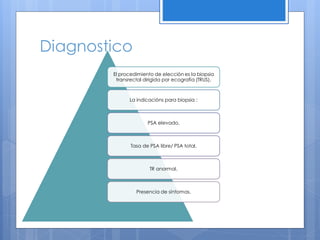
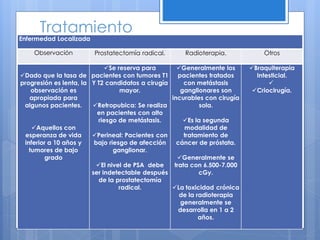
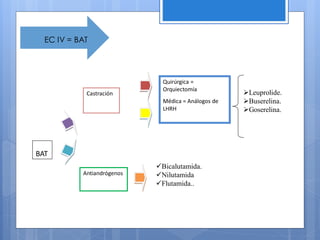
Este documento describe el cáncer de próstata, incluyendo su epidemiología, características histológicas, factores de riesgo, diagnóstico, clasificación, tratamiento y pronóstico. El cáncer de próstata se origina principalmente en hombres mayores de 65 años y los factores de riesgo incluyen la edad y antecedentes familiares. El diagnóstico se realiza mediante biopsia dirigida por ultrasonido después de un examen rectal anormal o niveles elevados de PSA. El tratamiento depende del