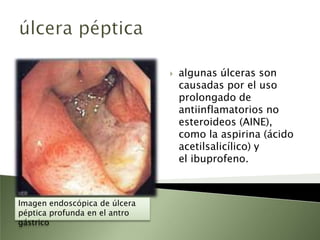
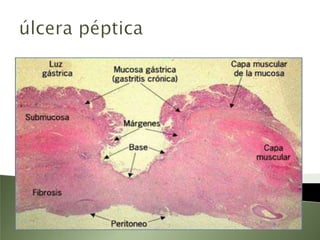
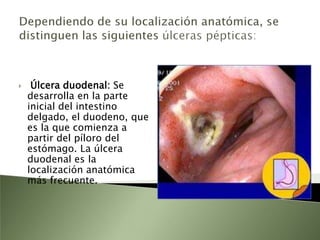
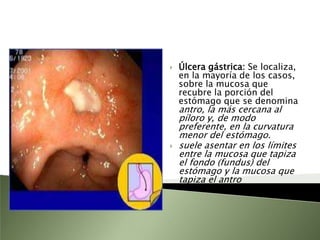
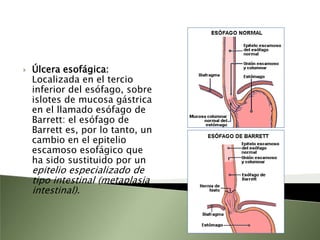
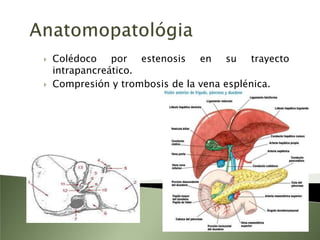
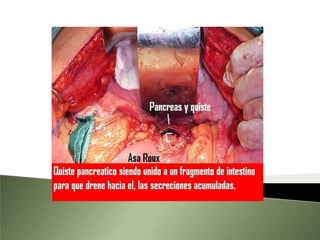
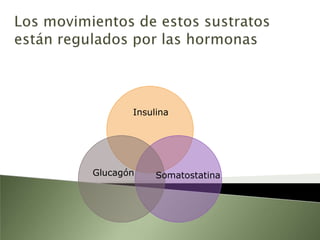
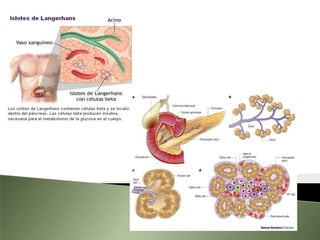
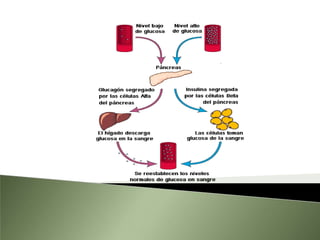
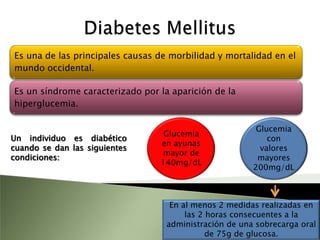
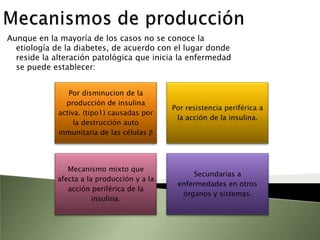
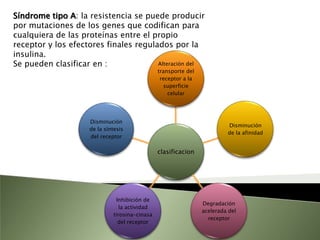
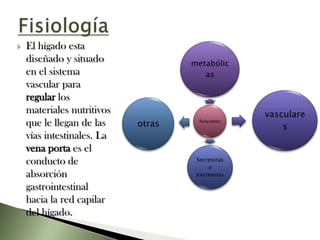
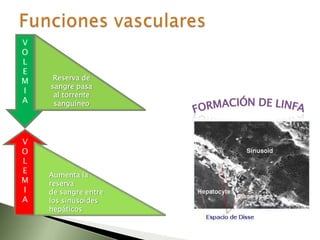
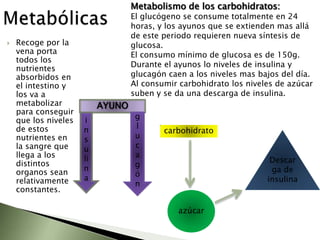
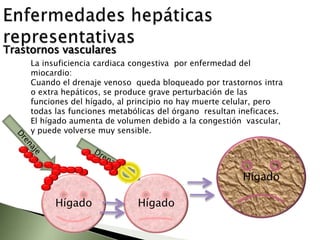
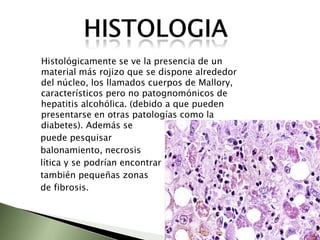
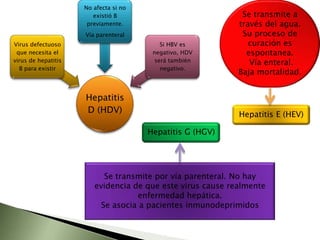
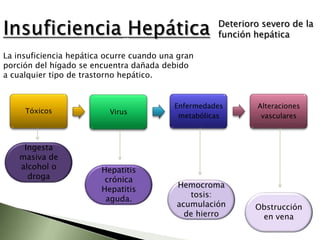
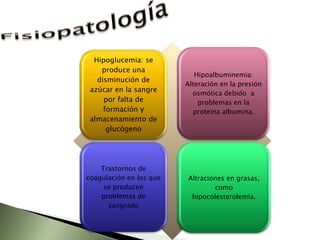
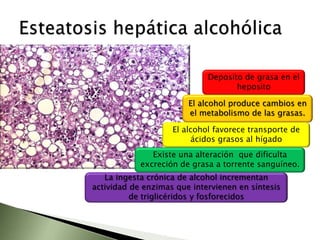
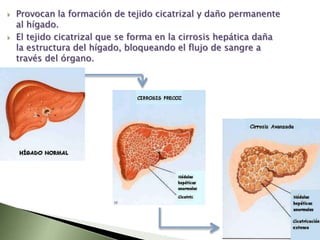
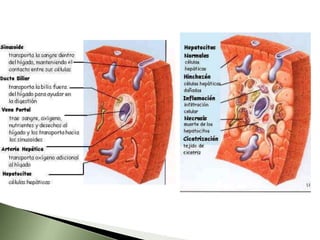
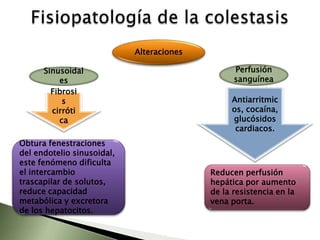
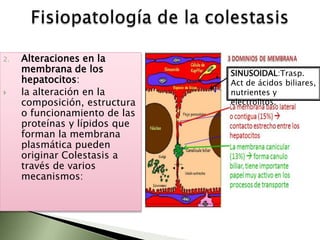
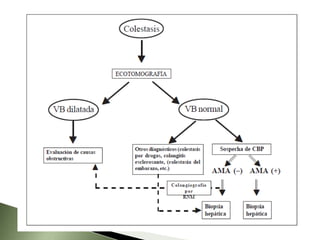
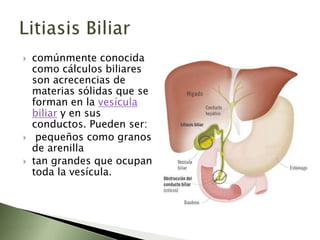
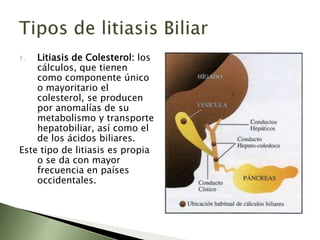
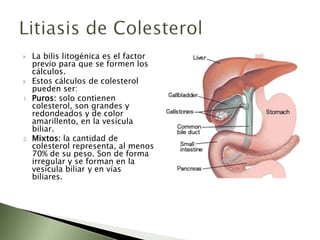
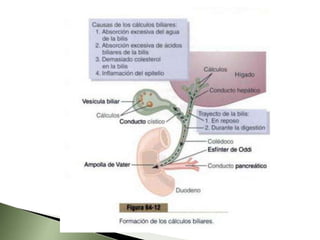
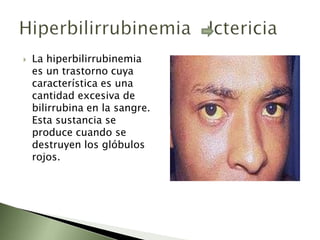
Este documento resume la fisiopatología del hígado, la vía biliar y el páncreas. Describe las funciones del páncreas exocrino y endocrino, incluidas las enzimas pancreáticas y su regulación hormonal. También explica las enfermedades del páncreas como la pancreatitis aguda y crónica, y trastornos como la hiperinsulinemia y la diabetes mellitus.