Inflamación, necrosis y apendicitis aguda
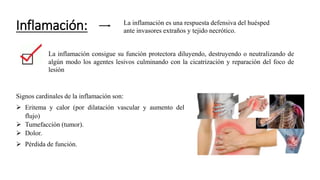
- 1. Inflamación: La inflamación es una respuesta defensiva del huésped ante invasores extraños y tejido necrótico. La inflamación consigue su función protectora diluyendo, destruyendo o neutralizando de algún modo los agentes lesivos culminando con la cicatrización y reparación del foco de lesión Signos cardinales de la inflamación son: Eritema y calor (por dilatación vascular y aumento del flujo) Tumefacción (tumor). Dolor. Pérdida de función.
- 2. Los pasos de la respuesta inflamatoria se pueden recordar como las cinco “R” Reconocimiento del agente lesivo. Reclutamiento de los leucocitos. Retirada del agente. Regulación de la respuesta. Reparación.
- 3. Respuesta inflamatoria aguda 1) Dilatación vascular y aumento del flujo (que provoca eritema y calor) 2) Extravasación del líquido del plasma y de las proteínas (edema) 3) Migración y acumulación de leucocitos (sobre todo neutrófilos). Sus dos componentes principales son alteraciones vasculares y acontecimientos celulares.
- 4. Mayor flujo de salida del agua de la sangre hacia los tejidos. + permeabilidad vascular Desplazamiento de líquido rico en proteínas (exudado) Aumentar la presión osmótica del líquido intersticial La activación sistémica de los leucocitos puede tener consecuencias negativas, como se observa en el shock séptico. La secuencia de acontecimientos durante el reclutamiento de los leucocitos desde la luz vascular al espacio extravascular incluye: 1) Marginación y rodamiento a lo largo de la pared vascular 2) Adhesión firme del endotelio 3) Transmigración entre las células endoteliales 4) Migración hacia los tejidos intersticiales en la dirección del estímulo quimiotáctico.
- 5. Afectando el rodamiento, la adhesión y la transmigración estimular el movimiento direccional de los leucocitos Sustancias quimiotácticas y algunas citosinas modulan la expresión de superficie y afinidad de unión de las moléculas de adhesión Las interacciones implicadas en el rodamiento vienen mediadas por las selectinas: E-selectina (CD62E) P-selectina (CD62P) L-selectina (CD62L)
- 6. La adhesión a la superficie endotelial es mediada por: • Las integrinas que se expresan sobre las superficies de los leucocitos • los correspondientes ligandos en las células endoteliales Estímulos para la inflamación aguda son: Infecciones bacterianas, fúngicas, víricas, parasitarias. Traumatismos y agentes físicos y químicos. Necrosis tisular. Cuerpos extraños. Reacciones inmunitarias (reacciones de hipersensibilidad)
- 7. Receptores de Reconocimiento de Patrones Receptores de tipo Toll Localización: membranas plasmáticas y endosomas. Función: detectar los microbios extracelulares y digerirlos. Mecanismo: activando factores de transcripción que estimulan la producción de mediadores de la inflamación, (interferones), y proteínas que inducen la activación de los linfocitos y respuestas inmunitarias. Inflamasomas Es un complejo citoplásmico constituido por múltiples proteínas. Mecanismo: activación de la enzima caspasa1 para degradar las formas precursoras de la citosina inflamatoria interleucina 1β, Los fagocitos, células dendríticas y muchas otras células, como las epiteliales poseen
- 8. Patrones morfológicos de la inflamación aguda: Inflamación serosa: presenta derrame, o sea extravasación de un líquido acuoso relativamente pobre en proteínas. Por ejemplo las ampollas cutáneas secundarias a una quemadura o una infección vírica. Inflamación fibrinosa: producen una mayor permeabilidad vascular. El exudado fibrinoso es característico de la inflamación en las cubiertas de las cavidades corporales, como las meninges, el pericardio o la pleura. Inflamación supurativa: se da por la acumulación de grandes cantidades de exudado constituido por neutrófilos, células necróticas y líquido de edema. Algunos gérmenes (como los estafilococos) tienen mayor probabilidad de producir una supuración localizada de este tipo
- 9. La evolución de la inflamación aguda puede culminar en: Resolución: Regeneración y reparación del tejido. Inflamación crónica Cicatrización: Esta ocurre tras una destrucción importante del tejido o cuando la inflamación llega a lesionar tejidos que no puedan regenerarse.
- 10. Respuesta Inflamatoria Crónica Dura de semanas a años y en ella la inflamación mantenida, la lesión tisular y la cicatrización ocurren de forma simultánea. Se caracteriza por diversas reacciones: Infiltración por células mononucleares, incluidos macrófagos, linfocitos y células plasmáticas Destrucción tisular, inducida, en gran medida, por los productos de las células inflamatorias Reparación (angiogenia y fibrosis)
- 11. La inflamación crónica puede aparecer en: Infecciones persistentes por microbios que resultan difíciles de erradicar como Mycobacterium tuberculosis, Treponema pallidum. Enfermedades inflamatorias de mecanismo inmunitario (enfermedades por hipersensibilidad). Exposición prolongada a agentes con potencial tóxico. Entre ellos destacan materiales exógenos no degradables, como las partículas de silicio inhalado y agentes endógenos, como los cristales de colesterol, que pueden contribuir a la ateroesclerosis
- 12. Células presentes en la inflamación crónica: Macrófagos, linfocitos, eosinófilos y mastocitos. De los cuales los predominantes son los macrófagos que mas allá de fagocitar y secretar mediadores de la inflamación, son presentadores de antígenos a los linfocitos T. Vía de activación de macrófagos Vía clásica Vía alternativa Inducida por productos microbianos como la endotoxina, por las señales generadas por los linfocitos T Inducida por citocinas como IL-4 y la IL-13, elaboradas por los linfocitos T y otras células, como los mastocitos y los eosinófilos. No son microbicidas de forma activa, sino que participan, principalmente, en la reparación tisular.
- 13. Evolución de la inflamación crónica: 1. Curación total: Empieza con el retorno de los síntomas cardinales, luego las condiciones circulatorias se estabilizan y finalmente el exudado se reabsorbe. 2. Cicatrización y fibrosis: En caso de destrucción tisular, la resolución es a través de la regeneración tisular y/o formación de tejido granulomatoso, en el que se forma una cicatriz la cual deja secuelas como estenosis de arterias y atresias. 3. Propagación: Por lo general las inflamaciones de origen infeccioso tienden a propagarse a los tejidos contiguos.
- 14. Inflamación granulomatosa Son característicos de algunos cuadros patológicos específicos por lo que el reconocimiento de este patrón granulomatoso es importante. Los granulomas se forman en tres situaciones: 1. Por una respuesta persistente de linfocitos T frente a determinados gérmenes (como Mycobacterium tuberculosis, Treponema pallidum u hongos) 2. En algunas enfermedades inflamatorias de mecanismo inmunitario, sobre todo en la enfermedad de Crohn. 3. En una enfermedad de etiología desconocida llamada sarcoidosis, también se desarrollan en respuesta a cuerpos extraños relativamente inertes dando lugar al denominado granuloma de cuerpo extraño. Es un tipo de inflamación crónica, caracterizado por agregados de macrófagos activados con linfocitos aislados.
- 15. Necrosis Es un tipo de muerte celular que ocurre por la acción degradante de las enzimas sobre las células con lesiones mortales. En esta ocurre pérdida de la integridad de la membrana con extravasación del contenido celular. Esta digestión celular ocurre gracias a las enzimas procedentes de los lisosomas de las propias células, así como d de los leucocitos que son reclutados como parte de la reacción inflamatoria.
- 16. Cambios citoplasmáticos Mayor eosinofilia por mayor unión de eosina a las proteínas citoplásmicas desnaturalizadas y por pérdida de basofilia que normalmente se debe al ARN del citoplasma Aspecto más homogéneo y vidrioso por pérdida de partículas de glucógeno. El citoplasma adopta un aspecto apolillado sufrir vacuolización por digestión de los orgánulos del mismo Dilatación marcada de las mitocondrias en las que aparecen unas densidades amorfas grandes, rotura de los lisosomas y figuras de mielina intracitoplásmicas.
- 17. Cambios nucleares Cariólisis: perdida de la basofilia de la cromatina, posiblemente por actividad de la desoxirribonucleasa. Picnosis: el ADN se condensa en una masa sólida retraída. Cariorrexis: el núcleo picnótico se fragmenta.
- 18. Necrosis coagulativa: Se conserva durante unos días la arquitectura de base del tejido, además de adoptar una textura firme. Esto ocurre por bloqueo de la proteólisis de las celulas muertas debido a la desnaturalización no solo de las proteínas sino de las enzimas celulares. Es por esto que a traves del reclutamiento leucocitario al foco de necrosis, las células muertas son digeridas por acción de sus enzimas lisosómica para posteriormente, eliminar los restos celulares a través de fagocitosis. La necrosis coagulativa es característica de los infartos (áreas de necrosis isquémica) en todos los órganos sólidos, menos el encéfalo.
- 19. Necrosis por licuefacción: Ocurre en las infecciones bacterianas o, en ocasiones, micóticas focales. Las células muertas son digeridas por completo y el tejido queda transformado en una masa viscosa líquida de aspecto cremoso amarillento que se conoce como pus. Por motivos que no se conocen con claridad, la muerte por hipoxia de las células del sistema nervioso central suele asociarse a una necrosis por licuefacción.
- 20. Necrosis gangrenosa: Ocurre por una pérdida de la irrigación, con la consiguiente necrosis por coagulación de múltiples capas de tejido; suele referirse a la afectación de un miembro, sobre todo el inferior. Cuando se añade una infección bacteriana, la necrosis por coagulación resulta modificada por la acción de la licuefacción de las bacterias y de los leucocitos atraídos (lo que ocasiona el proceso conocido como gangrena húmeda).
- 21. Necrosis caseosa: Su aspecto blanco-amarillento friable en la zona de necrosis le da el nombre de “caseosa” que significa “parecida al queso”. Hay acumulación de células fragmentadas o lisadas con un aspecto granular rosado amorfo, la arquitectura del tejido queda totalmente borrada y no se pueden distinguir los límites de las células. La zona de necrosis caseosa suele quedar rodeada por un granuloma. Se produce sobre todo en la infección tuberculosa
- 22. Necrosis grasa: Por liberación de lipasas pancreáticas activadas hacia el interior del páncreas y de la cavidad peritoneal. Se asocia a una pancreatitis aguda y consiste en un área focal de destrucción de la grasa Las enzimas pancreáticas que salen de las células acinares y de los conductos causan la licuefacción de las membranas de las células adiposas en el peritoneo, y las lipasas degradan los ésteres de triglicéridos. Las células adiposas necróticas presentan depósitos de calcio basófilos (porque los ácidos grasos liberados se combinan con el calcio ).
- 23. Necrosis fibrinoide: Se suele encontrar en las reacciones inmunitarias durante las cuales se depositan complejos de antígenos y anticuerpos en las paredes de las arterias. Los inmunocomplejos depositados, junto con la fibrina que sale de los vasos, tienen un aspecto amorfo rosa brillante en los cortes teñidos con H-E, que los patólogos. Necrosis fibrinoide en arteria de paciente con poliarteritis nodosa. La pared de la arteria presenta una circunferencia de coloración rosado intenso con depósito de proteínas e inflamación.
- 24. Apendicitis Aguda Abstract Acute appendicitis is a painful swelling of the appendix, and the most common surgical emergency. It has its highest incidence during young adulthood and its lower incidence in children and older adults. It is caused by a blockage inside the appendix. The success of its resolution is an early diagnosis and intervention. Even though there are many methods to diagnose it, the most accurate and mainly used is clinical by physical exploration. In most cases an adequate medical history and physical examination allows an easy diagnosis. Giving the opportunely treatment to diminish the morbidity and mortality of the patient and reduce risky complications such as peritonitis.
- 25. Definición La apendicitis consiste en la inflamación del apéndice vermiforme, y es la causa más frecuente de dolor abdominal agudo en los pacientes que ingresan a los Servicios de Urgencias. Etiología La apendicitis se debe a obstrucción de la luz apendicular seguida de infección, la obstrucción puede estar ocasionada por hiperplasia de folículos linfáticos, fecalito, cuerpo extraño, estenosis, parásitos o tumor.
- 26. Epidemiología El riesgo de padecer apendicitis a lo largo de la vida es del 7%. El pico de mayor incidencia es durante la segunda y tercera décadas de vida y es rara en menores de 5 años y mayores de 50 años. Hay un 20% mayor de probabilidades de que afecte más al hombre que a la mujer. Existe evidencia que apunta a que| la apendicitis aguda tiene una tendencia hereditaria además de que se ha demostrado mayor presencia de apendicitis en países donde el consumo de fibra es bajo.
- 27. Patogenia Obstrucción Acumulación de moco en la luz apendicular Por acción bacteriana se convierte en pus Aumenta la presión intraluminar Obstrucción del flujo linfático Desarrollo de edema Multiplicación bacteriana Úlceras en la mucosa apendicular A medida que se va ampliando el tamaño del apéndice, se produce la compresión de los vasos sanguíneos y la necrosis de sus paredes. Este proceso evoluciona hasta que se produce la rotura del apéndice
- 28. Cambios morfológicos microscópicos Se caracteriza por la destrucción de la mucosa, submucosa y capas musculares externas, ruptura de las células, de los vasos sanguíneos y de la pared apendicular, así como lesión de la serosa. Por otro lado hay presencia de infiltrado neutrofílico en la capa muscular así como de histiocitos, en los centros germinales. La submucosa presenta folículos linfoides hipertrofiado e infiltrado inflamatorio agudo y el límite entre la submucosa y la túnica muscular propia es borrosa por el exudado leucocitario intersticial difuso. Apendicitis aguda. Vista microscópica. 1: Mucosa necrótica con destrucción y abundantes neutrófilos, 2:Folículo linfoide con necrosis. 3: Submucosa, 4: Muscular externa, 5: Serosa; las tres últimas capas con necrosis y abundantes neutrófilos.
- 29. Manifestaciones clínicas El cuadro clínico puede manifestarse de forma variable o atípica, dependiendo de diversos factores, entre ellos la posición anatómica del apéndice, el uso de analgésico o antibióticos. En la etapa inicial de la apendicitis el dolor aumenta en el transcurso de 12 a 24 horas. El dolor es de instauración aguda y localizado inicialmente a nivel epigástrico o periumbilical, posteriormente con el paso de las horas el dolor migra a la fosa iliaca derecha donde aumenta en intensidad. Se presenta con náuseas y anorexia en la mayor parte de los casos, y diarrea en niños. Se manifiesta dolor al presionar el punto de McBurney pero si el apéndice es retrocecal o pélvico, puede faltar por completo la sensibilidad abdominal a la palpación. Del 20 al 50% de los pacientes mantienen su temperatura normal, cuando esto no ocurre la temperatura se eleva entre los rango de 37.2 y 38 °C. Si la temperatura es mayor, podría ser sugerencia de perforación
- 30. DIAGNÓSTICO El diagnóstico de apendicitis se puede realizar a través de inspección clínica, estudios radiológicos y de laboratorio. A pesar de esto, la historia clínica enfocada en la evolución del dolor y los síntomas asociados así como los hallazgos obtenidos durante el examen físico son aún las piedras angulares del diagnóstico de la apendicitis. La radiografía simple de abdomen puede mostrar un fecalito, un íleo localizado, pérdida del patrón graso del peritoneo o una neumonía no sospechada pero es útil solo en casos atípicos. La tomografía abdominal (TAC) tiene una alta sensibilidad y una especificidad del 94% y 95%. Por otro lado, el ultrasonido tiene una sensibilidad y especificidad entre el 83% y 94%. En los exámenes de laboratorio se observa frecuentemente leucocitosis entre 12000 y 18000 mm3. Los análisis de orina son solicitados usualmente para excluir la posibilidad de infección del tracto urinario pudiéndose encontrar piuria y/o hematuria sin bacteriuria en un tercio de los pacientes con apendicitis debido a la proximidad del uréter y la vejiga.
- 31. Tratamiento Se basa en la resucitación inicial del paciente y el tratamiento quirúrgico definitivo. En los casos de apendicitis aguda no perforada se puede realizar la apendicetomía por laparoscopía, posterior a la administración de una dosis única de antibiótico de amplio espectro (cefalotina o ampicilina). Si la apendicitis es perforada se realiza manejo no quirúrgico con tratamiento antibiótico y una vez resuelto el caso se procede a la apendicetomía. Si existe peritonitis generalizada se realiza un lavado de la cavidad abdominal.
- 32. Pronóstico y prevención Si el diagnóstico e intervención quirúrgica se realizan de manera temprana el pronóstico es favorable. Por otro lado, si ambos se realizan en una etapa avanzada de la enfermedad esto podría llevar a un cuadro de peritonitis. Como se mencionó anteriormente, una dieta rica en fibra es fundamental para la prevención de apendicitis ya que esto ayuda a facilitar el proceso digestivo.