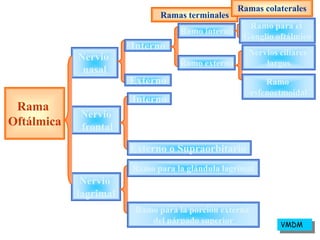
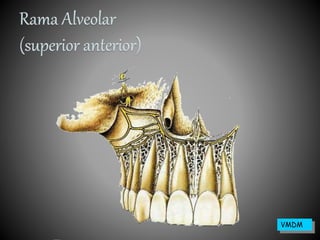
El documento describe la anatomía y función del nervio trigémino, el cual tiene tres ramas principales. También describe los diferentes tipos de anestésicos locales, incluyendo su mecanismo de acción, clasificación, características ideales y contraindicaciones. Los anestésicos locales actúan bloqueando la transmisión de impulsos nerviosos de manera reversible.