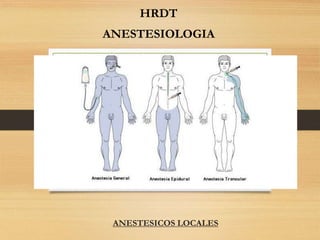
ANESTÉSICOS LOCALES Y ANESTESIA RAQUÍDEA
- 2. ¿Qué es? • Pérdida de la sensibilidad en una parte del cuerpo. • Bloqueo de transmisión y generación de impulso nervioso • Es reversible, respeta estructuras. • Actúan en el sitio de administración sin pérdida de consciencia.
- 3. Química • Bases débiles. • Estructura: radical aromático ligado a una amina mediante un enlace ester o tipo amida. • Sin carga: liposoluble: accede al axón.
- 4. Mecanismo de acción • Bloqueo de conducción nerviosa. Altera propagación del potencial de acción en los axones. • Disminuyen tasa de ascenso del potencial de acción. No se alcanza el umbral. • Interactúan directamente con receptores específicos de canal de Na+, inhibiendo el flujo aferente del Na+. • Anestésico sin carga atraviesa membrana celular por difusión pasiva, se polariza y bloquea el canal de Na+ • Inhiben vía de Na+, K+, Ca++
- 6. Secuencia de anestésicos locales 1. Bloqueo simpático con vasodilatación periférica y aumento de la T° cutánea 2. Pérdida de la sensibilidad dolorosa y térmica 3. Pérdida de la propiocepción 4. Pérdida de la sensibilidad al tacto y a la presión. 5. Parálisis motora
- 7. Características de los anestésicos locales • Potentes y eficaces en baja concentración • Capacidad de penetración adecuada • Inicio de acción rápida • Acción duradera • Poca toxicidad general • No irritantes, no causarán lesión a los nervios • Acción reversible • Fácil esterilización.
- 8. Bloqueo diferencial de las fibras nerviosas• Bloqueo más fácil de las fibras más delgadas y mielinizadas. • “Es posible bloquear selectivamente la sensibilidad al dolor y la sensibilidad térmica (Fibras Aδ y C) en ausencia de bloqueo motor significativo (Fibras Aα)
- 9. Tipo de fibra Acción Bloqueo de fibras B Aumento de la temperatura y vasodilatación. Bloqueo de fibras A – delta y C Pérdida de la sensación de temperatura y sensibilidad dolorosa. Bloqueo de las fibras A – gamma Pérdida de la propiocepción. Bloqueo de fibras A – beta Pérdida de la sensibilidad al tacto y presión. Bloqueo de fibras A – alfa Pérdida de la motricidad.
- 10. TiposDerivados ésteres Derivados amida Procaína* Lidocaína (2% y 5%)* Clorprocaína* Bupivacaína iso e hiperbárica** Tetracaína** Levobupivacaína*** * Inicio rápido, duración corta, escasa potencia, toxicidad baja. ** Inicio lento, duración prolongada, potencia elevada, toxicidad moderada. * Inicio rápido, duración, potencia y toxicidad moderadas. ** Inicio lento, duración prolongada, potencia y toxicidad elevadas.
- 11. Tiempo de acción Corta Intermedia Prolongada 1 a 2 hrs. Procaína Lidocaína 2 a 3 hrs. Articaína Mepivacaína Prilocaína 4 a 8 hrs. Bupivacaína Etidocaina Ropivacaína Tetracína
- 13. Biotransformación • Ésteres: Se inactivan por las colinesterasas plasmáticas. Vida media muy breve (1 min). Producto de degradación: PABA • Amidas: unión desdoblada en hígado a través de N-desalquilación seguida de hidrólisis. Vida media 2-3 horas
- 14. Tipos de anestesia regional • Anestesia local para mucosas: • Aplicación a piel o mucosas por pulverización, pomada, instilación, jeringa a la uretra, o por contacto de hisopo embebido en solución anestésica en fosas nasales o faringe.
- 15. • Anestesia por infiltración: • Técnica de inyectar anestésico a los tejidos que se seccionarán. Se infiltra anestesia a las terminaciones nerviosas que serán alteradas en las zonas donde el cirujano hará manipulaciones.
- 16. • Bloqueo de campo: • Inyección de anestésicos locales a los tejidos en la periferia de la zona a operar
- 17. • Anestesia de conducción (anestesia regional): • Depositar solución anestésica en el curso de nervios que se distribuyen en una zona corporal en la que se necesita abolir la sensibilidad o la inervación motora. • Variedades: • Bloqueo de troncos nerviosos • Anestesia regional intravenosa (bloqueo de Bier) • Anestesia epidural • Anestesia raquídea.
- 18. ANESTÉSICOS LOCALES • Todos son vasodilatadores a dosis terapéuticas (excepto la cocaína). • El efecto del anestésico puede prolongarse mediante el aumento de la dosis o adición de un vasoconstrictor (adrenalina). ACCIÓN DEL VASOCONSTRICTOR JUNTO CON ANESTÉSICOS LOCALES Vasoconstrictor Retrasa la eliminación del fármaco del sitio de la inyección Baja la concentración sanguínea Minimiza la probabilidad de intoxicación.
- 19. ANESTÉSICOS LOCALES • La adrenalina no debe administrarse en combinación para bloqueo nervioso en zonas nerviosas como dedos Isquemia o necrosis. • La dosis de cualquier anestésico local depende de: • Vía de administración. • Procedimiento utilizado. • Área a ser anestesiada. • Vascularidad de los tejidos. • Profundidad de la anestesia. • Duración deseada del efecto anestésico.
- 20. EFECTOS COLATERALES Y TOXICOS Los efectos tóxicos se producen en: SNC: • Hiperexcitabilidad • Ansiedad • Temblor de cuerpo • Convulsiones clónicas • Parálisis respiratoria • Depresión del SNC SCV: Hipotensión Bradicardia Hipersensibilidad • Prurito • Asma bronquial • Shock anafiláctico Locales: • Ulceración mucosa • Dolor en el sitio de la inyección • Lesiones nerviosas • Mordedura de labio • Necrosis locales
- 21. ANESTÉSICOS LOCALES TIPO AMIDA LIDOCAÍNA • Uno de los anestésicos más empleados. • Prototipo de los anestésicos locales tipo amida. FARMACODINAMIA • Produce alteración en el desplazamiento iónico. Impide la permeabilidad celular a los iones de Na+.
- 22. ANESTÉSICOS LOCALES TIPO AMIDA LIDOCAÍNA INDICACIÓN • Anestesia local tópica y en infiltración (p/e: dolor por heridas, cirugía menor, quemaduras, episiotomía). • Anestesia regional y epidural. PRESENTACIÓN • Soluciones (1 y 2% con o sin adrenalina). • Gel (2%). • Aerosol (10%). • Ungüento. • Solución ótica. • Solución inyectable.
- 23. ANESTÉSICOS LOCALES TIPO AMIDA LIDOCAÍNA RAM • Excitación. • Agitación. • Mareos. • Tinnitus. • Visión borrosa. • Náuseas • Vómitos. • Temblores. • Convulsiones CONTRAINDICACIONES • Alergia a la lidocaína o a otros anestésicos locales tipo amida. Poco frecuentes.
- 24. ANESTÉSICOS LOCALES TIPO AMIDA BUPIVACAÍNA • Se derivada de la mepivacaína. • 4 veces más potente que la lidocaína. • Es la más tóxica de las amidas. FARMACODINAMIA • Actúa en la membrana neuronal. Impide la permeabilidad celular a los iones de Na+.
- 25. ANESTÉSICOS LOCALES TIPO AMIDA BUPIVACAÍNA INDICACIÓN • Anestesia local en infiltración en caso de dolor relacionado con: • Heridas. • Cirugía menor. • Quemaduras. • Abrasiones. • Anestesia epidural y espinal. PRESENTACIÓN • Ampolletas (0.25, 0.5 y 0.75%, con o sin adrenalina).
- 26. ANESTÉSICOS LOCALES TIPO AMIDA BUPIVACAÍNA RAM • Excitación. • Agitación. • Mareo. • Visión borrosa. • Náuseas. • Vómito. • Temblores. • Convulsiones. • Colapso cardiovascular. • Arritmia ventricular intratable TV y FV. CONTRAINDICACIONES • Alergia a la bupivacaína o cualquier anestésico tipo amida.
- 28. DEFINICIÓN: Tipo de anestesia regional Bloquea los nervios raquídeos en el espacio subaracnoideo Se depositan los agentes anestésicos en el espacio, y actuando en las raíces nerviosas raquídeas. Produce bloqueo nervioso reversible de las raíces anterior y posterior, de los ganglios de la raíz posterior. Conllevando a una perdida de actividad sensitiva, motora y vegetativa.
- 29. ORGANOS QUE SE ATRAVIEZAN PARA INSERTAR LA AGUJA DE PUNCION LUMBAR Piel Tj. Celular subcutáneo Lig. Supraespinoso Lig.Interespinoso Lig. Amarillo Espacio Epidural DURAMADRE Espacio Subdural (virtual) ARACNOIDES Espacio Subaracnoideo PIAMADRE Medula espinal Vol total: 100-150ml, en ES: 25-35 ml. Densidad: 1.003 a 1.009 a 37°C
- 31. PLANOS 1 L. SUPRAESPINOSO 2 L. INTERESPINOSO 3 L. AMARILLO 4 ESPACIO PERIDURAL 5 DURAMADRE
- 32. FISIOLOGIA: Bloqueo Neural: El nivel del bloqueo a autonómico se extiende 2 a 3 por encima del bloqueo sensitivo •Cardiovascular: Hipotensión vs. Bloqueo simpático producido; si bloqueo esta por debajo de T4, (+)barorreceptores = (+) fibras simpáticas cardias y vasoconstricción de extr. inf. El bloqueo T4 conduce bradicardia, (-) GC (-) PA. Respiratoria: Carece de efecto sobre la ventilación, pero si se eleva la zona del bloqueo hasta el área torácica se produce una parálisis ascendente y progresiva de los músculos intercostales. •Vejiga: El bloqueo simpático aferente (T5-L1) origina un aumento del tono del esfínter produciendo retención Intestino: Bloqueo simpático visceral (T5-L1) produciendo contracción de los intestinos delgados y gruesa a predominio parasimpático. •Renal: (-) de 5-10% de TFG, (hipovolemia) Neuroendocrino: T5 bloquea las aferencias simpáticas a la medula suprarrenal, bloqueo de vías simpáticas y somáticas. Las fibras aferentes vágales desde las vísceras abdominales superiores no están bloqueadas y pueden estimular la liberación de la hormonas hipotalámicas e hipofisarias; evita el aumento de la glucosa sanguínea durante cirugía bajo anestesia general. •Ternoregulacion: La vasodilatación de las extremidades inferiores hipotermia.
- 33. TÉCNICA 1. Aguja Raquídea: Agujas de Quincke Point de calibre Cortan fibras de la duramadre: Quincke 25,26 de 8.75 cm. Aguja calibre 26 mas flexible y incurva con mayor facilidad, incidencia baja de cefalea postpuncion dural (del 1%). Agujas: Whitacre y Sprotte, diseño de punta en forma lápiz con abertura de la luz lateral
- 34. 2. Posición del Paciente: Decúbito Lateral: Proclive = Técnica hipobarica Declive= Técnica hiperbárica Columna horizontal y paralela al borde de la mesa Rodillas flexionadas hasta el tórax y la barbilla flexionada sobre el tórax. Sedestación: Bloqueo raquídeos bajos Interv. Ginecológicas y urológicas, obesos. Anestésicos hiperbáricos Cabeza y hombros se flexionan hacia abajo tronco, con los brazos en posición de Mayo.
- 35. MARCAS Y REPAROS
- 36. ACCESOS: Línea que conecta los bordes superiores de las crestas iliacas L4, se utilizan los espacios L2-L3, L3-L4 o L4-L5. Desinfección de la zona VIA MEDIAL: Aguja inductora se introduce a través del habón cutáneo en el ligamento interespinoso. VIA PARAMEDIAL: Inserta la aguja inductora 1.5 cm lateralmente al centro del espacio intervertebral. INSERCION DE LA AGUJA: Se inserta la aguja de modo que su mandril sea paralelo a las fibras longitudinales, se hace avanzar el agua hasta que se percibe un aumento de la resistencia. Se retira mandril y la colocación correcta esta confirmada por el flujo libre de LCR en la luz de la aguja. Tras aspiración negativa, inyección de fármaco lentamente Retirar agujas y colocar al paciente en la posición deseada.
- 38. DETERMINANTES DEL NIVEL ANESTESICOS Dosis de fármaco Volumen del fármaco Turbulencia del LCR Baricidad del anestésico local: Soluc. Hiperbáricas, mezcla del fármaco + dextrosa, fluye hacia la parte mas declive de la columna de LCR debido a la gravedad. Soluc Hipobaricas: Fármaco + Agua estéril, fluyen hacia la parte mas elevada de la columna de LCR. Soluc. Isobáricas: Tiene ventaja de una diseminación predecible a través del LCR.Aumento de la presión intraabdominal: Embarazo, o tumores abdominales disminuyen el flujo en la VCI. Curvaturas raquídeas: Lordosis lumbar y la cifosis dorsal influyen en la diseminación de las soluciones
- 39. COMPLICACIONES: Hipotensión Parestesias Punción hemática Disnea Apnea Nauseas y Vómitos Cefaleas Dolor de espalda Retención urinaria Deterioro neurológico Infección AGUDAS POSTOPERATORIAS
- 40. INDICACIONES 1. Cirugía: Procedimientos para las extremidades inferiores, que afectan tej. Blandos, vasos o huesos. Procedimientos para perineo: Ano, recto, vagina, cirugía urológica Abdomen inferior: Hernias, cirugía intraperitoneal, Apendicectomia, vejiga, uretra y procedimientos ginecológicos. 2. Obstetricia: Parto vaginal Parto por cesárea 3. Técnicas dolorosas de diagnóstico y tratamiento
- 41. CONTRAINDICACIONES Coagulopatías Septicemia HTE Pct. Rechaza técnica Dermatitis crónica Enf. Sistémica con secuela neurológica: anemia perniciosa, neurosifilis, porfiria. Enf. Cordon espinal: Esclerosis lateral, amiotropica y multiesclerosis Hipotensión Hemorragia masiva y profusa Alteraciones en columna, artritis, degeneración de disco Enf. Respiratoria Pcts. Psicóticos Niños ABSOLUTAS RELATIVAS
- 42. UNIVERSIDAD PRIVADA ANTENOR ORREGO ANESTESIA EPIDURAL CURSO: CIRUGÌA I DOCENTE: Dr. César Pinedo Torres Trujillo – Perú 2016
- 43. La anestesia epidural se logra mediante la introducción de soluciones de anestésicos locales en el espacio epidural.
- 44. ESPACIO EPIDURAL Desde al agujero magno hasta el hiato sacro. (ligamento sacrococcígeo s2) Rodea a la duramadre. Delimitado por: Delante: Ligamentos longitudinales posteriores. Lados: Pedículos y agujeros intervertebrales. Detrás: Ligamento amarillo. Contenido: Raíces nerviosas. Tejido adiposo. Tejido areolar. Vasos linfáticos. Vasos sanguíneos (plexo venoso de Batson, arteria radicular magna).
- 45. Pérdida de la resistencia de Dogliotti Avanzar lentamente con la aguja de punción y simultáneamente intentar introducir aire con una jeringa de 10 ml. En el momento que el aire ingresa suavemente se ha identificado el espacio. Técnica de la gota colgante de Gutierrez Colocar una gota del mismo anestésico local en la “cabeza” de la aguja. Avanzar lentamente. En el momento que la gota es absorbida se ha identificado el espacio Epidural. TÈCNICAS PARA IDENTIFICAR EL ESPACIO EPIDURAL
- 46. VENTAJAS DE LA ANESTESIA EPIDURAL • Zona de anestesia es más precisa. • Permite anestesia segmentaria. • No cefalea postoperatoria. • Menor probabilidad de hipotensión. • Probabilidad de mantener catéter por uno o días para analgesia postoperatoria. • Más duradera que la raquídea. • Se lleva al mínimo las alteraciones intensas de raquianestesia. • Mínimas molestias gastrointestinales. • Escasa retención urinaria. • Mínima hipotensión. • Puede mantenerse por uno o dos días catéter continuo para proporcionar analgesia postoperatoria. DESVENTAJAS DE LA ANESTESIA EPIDURAL • De tipo técnico. • Pobre relajación muscular. • Necesidad de grandes volúmenes de líquido y en consecuencia grandes dosis fármaco para lograr anestesia, en especial para cirugía abdominal. (> 5-10) • Peligro de perforar Duramadre. • Probabilidad de causar reacciones sistémicas a causa de la absorción del fármaco. • Hemorragia en el espacio Epidural por lesión del plexo venoso, causada por el catéter. • Bloqueo segmentario incompleto. • Dorsalgia ocasional.
- 48. Bloqueo Epidural Cervical El bloqueo epidural cervical se puede utilizar para los siguientes procedimientos: • Cirugía de tiroides. • Cirugía de paratiroides. • Cirugía de mama. • Cirugía de miembro superior. • Cirugía carotídea. • Tratamiento del dolor crónico
- 49. Bloqueo Epidural Dorsal Se logra bloqueo Epidural a nivel dorsal al introducir una aguja entre la apófisis espinosas de las vértebras dorsales al espacio Epidural e instalar cantidad suficiente de anestésico, que se difundirá de manera adecuada para bloquear los segmentos deseados, lo que se denomina anestesia Epidural segmentaria dorsal.
- 50. Bloqueo Epidural Lumbar A menudo llamado bloqueo Epidural raquídeo, se logra introducir una aguja entre las apófisis espinosas de las vertebras lumbares al espacio Epidural e instalar varios volúmenes de solución anestésica, según la extensión de la anestesia deseada. Se inyecta para: - Cirugía de la región superior del abdomen 30 ml. de Xilocaina al 2% o Bupivacaìna al 0.5%. -Métodos quirúrgicos en perineo o extremidades inferiores 15 cc. de Xilocaìna al 2% o Bupivacaìna al 0,5%. -Cirugía de la región inferior del abdomen 20 ml. de Xilocaina al 2% o Bupivacaìna al 0.5%.
- 51. Bloqueo Epidural Caudal Se logra al introducir una aguja por el ligamento sacrococcígeo, al conducto caudal. Se introducirán distintos volúmenes de solución anestésica, según la extensión de la anestesia deseada. PARA BLOQUEO: De los nervios raquídeos sacrolumbares y coccígeos se necesita aprox. 30 ml. de solución anestésica.
- 52. - Los 3 últimos nervios raquídeos dorsales se depositarán 45 ml. de la solución anestésica. -Los 6 últimos nervios dorsales se depositaràn 60 ml. de la solución anestésica. - Para que el bloqueo abarque el cuarto nervio dorsal, se inyectarà 90 ml. de la solución anestésica.
- 53. EFECTOS DE LA ANESTESIA EPIDURAL BLOQUEO NEURAL • El inicio del bloqueo es más lento que con la ANESTESIA INTRADURAL, y la intensidad del bloqueo sensitivo y motor es menor. • La anestesia se desarrolla de forma segmentaria y puede lograrse un bloqueo selectivo. CARDIOVASCULAR • La hipotensión • Depresión del miocardio. • Taquicardia e hipertensión. SE HA DEMOSTRADO QUE LA ANESTESIA EPIDURAL REDUCE LA TROMBOSIS VENOSA Y POSTERIOR EMBOLIA PULMONAR EN LA CIRUGÌA ORTOPÈDICA • Durante la anestesia epidural se ha demostrado una tendencia a: -la disminución de la coagulación. -menor agregación plaquetaria. .mejor función fibrinolítica.
- 54. 1). PREPARACIÓN DEL PACIENTE 1. Acceso intravenoso. 2. Monitorización de la TA y oximetría de pulso como mínimo. 3. Premedicación. 4. Oxigeno suplementario. 5. Tener preparado: a) Equipo de bloqueo. b) Medicamentos a utilizar. c) Medicamentos de rescate. d) Equipo de vía aérea.
- 55. Agujas Epidurales - Estándar TUOHY: punta curva y roma que empuja y aleja la dura en lugar de penetrarla tras atravesar el ligamento amarillo. 1I). MATERIAL
- 56. III). POSICIÓN DEL PACIENTE EN DECÙBITO LATERAL Elección: Obstetricia DE SEDESTACION Elección: -Raíces sacras -Pacientes obesos -Intervenciones ginecológicas y urológicas
- 57. • Los puntos anatómicos claves de referencia son: • 1 - El borde superior de las crestas ilíacas • 2 - El borde inferior de la última costilla, T12. IV). TÉCNICA
- 59. NIVEL DE LA PUNCIÒN EPIDURAL TIPO DE CIRUGÌA SITIO PUNCIÒN CARDIACA T1 – T10 TORÀCICA T3 – T9 TORACOABDOMINAL T4 – T12 ABDOMEN SUPERIOR T6 – T12 ABDOMEN INFERIOR T8 – L2 AORTA ABDOMINAL T8 – L2 EXTREMIDADES INFERIORES T12 – S1
- 60. • Volumen de la solución anestésica. • Selección del espacio intervertebral adecuado. • Rapidez de la inyección que no será menor de 1ml. por segundo. • Posición del paciente. • Efecto de la gravedad. • Densidad relativa, del agente anestésico. • Edad. • Embarazo. FACTORES DE LOS CUALES DEPENDE LA ANESTESIA EPIDURAL
- 61. ANESTÈSICOS LOCALES: TIPOS Y DOSIS PARA LA ANESTESIA EPIDURAL (Lumbar o Caudal) DROGA CONCENTRACIÒN DURACIÒN DOSIS MÀXIMA LIDOCAÌNA 1% - 2% 1 hora 1,000 mg BUPIVACAÌNA 0.25% - 0.5% 3.5 – 5 horas 225 mg LEVOBUPIVACAÌNA 0.25% - 0.5% 3.5 – 5 horas 225 mg TRETACAÌNA 0.1% - 0.25% 2 – 3 horas 75 mg
- 62. COMPLICACIONES DE LA ANESTESIA EPIDURAL Bloqueo Epidural muy extenso, incluso total. Convulsione s Epidural frustra HipertensiónHipotensión Anafilaxia Punción inadvertida de Duramadre.
- 63. COMPLICACIONES POSTOPERATORIAS HEMATOMAEPIDURAL INFECCIÒN CEFALEAPOSPUNCIÒNDURAL Si se ha producido la punción de la duramadre con una aguja epidural de calibre 17. Existe un riesgo del 75% de que un paciente joven desarrolle una cefalea pospunción dural. El absceso epidural es una complicación extremadame nte infrecuente de la anestesia epidural. El paciente presentará fiebre, dolor de espalda intenso y dolorimiento localizado en la espalda. Es una complicación extremadame nte rara de la anestesia epidural. El paciente presenta dolor de espalda intenso y un déficit neurológico persistentes tras la anestesia epidural.
- 66. Cambios hormonales Producción CO2 Ventilación Progesterona sensibiliza al centro respiratorio ante los niveles de CO2 Respiración diafragmática Dilatación capilar de la mucosa Edema de orofaringe, laringe y tráquea INTUBACIÓN DIFICIL - Evitar laringoscopias repetidas - Tubos endotraqueales de menor tamaño: 6.0 – 7.0
- 68. Pruebas anormales excreción de Bromosulfontaleina (80%) - Transaminasas(SGOT) - LDH - Fosfatasa alcalina y colesterol - Concentración de proteínas totales - Cociente albumina/globulina - Actividad de colinoesterasa plasmática
- 69. Deterioro de contracción de vesícula biliar con volumen residual elevado Progesterona Capacidad de contracción de vesícula Estimulación de musculo liso ÉSTASIS CÁLCULOS BILIARES SATURACIÓ N COLESTER OL
- 71. - Aclaramiento de urea, creatinina y ácido úrico aumentados. - Flujo sanguíneo renal y FG se eleva rápidamente, como consecuencia de aumento de gasto cardiaco
- 73. Sensibilidad Anestesia general Anestesia regional Las concentraciones alveolares mínimas de Halothane e Isofluorane Reducen en un 25 y 45%
- 77. Técnicas de Anestesia y Analgesia para el parto vaginal y Abdominal
- 78. PARTO SIN DOLOR PARTO Primer estadio Segundo estadio Tercer estadio Desde el inicio de parto hasta dilatación cervical completa Desde la dilatación completa hasta el parto Desde el momento que se obtiene al feto hasta que sale la placenta
- 79. Técnicas no Farmacológicas Técnicas Farmacológicas 1. Hipnosis 2. Nacimiento natural de DICK- READ 3. Acupuntura 4. TENS (est. Eléctrica transcutánea) 5. Psicoprofilaxis 6. Técnica de Boyer 7. Maternidad en familia 1. Analgesia inhalatoria 2. Analgesia general 3. Analgesia regional: -Local -Troncular (paracervical/pudenda) -Bloqueos neuroaxiales (caudal/epidural/lumbar/espinal/comb ianada)
- 80. 1.- Hipnosis • Se consigue la analgesia materna • Alivia la ansiedad • Produce relajación física y mental • Acorta el parto y el estado ácido-básico del RN es bueno. Son series de sesiones condicionantes de una duración de 30 min. • Desventaja: a) Periodo prolongado b) Requiere de un hipnotizador c) Problemas, si se llega a una cesárea o manipulaciones importantes
- 81. 2.- Nacimiento natural de DICK-READ • La ansiedad + miedo+ dolor se entrelazan parto indoloro • «no existe función fisiológica en el organismo que provoque dolor en el estado normal de salud»
- 82. 3.- Acupuntura • Método tradicional de mas de 1000 años en china. • Técnica ideal para lograr analgesia segura para la madre y el niño.
- 83. 4.- TENS • Consiste en la estimulación con intensidad de frecuencia alta de las columnas dorsales de la ME, haciendo pasar una corriente a través de la piel intacta. • Libera endorfina útiles al inicio de la dilatación
- 84. 5.- Psicoprofilaxis de Lamaze • La base: creer que el dolor de la dilatación y de expulsión puede ser inhibido por reorganización de la actividad del córtex cerebral. • Este método se basa en el condicionamiento positivo y la educación al paciente. • Se aconsejan ejercicios respiratorios como distractores.
- 85. 6.-Tecnica de Boyer • Parto en silencio absoluto • En semi oscuridad • Evita la excitación del RN y previene su llanto
- 86. 7.- Maternidad en familia • Integración entre madre, padre e hijo, en los primeros minutos de vida, puede influir favorablemente en la integración completa del niño.
- 87. PARTO Primer estadio Segundo estadio FARMACOLOGICOS: Bloqueo epidural continuo, caudal continuo o paracervical pueden eliminar el dolor del primer estadio. Incluir D10 y L1 Bloqueo del nervio pudendo, bloqueo espinal bajo o bloqueo caudal dirigido solo a los segmentis S2,3,4 y 5. Solo el bloqueo espinal continuo o caudal continuo de los segmentos D10-S5, elimina el dolor de ambos estadios
- 88. Anestesia inhalatoria • La mezcla de N2O/O2 al 50:50 se continua recomendando • Analgésico único • Desfluorane 0.2%, enfluorane 0.2 % e isofluorane 0.25% se utilizan con éxito pero su eficacia no es superior a N2O. • Sevofluorane 3%, mejor respuesta
- 89. Anestesia regional o neuroaxial • Analgesia selectiva • PA (d) brusco, muerte fetal • Evita uso de sedantes • Disminuye respuesta estrés • Aumenta velocidad y flujo sanguíneo de las A. uterinas y umbilicales • RIESGO: crisis convulsivas durante punción • CI: alteraciones de coagulación, hemostasis, sufrimiento fetal agudo grave o desprendimiento de placenta.
- 90. Anestesia espinal o raquídea 1. Evaluación precia del paciente y del estado fetal. 2. Monitoreo adecuado 3. Oxigenación idealmente por mascara 4. Administrar 20 cc/kg de sol. Cristaloide o ss. Al 0.9% 5. Colocar en sedestación o decúbito lateral 6. Colocar con aguja #26-28 idealmente punta de lápiz, nivel L3-L4 o L2-L3. 7. Lidocaína 5% o bupivacaína hiperbárica 8. Corregir compresión cava 9. oxigenación
- 91. A. Raquídea en cesárea Bupivacaína 0.5 hiperbárica + Fentanyl 10-25 ug (opc) Dosis según estatura: • <1.50 m = 8mg • >1.50 m = 10mg • >1.60 m = 12 mg • >1.80 m = 15 mg Precauciones: solo aplicar en casos: Preclampsia Probl. Hemodinamicos agudos Dm Obesidad extrema
- 92. Anestesia epidural o Peridural 1. Pre medicación 2. Monitoreo adecuado 3. Oxigenación 4. Carga previa de líquidos 5. colocar en sedestación o decúbito lateral 6. Aguja Tohui N° 17-18 a nivel L2-L3 o l3-l4 7. Bupivacaina al 0.5% o lidocaína 2% isobáricas 8. Corregir compresión de cava 9. Oxigenación
- 93. Ventajas Desventajas o Logra analgesia excelente o Aumenta Sa O2 o Aumenta el riego útero o Mejora estado Acido-Base del neonato o Mejora el parto disfuncional o Permite una expulsión mas controlada o Puede usarse en cesárea si el parto se complica o No hay depresión el neonato o Madre consciente o Prolonga la II etapa del parto o Mayor incidencia de parto instrumental o RAMs: hipotensión, cefalea post punción.
- 94. A. Epidural continua / A. caudal continua Eliminación total del dolor durante los estadios I y II del parto y durante la expulsión del feto, así como durante la cesárea. FARMACO INY INICIAL INF CONTINUA BUPIVACAINA 10-15 ml de sol. Al 0.25-0.125% Sol. 0.0625 % al 0.125% a 8-15 ml/h ROPIVACAINA 10-15 ml de sol. Al 0.1%-0.2% Sol. 0.5% al 0.2% a 8- 15 ml/h FENTANYL 50-100 ug en vol de 10 ml 1-4 ug/ml SUFENTANYLO 10-25 ug en un vol de 10 ml 0.03-0.05 ug/ml ADRENALINA [] de 1:200 000- 1:80 000
- 95. Anestesia General1. Pre medicación 2. Pcte en mesa quirúrgica: oxigenación en mascara 3. Desplazar el útero a la izquierda 4. Monitorización 5. Asepsia del abdomen y colocar campos quirúrgicos en la pcte 6. Especialista listo 7. Crash induction a) Tiopental sódico: 3-7 mg/Kg amnesia b) Succinilcolina: 1- 1.5 mg/kg relajación c) Propofol es alternativa al tiopental sodico d) IOT 8. Inicio de cirugía 9. Obtener un bebe en 3-5 min 10. Mantenimiento: neuroleptoanestesia, isofluorane o sevorane 11. Relajación: vecuronio, rocuronio. 12. Recuperación: retirar anestésicos inhalatorios, re polarización , aspirar secreciones, desintubación, score aldrette, URPA.
- 96. Indicaciones Problemas o Hipovolemia o Sufrimiento fetal agudo o Rechazo absoluto de anestesia regional o Depresión del neonato o Sd mendelson materno o Hipotonía uterina por Halothane