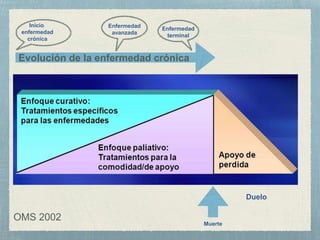
Este documento trata sobre los cuidados paliativos en atención primaria. Explica que los cuidados paliativos buscan mejorar la calidad de vida de pacientes con enfermedades avanzadas o terminales y sus familias mediante el alivio del dolor y otros síntomas. También describe los principios de los cuidados paliativos, la identificación de pacientes que podrían beneficiarse, el apoyo a cuidadores principales y la importancia de un trabajo en equipo multidisciplinario.