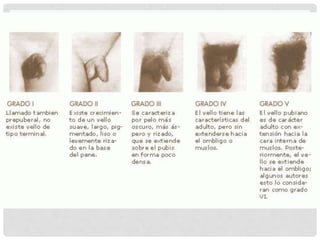
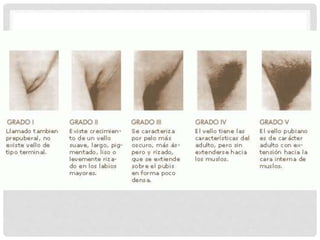
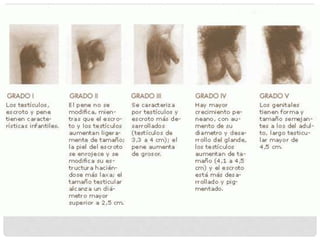
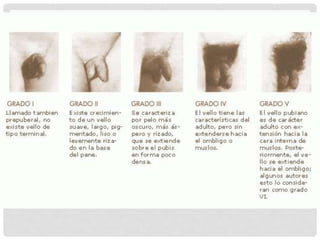
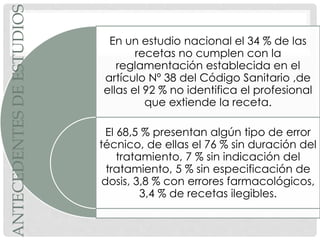
El documento aborda la documentación médico-legal en el contexto de atención médica, definiendo conceptos clave como certificados, dictámenes e informes. Detalla los tipos de documentos médicos y los requisitos que deben cumplir, así como la importancia de la claridad en la comunicación médica. Además, se analizan las normativas legales en relación con la prescripción médica y los errores comunes en las recetas.


















































![VIGENCIA DE LAS RECETAS
• Las recetas tendrán una vigencia máxima de
treinta [30] días calendarios
• Las recetas de productos farmacéuticos
clasificados como antibióticos no tópicos tendrán
una vigencia de tres [3] días](https://image.slidesharecdn.com/documentoderequerimiento-140611124003-phpapp01/85/Documentos-Medico-Legales-51-320.jpg)



![CANTIDAD DE MEDICAMENTOS
CONTROLADOS EN UNA RECETA
• En las recetas de medicamentos con contenido de
psicotrópicos y estupefacientes sólo se podrá
prescribir un [1] medicamento.](https://image.slidesharecdn.com/documentoderequerimiento-140611124003-phpapp01/85/Documentos-Medico-Legales-56-320.jpg)