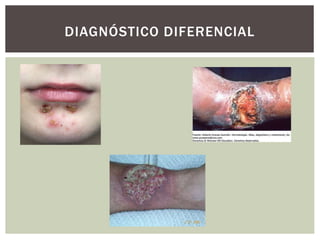
Este documento describe la ectima, una infección de la piel causada por bacterias como el Streptococcus pyogenes o Staphylococcus aureus. Se caracteriza por pústulas que generan úlceras dolorosas y de evolución lenta, especialmente en las piernas. Afecta principalmente a personas desnutridas, alcohólicas o inmunodeprimidas en climas tropicales. Su tratamiento incluye antibióticos como dicloxacilina por vía oral y pomadas antibióticas tópicas.

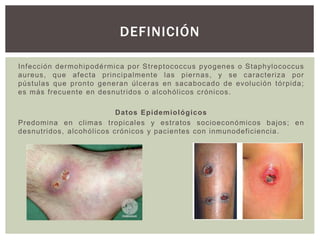

![Puede ser unilateral o bilateral, y se localiza principalmente en las
piernas, el dorso del pie, los muslos y los glúteos; se caracteriza por
vesículas o pústulas que se agrupan en una placa eritematosa, se rompen
tempranamente, y dan lugar a una ulceración de uno a varios centímetros
de diámetro, bien delimitada, en sacabocado, de bordes violáceos netos,
cortados a pico y de fondo necrótico. La evolución es crónica, tórpida y
dolorosa; al sanar deja cicatriz; se acompaña de síntomas generales y en
ocasiones de fiebre.
Tratamiento
Localmente, fomentos con sulfato de cobre al 1 por 1 000 y una pomada
de yodoclorohidroxiquinoleína (clioquinol [Vioformo®]) al 1 a 3%; se
puede usar mupirocina o fusidato de sodio (ácido fusídico). Por vía
sistémica se usan antibióticos o sulfamidas; los de primera línea son
dicloxacilina, 250 a 500 mg por vía oral cada 6 h durante cinco a siete
días; amoxicilina con ácido clavulánico 250 a 500 mg cada 6 h, o
cefalexina, 1 a 2 g/día (25 a 60 mg/kg).
CUADRO CLÍNICO](https://image.slidesharecdn.com/ectima-180913063050/85/Ectima-4-320.jpg)