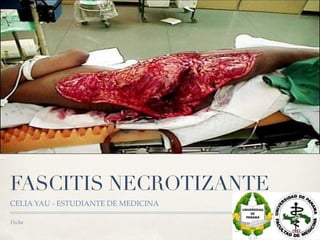
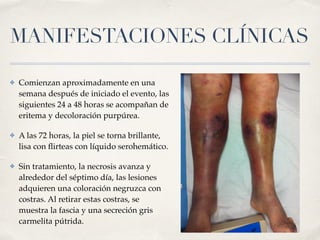
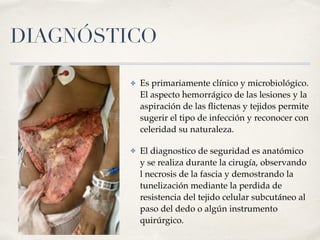
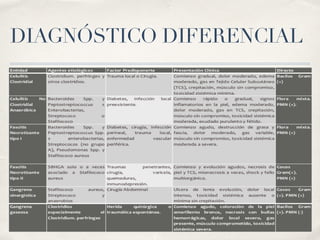
La fascitis necrotizante es una infección grave y rápida que afecta la piel y tejidos profundos, con diagnóstico complicado y un alto índice de mortalidad. Se presenta frecuentemente en personas con comorbilidades y se caracteriza por necrosis, ulceración y la posible necesidad de amputación. El tratamiento debe ser quirúrgico inmediato y multidisciplinario para mejorar el pronóstico del paciente.