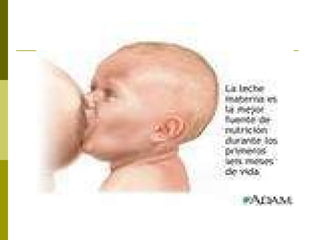
El documento proporciona información sobre la asistencia al recién nacido, incluyendo la evaluación física, pruebas como el test de Apgar, cuidados en sala de partos y neonatología, lactancia materna y consejos al alta. Se describen los objetivos de la asistencia inmediata como establecer la respiración y prevenir la hipotermia, así como la exploración física completa, instauración de la alimentación y vacunación en neonatología.