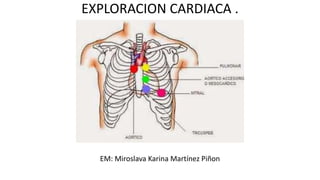
Este documento describe la exploración cardíaca. Explica la anatomía del corazón, las razones para realizar una exploración cardíaca y los pasos de la exploración que incluyen inspección, palpación, percusión y auscultación del corazón para evaluar su funcionamiento.