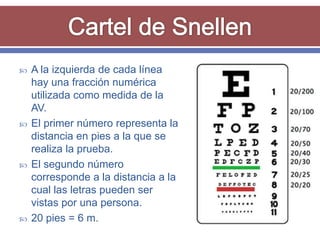
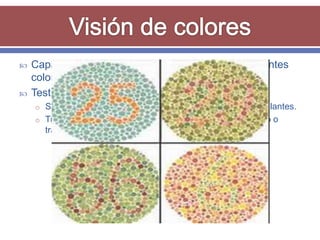
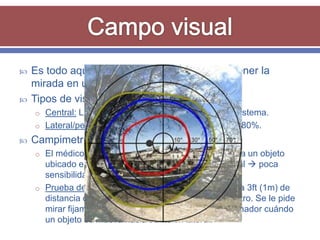
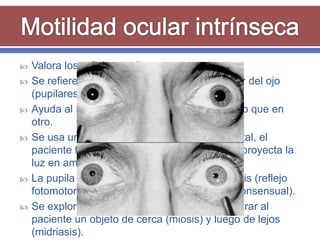
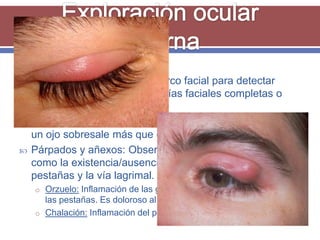
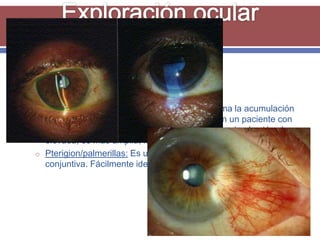
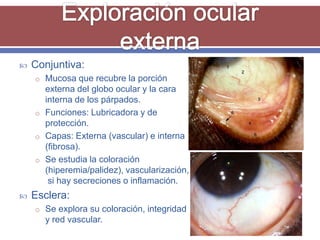
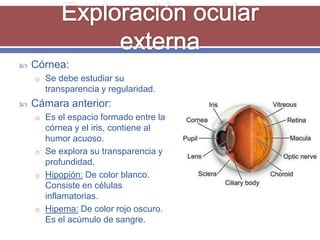
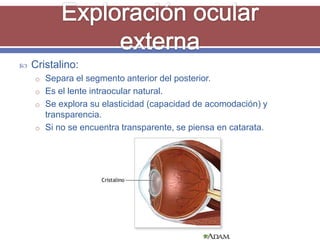
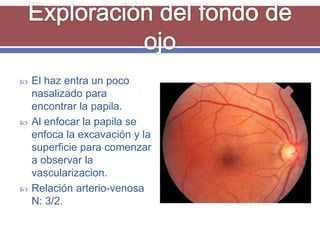
El documento resume los aspectos fundamentales de la exploración oftalmológica. Incluye la evaluación de la agudeza visual, campo visual, visión de colores, motilidad ocular, tonometría, y exploración del segmento anterior y fondo de ojo mediante oftalmoscopia. El objetivo es detectar cualquier anomalía que pueda estar afectando la visión.