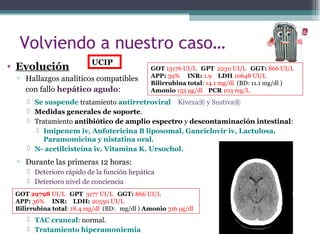
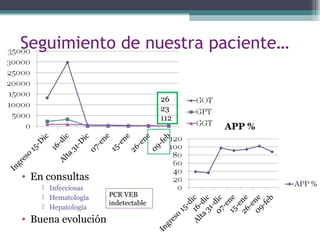
Este documento describe el caso de una niña de 13 años VIH positivo que fue trasladada al hospital por sospecha de fallo hepático agudo. Presentó un cuadro de odinofagia, fiebre y empeoramiento progresivo con dolor abdominal e ictericia. Las pruebas mostraron alteración de la función hepática y la coagulación. Se sospecha que el fallo hepático podría estar relacionado con su infección por VIH a pesar de su tratamiento antirretroviral.








![Etiología
Jiménez Gómez MJ, Polo Miquel B, Donat Aliaga E. Protocolos diagnósticos y terapéuticos de Gastroenterología,
Hepatología y Nutrición pediátrica. [en línea]. Madrid: Asociación Española de Pediatría; 2010. Disponible en:
https://www.aeped.es/sites/default/files/documentos/fallo_hepatico.pdf
• Depende:
Edad
Localización geográfica
Nivel socioeconómico
• ~ 50% Desconocida.
▫ Infecciosas
▫ E. Metabólicas
▫ Tóxicos
▫ Autoinmune
RN
Lactantes
Niños
mayores](https://image.slidesharecdn.com/falloheptico-150213084209-conversion-gate02/85/Fallo-hepatico-agudo-9-320.jpg)


![Jiménez Gómez MJ, Polo Miquel B, Donat Aliaga E. Protocolos diagnósticos y terapéuticos de Gastroenterología, Hepatología y Nutrición pediátrica. [en línea]. Madrid: Asociación
Española de Pediatría; 2010. Disponible en: https://www.aeped.es/sites/default/files/documentos/fallo_hepatico.pdf
Clínica](https://image.slidesharecdn.com/falloheptico-150213084209-conversion-gate02/85/Fallo-hepatico-agudo-12-320.jpg)






























![Bibliografía
1. Batista Ferreira R, de la Vega Bueno A, Hierro Llanillo L, Jara Vega P. Fallo hepático agudo. En:
Guerrero Fernández, J, Ruiz Domínguez JA, Menéndez Suso JJ, et al. Manual de Diagnóstico y
Terapéutica en Pediatría. Hospital Infantil La Paz. 5ª ed. Madrid: Publimed; 2011: p. 849-854.
2. Jiménez Gómez MJ, Polo Miquel B, Donat Aliaga E. Protocolos diagnósticos y terapéuticos de
Gastroenterología, Hepatología y Nutrición pediátrica. [en línea]. Madrid: Asociación Española
de Pediatría; 2010. Disponible en:
https://www.aeped.es/sites/default/files/documentos/fallo_hepatico.pdf
3. Manzanares López-Manzanares J, Jiménez Gómez J. Fallo hepático agudo. En: Tratamiento en
gastroenterología, hepatología y nutrición pediátrica. 3ª Ed. Madrid: ERGON; 2012: p. 611-639.
4. Robert H. Squires, Jr, MD, FAAP.“Acute liver failure in children: Etiology and evaluation”.
In:Uptodate, Rose BD (Ed), UpToDate, Waltham, MA, 2014. http://www.uptodate.com/
5. Robert H. Squires, Jr, MD, FAAP.“Acute liver failure in children: Management”. In:Uptodate,
Rose BD (Ed), UpToDate, Waltham, MA, 2014. http://www.uptodate.com/
6. Squires RH Jr, Shneider BL, Bucuvalas J, et al. Acute liver failure in children: the first 348
patients in the pediatric acute liver failure study group. J Pediatr 2006; 148:652.](https://image.slidesharecdn.com/falloheptico-150213084209-conversion-gate02/85/Fallo-hepatico-agudo-49-320.jpg)