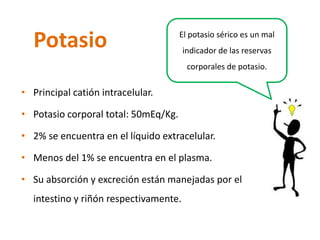
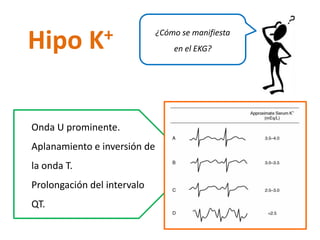
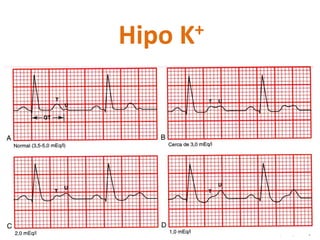
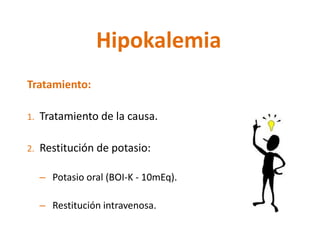
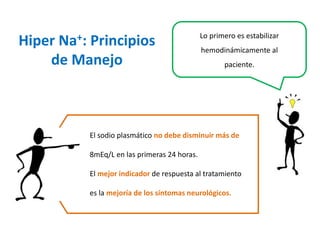
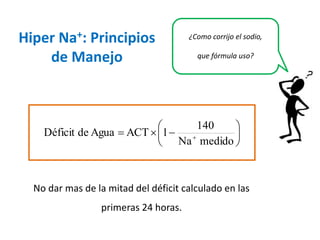
Este documento presenta dos casos clínicos relacionados a trastornos electrolíticos del sodio y potasio. El primer caso trata de una paciente anciana con hiponatremia hipoosmolar hipovolémica debido a diarrea. El segundo caso es de un paciente anciano postrado con hipernatremia por deshidratación. El documento explica el enfoque diagnóstico y principios de manejo de estas alteraciones electrolíticas, incluyendo fórmulas para corrección y opciones de soluciones endovenosas.



![Hiponatremia
•[Na+] < 135mEq/l
•Leve: [Na+] > 120mEq/l
•Severa: [Na+] < 120mEq/l
•Aguda: < 48 horas.
•Crónica: > 48 horas.
•Osmolaridad: Baja, normal e incluso alta.
¿La clínica depende de la severidad de la caída del sodio?](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-5-320.jpg)

![Caso 1
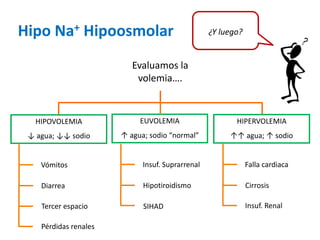
•Mujer 76 años, 46 kilos.
•[Na+ sérico] 112mEq/l
•Osmolaridad: 228mOsm/Kg.
•Diarreas. Deshidratada. Somnolienta.
¿Qué significado tiene una baja osmolaridad?](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-10-320.jpg)
![•Mujer 76 años, 46 kilos.
•[Na+ sérico] 112mEq/l
•Osmolaridad: 228mOsm/Kg.
•Diarreas. Deshidratada. Somnolienta.
•Hiponatremiahipoosmolarhipovolémica.
¿Cómo corrijo el Sodio?
Caso 1](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-13-320.jpg)



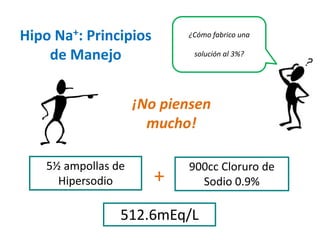


![Caso 1
• Mujer 76 años, 46 kilos.
• [Na+ sérico] 112mEq/l
• Osmolaridad: 228mOsm/Kg.
• Somnolienta.
• Solución a usar: cloruro de
sodio 3% (513mEq/l).
• La infusión de 1000cc de
solución, incrementara el sodio
sérico en 18.2mEq/l.
• Necesitamos infundir 8mEq/l
en 24 horas.
Agua Corporal Total 1
Na Infundido - Na Sérico
440 cc
18.2 mEq/l
8 mEq/l 1000
mEq/l
21 1
513 - 112
18.2
18.3 cc/h
24 horas
440 cc
](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-21-320.jpg)

![Hipernatremia
•[Na+] > 145mEq/l
•Severa: [Na+] > 155mEq/l
•Aguda: < 48 horas.
•Crónica: > 48 horas.
•Siempre va acompañada de hiperosmolaridad.
•Son producto de un déficit de agua corporal total en relación al sodio.
Laclínicaessimilaraladehiponatremia.](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-24-320.jpg)


![Caso 2
• Varón 76 años, 68 kilos.
• [Na+ sérico] 168mEq/l
• Postrado. Deshidratado.
Taquipneico. Febril.
• Solución a usar: Dextrosa 5% +
1 NaCl 20%
• La infusión de 1000cc de
solución, disminuirá el sodio
sérico en 2.8mEq/l.
• Necesitamos disminuir 4mEq/l
en 12 horas.
Agua Corporal Total 1
Na Infundido - Na Sérico
1430 cc
2.8 mEq/l
4 mEq/l 1000
2.8mEq/l
34 1
68 - 168
120 cc/h
12 horas
1430 cc
](https://image.slidesharecdn.com/electrolitos2014-141002234506-phpapp02/85/Trastornos-Electroliticos-32-320.jpg)