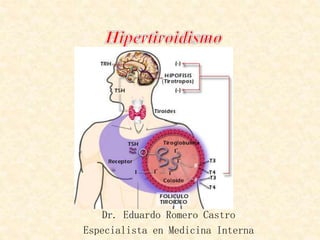
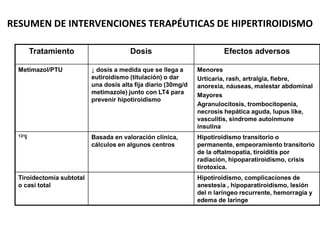
El documento describe los efectos fisiológicos de las hormonas tiroideas y el hipertiroidismo. Las hormonas tiroideas se unen a receptores intracelulares y modifican la expresión de genes, afectando procesos como el metabolismo, sistema cardiovascular y desarrollo esquelético. El hipertiroidismo se define como la hipersecreción de hormonas tiroideas, siendo la enfermedad de Graves la causa más común, la cual es mediada por anticuerpos estimulantes del receptor de TSH. Sus síntomas incluyen pal