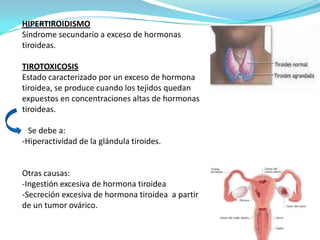
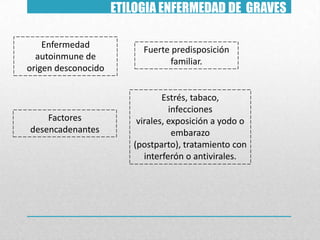
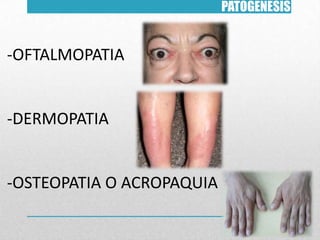
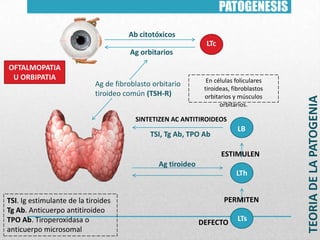
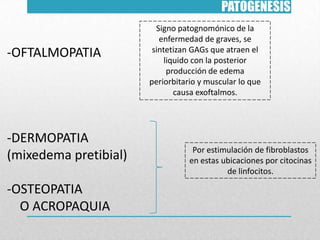
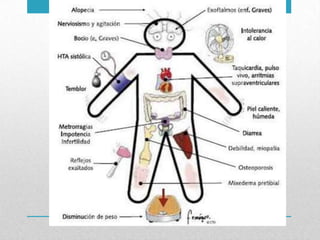
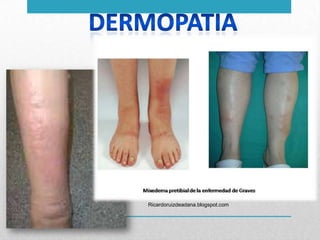
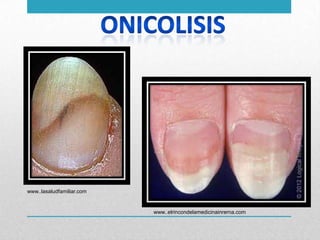
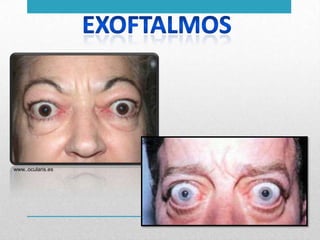
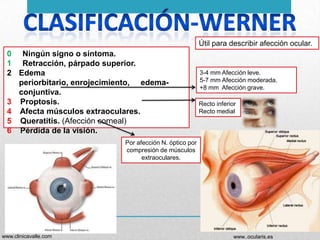
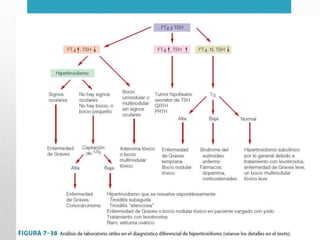
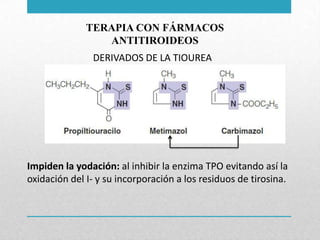
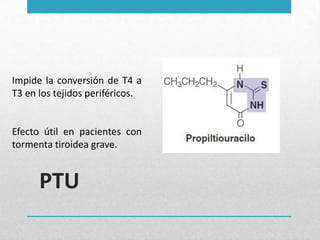
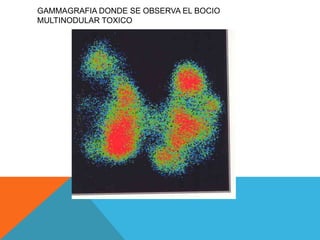
Este documento presenta un resumen sobre hipertiroidismo y tirototoxicosis. Define estas condiciones como un exceso de hormonas tiroideas, y describe sus causas principales como la hiperactividad de la glándula tiroides o la ingesta excesiva de hormonas. Explica los síntomas clínicos más comunes y los métodos de diagnóstico, incluidas las pruebas de laboratorio y la gammagrafía. Finalmente, resume los principales tratamientos como la farmacoterapia, la terapia con yodo radiactivo y la cir