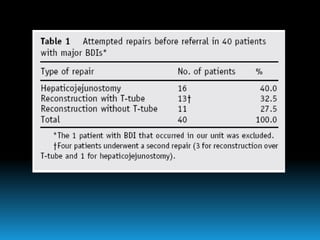
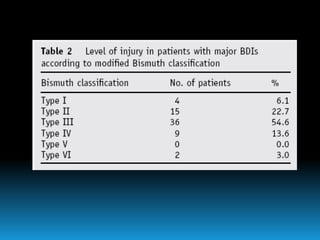
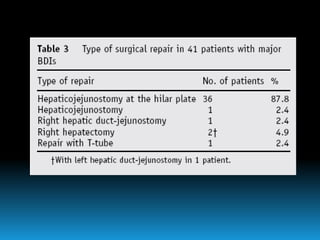
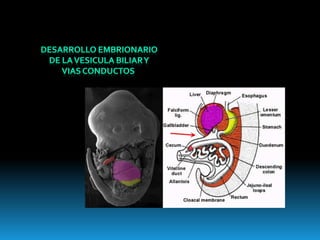
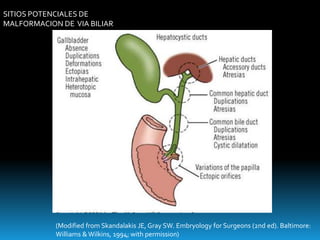
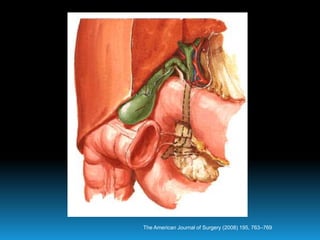
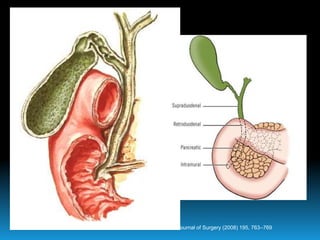
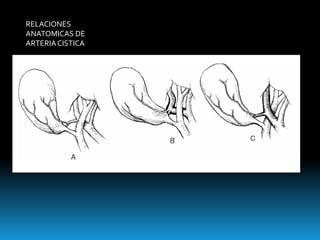
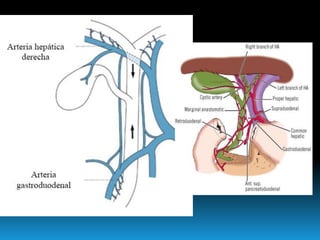
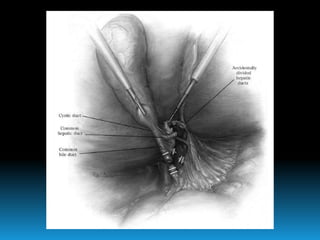
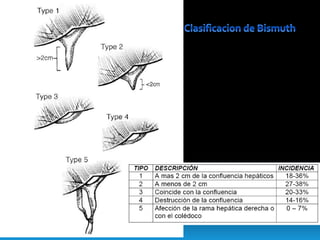
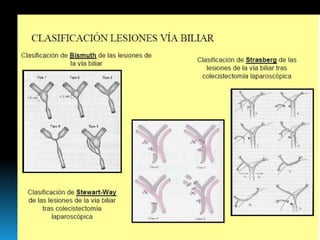
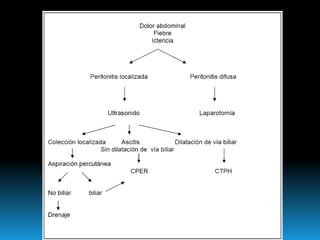
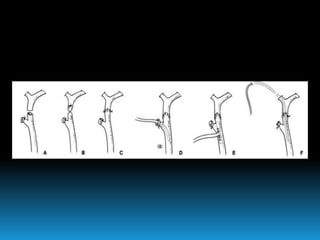
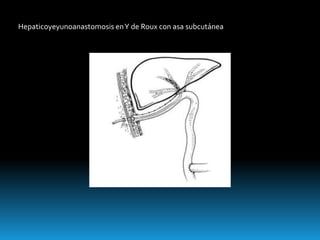
El documento describe los beneficios de un enfoque multidisciplinario para el tratamiento de lesiones de los conductos biliares que ocurren durante la colecistectomía. 66 pacientes fueron tratados por cirujanos, radiólogos y endoscopistas. La reparación quirúrgica tuvo éxito en el 78% de los casos, mientras que el drenaje biliar solo tuvo éxito en el 73.9% de los casos. Un enfoque multidisciplinario es crucial en todas las etapas del tratamiento de estas lesiones.