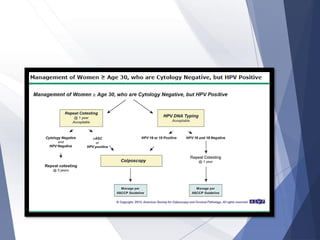
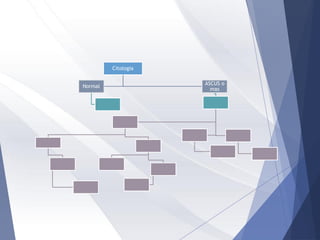
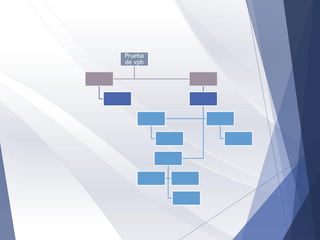
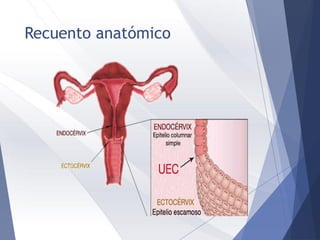
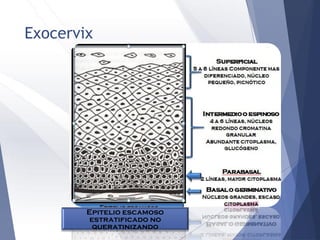
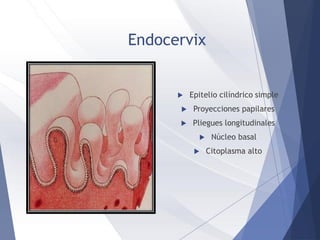
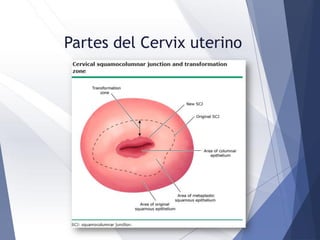
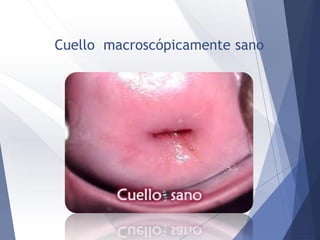
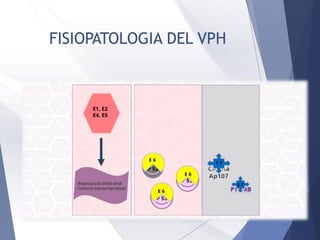
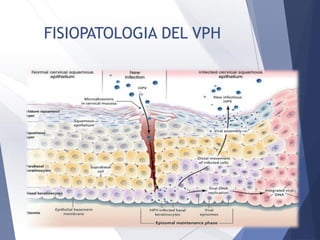
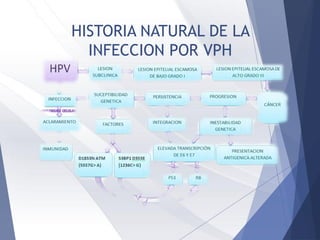
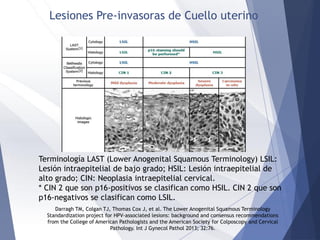
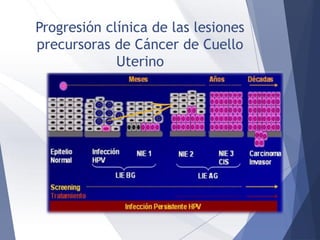
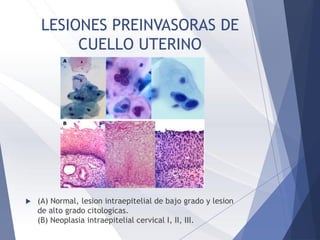
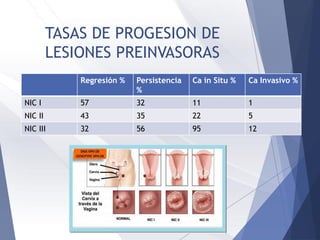
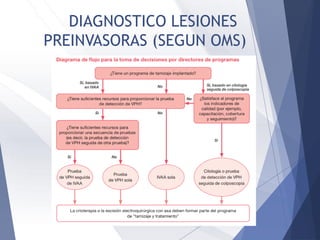
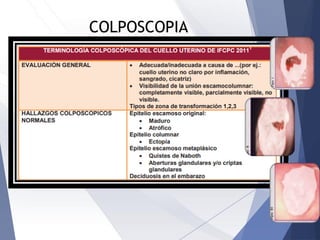
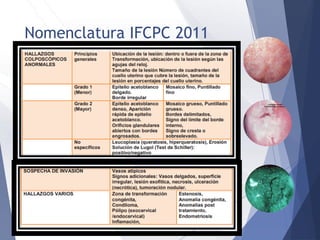
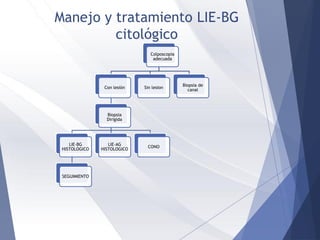
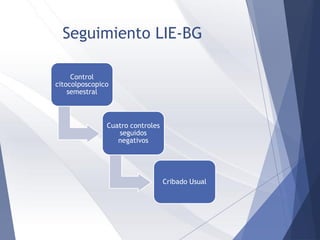
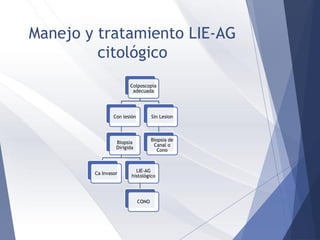
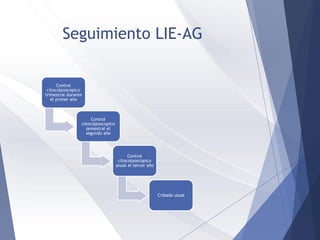
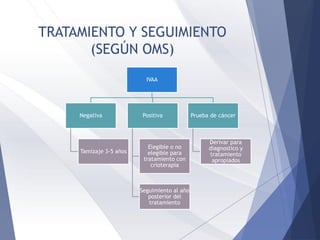
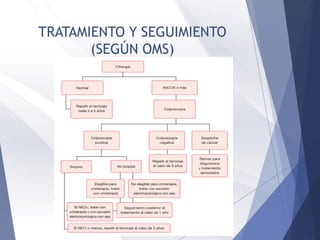
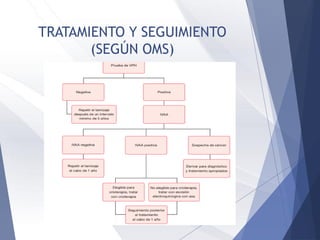
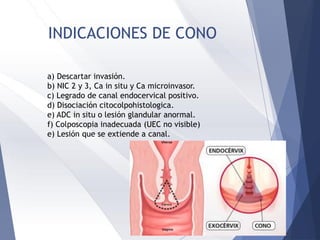
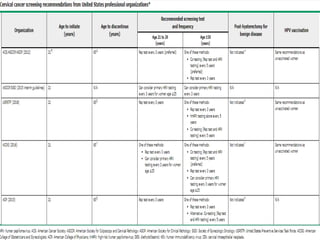
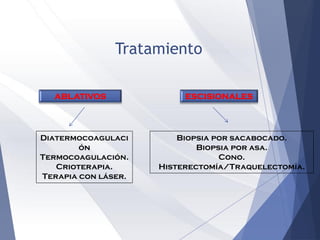
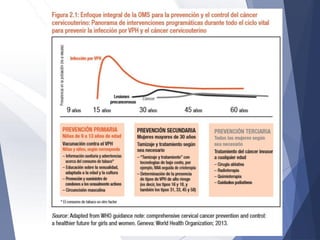
Este documento resume la anatomía, histología, epidemiología, clasificación, diagnóstico y manejo de las lesiones preinvasoras del cuello uterino. Explica que la infección por VPH es un factor de riesgo clave y describe la progresión de las lesiones, desde las de bajo grado hasta el cáncer invasor. Además, revisa los protocolos de pesquisa, tratamientos como la crioterapia y cono, así como la importancia de la vacunación contra VPH.





















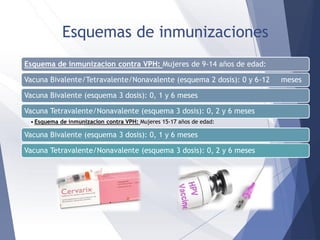
![Vacunas contra VPH
CERVARIX® (bivalent human papillomavirus
[types 16, 18], recombinant vaccine),
GlaxoSmithKline Inc. (HPV2).
GARDASIL® (quadrivalent human
papillomavirus [types 6, 11, 16, 18],
recombinant vaccine), Merck Canada Inc.
(HPV4).
GARDASIL®9 (nine-valent, human
papillomavirus [types 6, 11, 16, 18, 31, 33,
45, 52, 58], recombinant vaccine), Merck
Canada Inc. (HPV9)](https://image.slidesharecdn.com/lesiones-preinvasoras-de-cuello-230717061135-542b6c33/85/lesiones-preinvasoras-de-cuello-pdf-53-320.jpg)