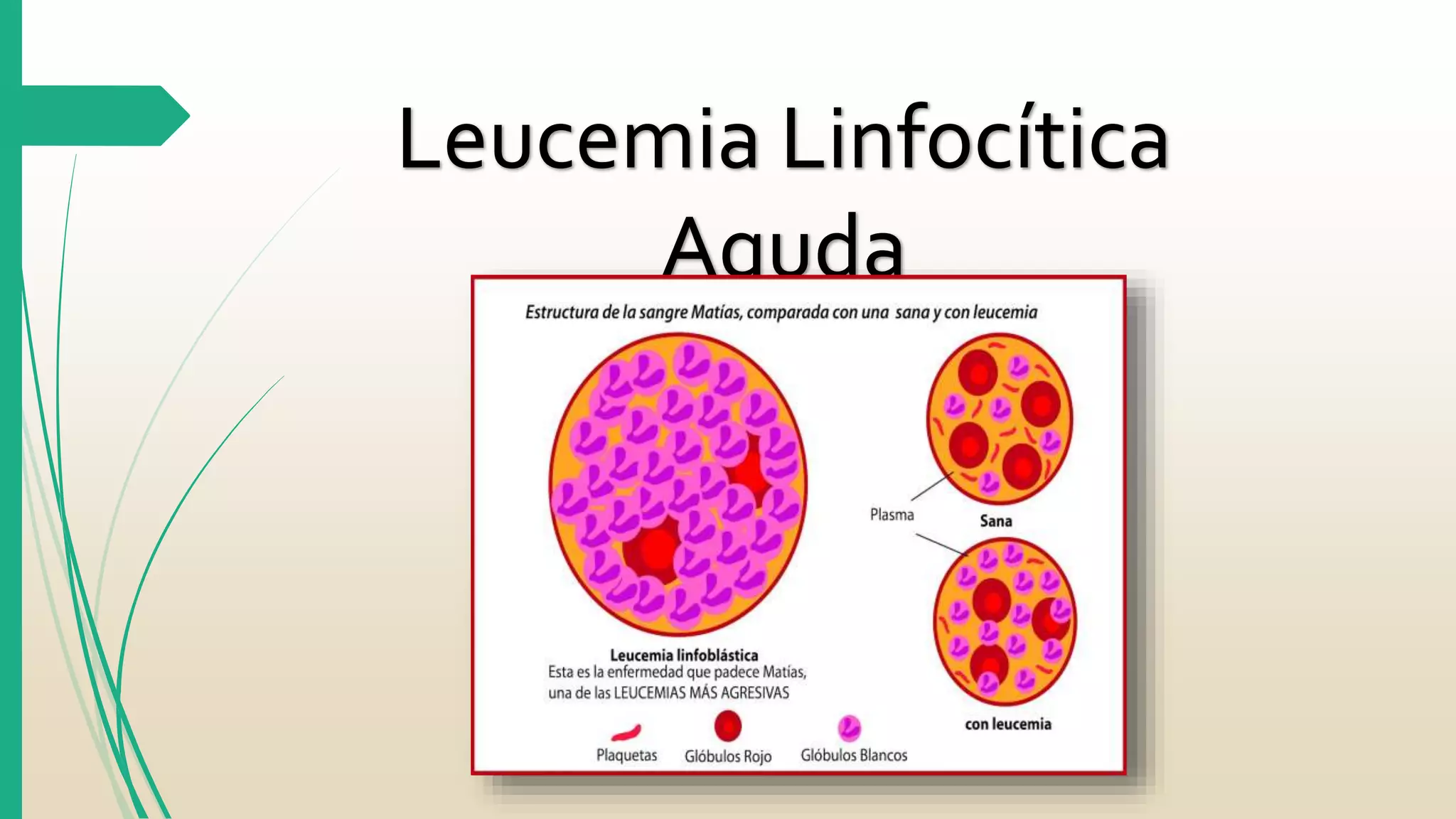
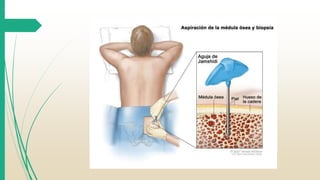
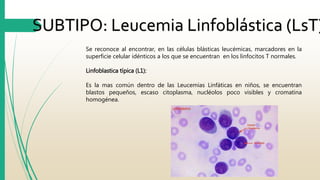
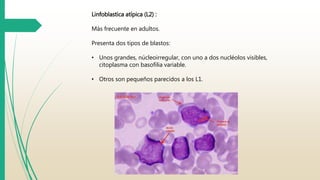
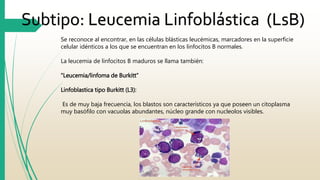
La Leucemia Linfocítica Aguda es un trastorno maligno de la médula ósea y la sangre periférica caracterizado por un aumento de linfoblastos inmaduros. Se diagnostica mediante exámenes de sangre y médula ósea para identificar las células anormales. El tratamiento consiste principalmente en quimioterapia para lograr la remisión, seguida de más terapias como quimioterapia adicional, radiación o trasplante de células madre para curar la enfermedad.