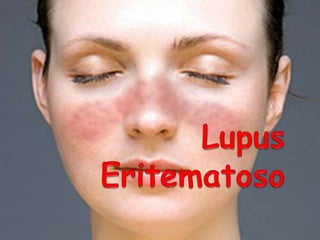
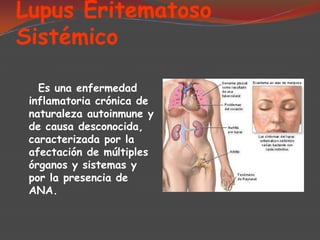
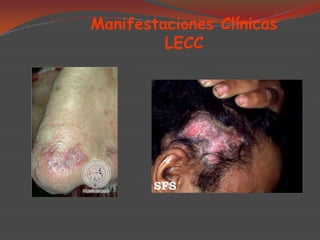
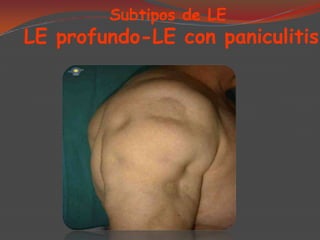
El lupus eritematoso es una enfermedad autoinmune de causa desconocida que afecta principalmente la piel. Puede presentarse como lupus eritematoso sistémico, que afecta múltiples órganos, o como lupus eritematoso cutáneo, que se limita a la piel. El lupus eritematoso cutáneo crónico se caracteriza por placas eritematosas que afectan comúnmente la cara y el cuero cabelludo.