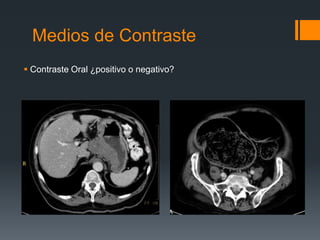
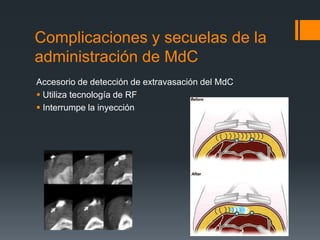
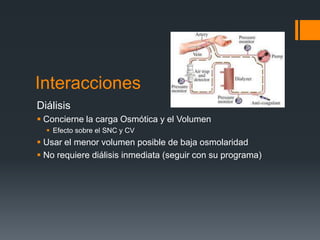
El documento aborda las características, aplicaciones y consideración de los medios de contraste en procedimientos médicos, incluyendo la preparación del paciente, la farmacocinética, y las reacciones adversas. Se detalla la clasificación de los medios de contraste yodados, así como sus propiedades físico-químicas y la incidencia de reacciones adversas en los pacientes. Además, se discuten estrategias de prevención y manejo de reacciones adversas, así como la importancia de evaluar la función renal en pacientes que recibirán medio de contraste.



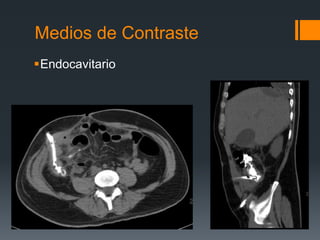

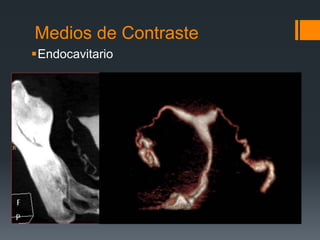
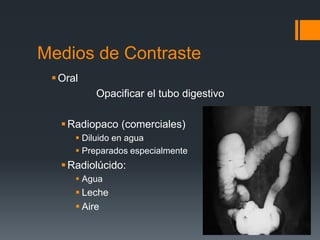

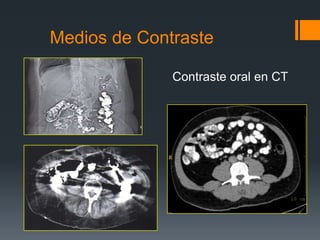


























































![MdC en Pediatría
Premedicación y tratamiento
Prednisona 0,5 – 0,7 mg/kg vo (hasta 50mg.)
13, 7, y 1 hora antes del examen
NIC
Es mas seguro calcular la TFG c/ecuación de Schwartz
TFG (ml/min/1,73 m2)=(0,41 x altura [cm]/Creatinina Sérica [mg/ml])](https://image.slidesharecdn.com/mediodecontrastefinal-130724082021-phpapp02/85/Medio-de-Contraste-71-320.jpg)