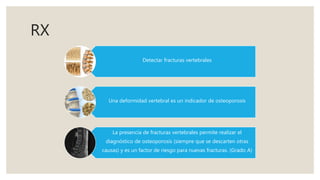
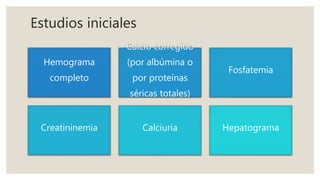
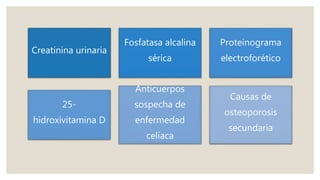
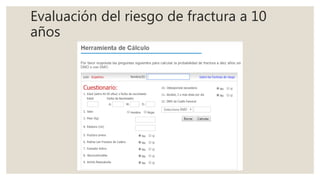
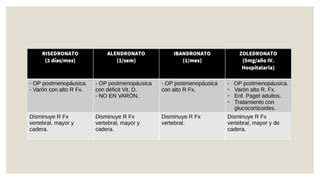
El documento proporciona información sobre el diagnóstico, seguimiento y tratamiento de la osteoporosis. Un T-score menor a -2.5 hace diagnóstico de osteoporosis. Las indicaciones para una densitometría ósea incluyen mujeres mayores de 65 años y aquellas con factores de riesgo. Las medidas generales de prevención son una dieta saludable, ejercicio, exposición al sol y evitar caídas. Los fármacos para el tratamiento de la osteoporosis incluyen bifosfonatos, teriparatida, ter