Pancreas cirugia de schwartz
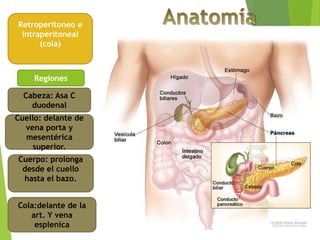
- 1. Retroperitoneo e intraperitoneal (cola) Regiones Cabeza: Asa C duodenal Cuerpo: prolonga desde el cuello hasta el bazo. Cuello: delante de vena porta y mesentérica superior. Cola:delante de la art. Y vena esplenica
- 2. Anatomía del conducto pancreático El conducto proveniente de la yema ventral mas pequeña, que surge del ventrículo hepático, se conecta directamente con el colédoco El conducto de la yema dorsal mas grande, que proviene del duodeno, drena en este ultimo El conducto del primordio ventral se convierte en el conducto de wirsung y el primordio dorsal forma el conducto de Santorine El primordio ventral se transforma en la porción inferior de la cabeza del páncreas , en tanto que el dorsal forma el cuerpo y la cabeza del páncreas (fig 33.3)
- 3. Anatomía del conducto pancreático
- 5. Porción General Cabeza Cuello Cuerpo Cola Irrigación 1. Tronco Celiaco 2. A. Mesentérica superior 1. Rama hepática/gastroduo denal a. celiaca 2. 1ra rama de A. Mesentérica superior 1. Rama hepática/gastr oduodenal a. celiaca 2. 1ra rama de A. Mesentérica superior Ramas a. esplénica Ramas a. esplénica Drenaje Venoso 1. Venas esplénicas 2. Vena mesentérica superior 3. Vena porta ------------------------------ -- ----------------------- ----------------- ------------------- Drenaje Linfático G. Subpilorico G. Portal G. Mesentérico G. Mesocolico G. Aortocavo G. Subpilorico G. Portal G. Mesentérico G. Mesocolico G. Aortocavo G. Celiacos G. Portocavo G. Mesentérico G. Mesocolico G. Hilio esplénico G. Celiacos G. Portocavo G. Mesentérico G. Mesocolico G. Hilio esplénico
- 9. Componentes simpáticos y parasimpáticos. G. Celiacos—N. Esplanicos (mayor,menor y minimo)— Cadena simpatica toracica. Fibras preganglionares– Viaja por el tronco vagal posterior– Plexo Celiaco—fibras posganglionares. (Islotes, acinos, conductos y vasos sanguíneos del plasma).
- 10. Inervación
- 11. Órgano endocrino y exocrino Endocrino: Islotes de Langerhans Exocrino: Cel. Acinares y ductales.constituyen 85% de la masa pancreatica, 10%de la glandula se forma con la matriz extracelular. 4%con vasos sanguineo y conductos principales . 2%de la galndula comprenden tejido endocrino Conducto pancreático principal: cel. Cilíndricas y altas. Unión entre conducto y acinos: Cel. Centro acinares.
- 13. Las células endocrinas están organizadas en los islotes de Langerhans Su función principal es la regulación de la energía orgánica Los islotes pancreáticos del adulto humano contienen múltiples tipos celulares
- 14. Las células a (A) -> glucagón (10%) Las células b (B) -> insulina (70%) Las células d (D) -> somatostatina y péptido intestinal vasoactivo (VIP) (5%) Las células F -> polipéptido pancreático (PP) Las células productoras de gastrina están presentes en condiciones normales solo en el páncreas fetal.
- 16. Insulina La primera fase libera la insulina almacenada . Dura 5 min después de un estimulo con glucagón La segunda fase de la secreción de insulina es una liberación sostenida, mas prolongada, debido a la producción constante de nueva insulina La síntesis de insulina por células beta esta regulada por las contracciones de glucosa en el plasma, señala neurales y la influencia paracrina de otras células de los islotes
- 17. Insulina La secreción de insulina por las células beta también la modifican las concentraciones plasmáticas de aminoácidos, arginina, lisina, leucocina y ácidos grasos libres Inhiben la producción endógenas (hepática) de glucosa y facilitar el transporte de las células, lo que en consecuencia disminuye las concentraciones de glucosa en plasma Los receptores de insulina son proteínas transmembranas dimericas que contienen tirosina cinasa y se localizan en todas células
- 18. Glugagon Promueve glucogenolisis y gluconeogenesis hepáticas y contrarrestan los efectos de la insulina a través de su acción hiperglucemia. La glucosa es el principal regulador de la secreción de glucagón, igual que el de la insulina Se estimula por los aminoácidos arginina y alanina La insulina y la somatostanina anulan La secreción de glucagón en forma paracrina dentro de los islotes . Las fibras simpáticas colinérgicas y beta estimulan la liberación de glucagón, en tanto las fibras simpáticas alfa la inhiben
- 19. Las proteínas son el estimulante entérico mas potentes de la liberación de PP, seguida muy cerca de la grasa. Se sabe que anula la secreción biliar. Función es la regulación de la glucosa La grelina estimula la secreción de hormonas del crecimiento hipofisaria mediante la liberación de hormonas de crecimiento. bloquea los efectos de la insulina en el hígado e inhibe la repuesta de las células beta a las hormonas incretina y la glucosa La amilina inhibe la secreción y la captación de insulina. La pancreastatina inhibe la secreción de insulina
- 21. Secreta 500 a 800ml al día de un jugo pancreático. incoloro Inodoro Alcalino e isosmotico El jugo pancreatico es una combinacion de secreciones de celulas acinares y ductuales Las celulas acinares liberan amilasa, proteasas y lipasas Las enzimas que se encargan de la digestion de los tres de alimentos: Carbohidratos Proteinas grasas
- 22. La amilasa pancreática se libera en su forma activa y termina su proceso digestivo que inicio la amilasa salival La amilasa es la única enzima pancreática secretada en su forma activa e hidroliza el almidón y el glucógeno en glucosa, maltosa, maltriotosa y dextrinas . Estos azucares simples se transportan a través del borde del cepillo de las celulas epiteliales intestinales por mecanismo de transporte activo La hidrolisis gástrica de las proteinas producen péptidos que pasan al intestino y estimulan a las celulas endocrinas intestinales para producir peptido liberardor de colecistocinina La falta de expresion de un inhibidor del tripsinogeno normal, el inhibidor pancreaatico de tripsina secretora (PSTI) o SPINK1, es una causa de pancreatitis familiar
- 23. . La inhibición de la activación del tripsinogeno asegura que las enzimas del páncreas permanezca en un estado precursor inactivo y solo se active en el duodeno. El pancrea produce fosfolipasa A2 como proenzima que se activa por la tripsina. La fosfolipasa A2hidroliza fosfolípidos y, al igual que todas las lipasas para su acción necesitas sales biliares (fig 33.1) las células ductales centroacinares e intercaladas secretan el agua y los electrolitos que se encuentran en el jugo pancreático. Alrededor de 40 células acinares están dispuestas en una unidad esférica llamada acino
- 25. Cerca del centro del acino se localizan células centroacinares y tienen a su cargo la secreción de líquidos y electrolitos. Estas células contienen la enzima anhidrasa carbónica, necesaria para la secreción de bicarbonato. Las células de la mucosa duodenal liberan la hormona secretina, que es el principal estimulante para la secreción del bicarbonato que amortigua el liquido acido que penetra en el duodeno proveniente del estomago La CCK potencia la secreción de bicarbonato estimulada por la secretina La gastrina y la acetilcolina son estimulantes débiles de la secreción pancreática de bicarbonato
- 26. Pancreatitis aguda La pancreatitis aguda es una enfermedad inflamatoria del páncreas que no se acompaña de fibrosis de la glándula, o muy poca. Por lo regular inicia por varios factores que incluyen cálculos biliares, alcohol, traumatismo e infecciones y en algunos casos es hereditaria
- 27. Con gran frecuencia los pacientes con pancreatitis aguda sufren complicaciones adicionales, como sepsis, choque e insuficiencias respiratoria y renal que tienen como resultado una gran morbilidad y mortalidad
- 28. La causa de la pancreatitis aguda es un tema complejo porque suelen relacionarse muchos factores diferentes en el origen de esta enfermedad y en ocasiones no se identifican los elementos etiológicos 80 a 90% de los casos depende de dos factores: cálculos de vías biliares y alcoholismo. El restante 10 a 20% lo constituyen una enfermedad idiopática o una diversidad de causas, entre ellas traumatismo, operación, fármacos, herencia, infección y toxinas. Etiologia
- 30. Enfermedad de las vías biliares no se aclara por completo el mecanismo causante de la pancreatitis por un cálculo, si bien siempre se han implicado estos últimos desde la observación de Opie de 1901. Se plantea la hipótesis de un “conducto común”, según la cual un bloqueo después de la unión de los conductos biliar y pancreático provoca flujo de bilis al páncreas, el cual a continuación se lesiona por la acción detergente de las sales biliares
- 31. Otro mecanismo ocasional propuesto postula que el paso de un cálculo a través del esfínter de Oddi lo torna incompetente de forma momentánea y permite el reflujo de jugo duodenal que contiene enzimas digestivas activadas hacia el sistema ductal pancreático.
- 32. Actualmente se reconocé a la teoría de "Colocalización de Steer y Saluja" como válida Páncreas normal = cimógenos inactivos Obstrucción ductal Hipersecreción Agresión celular Activación de Cimógenos Inicia la Autodigestión
- 33. Alcohol la enfermedad aparece con frecuencia en personas que consumieron alcohol cuando menos durante dos años, y a menudo mucho más tiempo, hasta 10 años es posible que el primer episodio del trastorno en los consumidores habituales de alcohol durante mucho tiempo sea en realidad la primera manifestación de una pancreatitis crónica. La naturaleza del alcohol consumido es menos importante que un consumo diario de 100 a 150 g de etanol.
- 34. El alcohol puede inducir pancreatitis de varias formas. Es posible el mecanismo de “secreción con bloqueo” porque el alcohol precipita espasmo del esfínter de Oddi y, más importante aún, es una toxina metabólica para las células acinares pancreáticas, en donde puede interferir con la síntesis y secreción de enzimas
- 35. Las pruebas indican que los alcohólicos que desarrollan pancreatitis consumen una dieta más abundante en proteínas y grasas respecto de quienes no la sufren. El alcohol puede alterar el metabolismo de lípidos y en ocasiones se observa un estado hiperlipidémico temporal durante un ataque de pancreatitis alcohólica, aunque aún no hay certeza sobre la importancia causal de esta observación.
- 36. Tumores En un paciente no alcohólico con pancreatitis aguda, sin una alteración de las vías biliares comprobable, debe considerarse un tumor. Cerca de 1 a 2% de los enfermos con pancreatitis aguda tiene un carcinoma del páncreas y es posible que la primera manifestación clínica de un tumor periampollar sea un episodio de pancreatitis aguda. En ambos casos, la pancreatitis resulta tal vez del bloqueo de jugo secretado y sus consecuencias hacia arriba.
- 39. Fisiopatologia El concepto general que prevalece en la actualidad aduce que la enfermedad inicia con la activación de cimógenos digestivos dentro de células acinares, los cuales las lesionan. es posible determinar la gravedad final de la pancreatitis resultante por los acontecimientos que tienen lugar en un momento posterior a la lesión de las células acinares. Es posible mencionar incorporación y activación de células inflamatorias y generación y liberación de citosinas y otros mediadores químicos de la inflamación
- 40. Se cree que la pancreatitis se origina cuando existe una activación errónea de las enzimas pancreáticas esta teoría se basa en 3 premisas : a) las enzimas del duodeno activadas pueden digerir el páncreas b) durante una pancreatitis se encuentran en el páncreas enzimas digestivas activadas c) los datos histológicos de la pancreatitis sugieren necrosis por coagulación
- 42. DIAGNÓSTICO • Diagnóstico clínico • Diferenciar de: • Ulcera péptica perforada • Obstrucción gangrenosa de intestino delgado • Colecistitis aguda
- 43. • Dolor epigástrico intenso con irradiación a la espalda • Náuseas y vómitos • Taquicardia taquipnea hipotensión hipertermia • Ausencia o disminución de los RHA • Líquido intraperitoneal • Derrame pleural • Peligro de shock por secuestro de líquido • Signos de Cullen y Grey Turner
- 45. MARCADORES SÉRICOS • Libera contenido de los acinos pancreaticos: amilasa, lipasa, tripsinógeno, elastasa • Facilidad de medirla: amilasa > 3 veces su límite superior • Inicio horas > 2 días • Niveles bajos no descartan • Hiperamilasemia > trastornos inflamatorios intestinales (causas no pancreáticas) • HIPERLIPIDEMIAS :interferencia en la determinación • Amilasa p específica 88 a 93% • Lipasa > específica > combinación
- 46. IMÁGENES ECOGRAFÍA: Pancreatitis de causa biliar (20 % resultado no satisfactorio) TC : (contraste IV) Distingue formas leves de graves Valoración pronóstico TC sin alteraciones no descarta complicaciones Indice de Balthazar
- 49. Pronóstico Estimación de severidad > Manejo terapéutico Mortalidad del 3 al 12% Mismo tiempo: Etiología – Valoración de la gravedad > Indicación Terapéutica Ranson y Apache II 11 parámetros MORTALIDAD • <2 : 0% • 3 a 5 : 20% • >7: 50%
- 50. Ranson - Glasgow Sensibilidad: 57 – 85% Especificidad: 68 – 85% VPP: <50% VPN 80% INDICE DE MORTALIDAD (Ranson) : 0-2 = 1% 3-4= 16% 5-6= 40% 7-8=50% INDICE DE MORTALIDAD (Glasgow) : 0-2 = 1% 3-4= 16% 5-6= 40% >6 = 50%
- 51. APACHE II
- 52. Sensibilidad= 75% Especificidad= 97.56% Valores Predictivos similares al APACHE II Método Simplificado Evaluación desde el inicio >3 Criterios = Gravedad BISAP SCORE
- 54. Indice TC (criterios de Baltazar) Severidad: 0-3= Bajo 4-6= Media 7-10= Alta
- 55. Clasificación por Severidad Pancreatitis leve: condicion asociada a minima disfuncion orgánica y recuperación sin complicaciones Pancreatitis Severa: es aquella con: Evidencia de falla orgánica Evidencia de complicaciones locales Criterios Pronósticos Ranson >5 Glasgow > 5 APACHE II >9 >3 BISAP PCR – PAT elevado >7 Balthazar
- 56. Indicaciones Quirúrgicas Perforación de viscera hueca Hemorragia intraabdominal Necrosis pancreática Perpetúa el SIRS Esteril = Mortalidad 10% aumenta con los días Necrosis infectada 80% mortalidad NECROSIS PANCREÁTICA INFECTADA = INDICACION ABSOLUTA
- 58. PANCREATITIS CRÓNICA La pancreatitis crónica es un padecimiento inflamatorio crónico incurable, de origen multifactorial, cuya presentación es muy variable y representa un desafío para tratarla de manera satisfactoria. Estudios de necropsias indican que la prevalencia es tan alta como 5% en los países escandinavos. Aunque las encuestas de población sugieren una frecuencia que varía de 5 a 27 personas por cada 100,000 habitantes, con una gran variación geográfica.
- 60. Existe una relación lineal entre la exposición al alcohol y el desarrollo de pancreatitis crónica. Se observa un riesgo de enfermedad en pacientes con un consumo incluso bajo u ocasional de alcohol (1 a 20 g/día), de tal manera que no hay un umbral de exposición al alcohol por debajo del cual no exista el riesgo de desarrollar pancreatitis crónica. PANCREATITIS CRÓNICA Etiología: ALCOHOL
- 61. Es típico que la anomalía se inicie entre los 35 y 40 años, después de 16 a 20 años de consumo intenso de alcohol. Por lo general, los episodios recurrentes de pancreatitis aguda van seguidos de síntomas crónicos después de cuatro o cinco años. Al margen de la necesidad de otros factores predisponentes o facilitadores, se acepta como secuencia fisiopatológica que múltiples episodios (o un curso prolongado) de lesión pancreática conducen al final a la enfermedad crónica. PANCREATITIS CRÓNICA Etiología: ALCOHOL
- 63. Casi todos los investigadores piensan que los metabolitos del alcohol, como el acetaldehído, combinados con una lesión oxidante, provocan una lesión local del parénquima que se dirige de preferencia al páncreas en individuos predispuestos. Episodios repetidos o graves de lesión inducida por toxinas activan una cascada de citocinas, que a su vez lleva a las células estrelladas del páncreas (PSC) a producir colágena y causar fibrosis. PANCREATITIS CRÓNICA Etiología: ALCOHOL
- 64. El alcohol puede interferir con el transporte intracelular y la descarga de enzimas digestivas y contribuir en la colocalización de enzimas digestivas e hidrolasa lisosómica dentro de células acinares, lo que causa autodigestión. El calcio forma complejos con tapones de proteína en conductillos pequeños, conductos secundarios y al final el sistema ductal principal, que provocan lesión de las células ductales y obstrucción del sistema secretor, con promoción adicional de una reacción inflamatoria. PANCREATITIS CRÓNICA Etiología: ALCOHOL
- 65. La hipercalciemia es una causa conocida de hipersecreción pancreática y la hipercalciemia crónica por hiperparatiroidismo no tratado se acompaña de pancreatitis calcificada crónica. La hipercalciemia también es un estimulante de la secreción pancreática de calcio, que contribuye a la formación de cálculos y pancreatopatía obstructiva. PANCREATITIS CRÓNICA Etiología: Hiperparatiroidismo
- 66. Además del riesgo de pancreatitis aguda, la hiperlipidemia e hipertrigliceridemia predisponen a las mujeres a la pancreatitis crónica cuando reciben tratamiento de restitución de estrógenos. Se presupone que aparecen alteraciones crónicas después de episodios subclínicos repetidos de inflamación aguda. PANCREATITIS CRÓNICA Etiología: Hiperlipidemia
- 67. Pancreatitis calcificante (litógena) crónica o Este tipo es el subgrupo más grande en el esquema actual de clasificación e incluye a pacientes con pancreatitis calcificada por casi todas las causas. o El clínico no debe suponer que la pancreatitis calcificada confirma el diagnóstico de abuso de alcohol. PANCREATITIS CRÓNICA
- 68. Pancreatitis obstructiva crónica Se refiere a alteraciones inflamatorias crónicas debidas a compresión u oclusión del sistema ductal proximal por tumor, cálculo biliar, cicatriz postraumática o calibre inadecuado del conducto (como en el páncreas dividido). La obstrucción del conducto pancreático principal debida a procesos inflamatorios (postraumáticos) o neoplásicos puede causar fibrosis difusa; dilatación de los conductos pancreáticos principal y secundario, y atrofia acinar. PANCREATITIS CRÓNICA
- 69. Es posible que el paciente tenga poco dolor o que se presente con signos de insuficiencia exocrina. El páncreas dividido representa un caso especial de pancreatitis obstructiva. Es la anomalía congénita más frecuente del páncreas y ocurre hasta en 10% de los niños. PANCREATITIS CRÓNICA
- 70. Pancreatitis inflamatoria crónica Este tipo se caracteriza por fibrosis difusa y pérdida de elementos acinares con una infiltración predominante de células mononucleares en la totalidad de la glándula. PANCREATITIS CRÓNICA
- 71. Pancreatitis autoinmunitaria crónica Una variante de la pancreatitis crónica es una enfermedad no obstructiva con infiltración difusa acompañada de fibrosis, infiltrado de células mononucleares y título alto de uno o más autoanticuerpos. Es frecuente la estenosis compresiva de la porción intrapancreática del conducto colédoco, junto con síntomas de ictericia obstructiva. PANCREATITIS CRÓNICA
- 72. El diagnóstico diferencial incluye linfoma, plasmacitoma (“seudotumor” del páncreas) y carcinoma infiltrativo difuso. Aunque el diagnóstico se confirme en la biopsia pancreática, casi siempre se aplica el tratamiento presuntivo con esteroides, sobre todo cuando los hallazgos clínicos y de laboratorio apoyan el diagnóstico. PANCREATITIS CRÓNICA
- 73. Pancreatitis tropical (nutricional) La pancreatitis tropical crónica es muy frecuente en adolescentes y adultos jóvenes de Indonesia, sur de la India y África tropical. Se presenta con dolor abdominal en la adolescencia seguido del desarrollo de una forma frágil de diabetes pancreatógena. Muchos de los sujetos parecen desnutridos, algunos presentan emaciación extrema y puede observarse una coloración cianótica característica en los labios. PANCREATITIS CRÓNICA
- 74. En fecha reciente se publicó un nexo con las mutaciones del inhibidor pancreático de tripsina secretora (PSTI) o gen SPINK1 en sujetos con pancreatitis tropical. El curso de la enfermedad se reconoce por deterioro acelerado de la función endocrina y exocrina, dolor crónico debido a enfermedad obstructiva y recurrencia de síntomas a pesar de los procedimientos de descompresión. PANCREATITIS CRÓNICA
- 75. Pancreatitis hereditaria De forma típica, los individuos se presentan por primera vez en la niñez o la adolescencia con dolor en el abdomen y los estudios de imagen revelan pancreatitis calcificada crónica. Es mayor el riesgo de formación subsecuente de carcinoma. PANCREATITIS CRÓNICA
- 76. Sustitución de Arg por His en la posición 117 del gen de tripsinógeno catiónico o PRSS1, uno de los principales sitios para la proteólisis de tripsina. Esta mutación impide que la tripsina se inactive por sí misma o por otras proteasas. La mutación en la posición 117 de PRSS1 y una mutación adicional, que en la actualidad se conocen en conjunto como mutaciones R122H y N291 de PRSS1, explican alrededor de dos tercios de los casos de pancreatitis hereditaria. PANCREATITIS CRÓNICA
- 77. Fibrosis pancreática asintomática Este padecimiento se observa en algunos pacientes de edad avanzada asintomáticos, poblaciones tropicales o alcohólicos sin síntomas. Hay fibrosis perilobar difusa y pérdida de la masa de células acinares, pero sin un componente ductular principal. Se requieren modificaciones adicionales en el sistema de clasificación de la pancreatitis crónica para predecir mejor su evolución clínica y establecer un diagnóstico más preciso de un posible agente causal. PANCREATITIS CRÓNICA
- 78. Pancreatitis idiopática Cuando no existe una causa definible para la pancreatitis crónica, se utiliza el término idiopático para clasificar la enfermedad. Cada vez hay menos pacientes que se incluyen en esta categoría. Por tradición, el grupo idiopático incluye a adultos jóvenes y adolescentes sin un antecedente familiar de pancreatitis, pero que pueden representar mutaciones génicas espontáneas que codifican a proteínas reguladoras en el páncreas. PANCREATITIS CRÓNICA
- 79. Histología En la pancreatitis crónica inicial, las alteraciones histológicas están distribuidas de manera irregular y se caracterizan por induración, cicatrización nodular y regiones lobulillares de fibrosis. A medida que progresa la enfermedad, hay una pérdida de la lobulación normal con zonas más gruesas de fibrosis rodeando una masa reducida de células acinares y dilatación de las estructuras ductales. PANCREATITIS CRÓNICA Patología
- 81. En la pancreatitis crónica grave hay una sustitución considerable de tejido acinar por áreas de fibrosis coalescentes y amplias y el tamaño y número de los islotes están reducidos. Desde el punto de vista histológico… Pancreatitis crónica obstructiva…….. En la fibrosis lobulillar pancreática……… PANCREATITIS CRÓNICA Patología
- 82. Fibrosis Una característica común de todas las formas de pancreatitis crónica es la fibrosis perilobulillar que se crea alrededor de acinos individuales…….. Los procesos citoplásmicos extendidos de las PSC circundan a los acinos, pero parecen inactivos en una glándula normal, en la que contienen vacuolas de lípidos y proteínas citoesqueléticas. Formación de crecimiento beta, factor de crecimiento derivado de plaquetas y citocinas proinflamatorias, y sintetizan y secretan colágena tipos I y III y fibronectina. PANCREATITIS CRÓNICA Patología
- 83. Formación de cálculos Se componen en buena medida de cristales de carbonato de calcio atrapados en una matriz de material fibrilar y otros elementos. El centro fibrilar de la mayor parte de los cálculos no contiene calcio sino una mezcla de otros metales. Se encuentra la misma proteína de peso molecular bajo en cálculos y tapones proteínicos y se denominó de forma inicial proteína de cálculos pancreáticos (PSP). PANCREATITIS CRÓNICA Patología
- 84. En alcohólicos y pacientes con pancreatitis alcohólica crónica están inhibidas de forma notable la expresión y secreción de litostatina. En condiciones normales, el jugo pancreático posee iones de calcio y bicarbonato en una concentración elevada y el producto de la solubilidad de carbonato de calcio está excedido en grado considerable. PANCREATITIS CRÓNICA Patología
- 85. Deformación del conducto Aunque la enfermedad litiásica calcificada es un indicador de una etapa avanzada de la enfermedad, las calcificaciones parenquimatosas y ductulares no siempre se correlacionan con los síntomas. Es común identificar cálculos que obstruyen conductos principales y se piensa que son una indicación para extracción endoscópica o quirúrgica. Se ha comprobado que la hipertensión ductular en enfermos con estenosis proximal del conducto pancreático principal y la distensión ductular prolongada después de administrar secretina se consideran signos de obstrucción del conducto. PANCREATITIS CRÓNICA Patología
- 86. Radiología Las imágenes radiológicas de la pancreatitis crónica ayudan en cuatro áreas: a) diagnóstico, b) valoración de la gravedad de la enfermedad, c) detección de complicaciones y d) elección de las opciones terapéuticas. Colangiopancreatografía retrógrada endoscópica. En la atención del sujeto es importante asignar la etapa de la enfermedad y suele utilizarse una combinación de métodos de imagen. PANCREATITIS CRÓNICA Patología
- 87. Con frecuencia se usa la ecografía como método de imagen inicial en personas con síntomas abdominales y en la pancreatitis crónica se observan alteraciones consistentes con dilatación del conducto pancreático, defectos intraductales de llenado, alteraciones quísticas y una La EUS tuvo un efecto notorio en la valoración y el tratamiento de pacientes con pancreatitis crónica. Aunque depende más del operador y se dispone menos de este estudio que la ecografía transabdominal, la EUS no sólo proporciona la posibilidad de obtener imágenes, sino que tambiénañade la capacidad de recoger muestras citológicas y químicas de tejido y líquido aspirado con vigilancia de ordenación linealheterogénea. PANCREATITIS CRÓNICA Patología
- 89. El estudio de CT modificó el diagnóstico de la enfermedad pancreática más que cualquier otro método. Desde la introducción de técnicas transversales y con el advenimiento del estudio de CT helicoidal más rápido y la angiografía con CT es posible observar con gran claridad la naturaleza, extensión, localización y relaciones relativas de estructuras y lesiones pancreáticas. PANCREATITIS CRÓNICA Patología
- 91. La resolución de la MRI transversal se aproxima en la actualidad a la del estudio con CT, aunque la disponibilidad de exploradores MRI y la complejidad de las imágenes producidas limitan su uso en gran escala para imágenes sistemáticas del páncreas. La ERCP es el método de referencia para el diagnóstico y estadificación de la pancreatitis crónica. Sirve asimismo como vehículo de otras maniobras diagnósticas y terapéuticas, por ejemplo biopsia y cepillado para citología o empleo de endoprótesis para aliviar obstrucciones o drenar un seudoquiste. PANCREATITIS CRÓNICA Patología
- 93. Signos y síntomas El síntoma más común de pancreatitis crónica es el dolor. Por lo regular se localiza a mitad del epigastrio, pero puede incluir los cuadrantes superiores izquierdo o derecho del abdomen. Imagen de CT de un caso de pancreatitis crónica. Se observa un conducto pancreático dilatado con datos de cálculos intraductales y calcificación del parénquima.
- 94. Localización del dolor en la pancreatitis crónica
- 95. El dolor es constante y terebrante, pero no de tipo cólico. Persiste durante horas o días y puede tornarse crónico con exacerbaciones por la alimentación o el consumo de alcohol.
- 96. El dolor puede acompañarse de náuseas o vómitos, pero el síntoma habitual es la anorexia
- 97. Causas del dolor La hipertensión ductal Secundaria a estenosis o Cálculos.
- 98. El alivio del dolor se basa : En tres métodos: a) Reducir la secreción o descomprimir el compartimiento secretor. b) Resecar el foco de alteración inflamatoria crónica. c) Interrumpir la transmisión de impulsos neurales aferentes mediante procedimientos neurales ablativos.
- 99. Cuando desciende la capacidad exocrina del páncreas por debajo de 10% respecto de lo normal se presentan diarrea y esteatorrea Los individuos muestran heces voluminosas de mal olor y sueltas , que pueden tener color pálido y flotar en la superficie del agua del retrete
- 100. La deficiencia de lipasa tiende a manifestarse antes que la de tripsina , de tal manera que es posible que el primer signo funcional de la insuficiencia pancreática sea la presencia de esteatorrea.
- 101. Diabetes apancreática La diabetes apancreática es más común después de una resección quirúrgica por pancreatitis crónica En la diabetes apancreática por pérdida de tejido pancreático funcional, por enfermedad o extirpación quirúrgica, hay una deficiencia global de las tres hormonas glucorreguladoras de las células de los islotes: insulina, glucagon y polipéptido pancreático (PP).
- 103. Estudios de laboratorio Las imágenes radiológicas se convirtieron en el método principal para el diagnóstico de la pancreatitis crónica. La CT es útil como estudio de selección para guiar el tratamiento intervencionista u otras modalidades diagnósticas.
- 104. La ERCP es el estudio radiológico más sensible para el diagnóstico de esta anormalidad, con hallazgos específicos que se correlacionan en buena medida con el grado o etapa de la enfermedad crónica.
- 105. FIGURA 56-11 Hallazgos tipicos de TC asociados a la pancreatitis cronica. Se muestran la dilatacion del conducto pancreatico (flecha larga) y calcificaciones intrapancreaticas, que tambien son tipicas de la pancreatitis cronica (flecha pequeña).
- 107. Ultrasonido
- 108. Colangiopancreatografía por resonancia magnética (MRCP) en la pancreatitis crónica. Un conducto pancreático dilatado sugiere pancreatopatía obstructiva debida a cicatrización proximal
- 109. Colocación de endoprótesis en el conducto pancreático.
- 110. Complicaciones. El pronóstico de los individuos con pancreatitis crónica depende de la causa de la enfermedad, el desarrollo de complicaciones, la edad y el estado socioeconomico.
- 111. Seudoquiste Es una acumulación crónica de líquido pancreático rodeada por una pared no epitelizada de tejido de granulación y fibrosis se conoce como seudoquiste.
- 112. Los seudoquistes pueden infectarse de forma secundaria y en tal caso se transforman algunas veces en abscesos. Los seudoquistes inducen los síntomas de dolor, plenitud o saciedad temprana.
- 113. Ascitis pancreática Cuando la alteración de un conducto pancreático provoca extravasación del líquido pancreático, no secuestrado en la forma de un seudoquiste, sino que drena hacia la cavidad peritoneal. Algunas veces el líquido pancreático sigue hacia arriba en dirección del tórax y tiene lugar un derrame pleural pancreático.
- 114. Fístula pancreatoentérica Es la erosión de un seudoquiste pancreático a una víscera hueca adyacente . El sitio más común de comunicación es el colon transverso o el ángulo esplénico. La fístula se presenta con datos de hemorragia de tuvo digestivo o del colon y septicemia
- 115. Tumoración en la cabeza del páncreas Hasta 30% de los pacientes con pancreatitis crónica avanzada puede desarrollar una tumoración inflamatoria en la cabeza del páncreas.
- 116. Trombosis de las venas esplénica y porta Pueden ocurrir compresión y oclusión de la vena porta como consecuencia de una tumoración inflamatoria en la cabeza del páncreas y en 4 a 8% de los casos se presenta trombosis de la vena esplénica en relación con pancreatitis crónica.
- 118. NEOPLACIAS PANCREATICAS Neoplasias del páncreas endocrino. Neoplasias del páncreas exocrino.
- 119. Incidencia anual 5 a 10 casos/1 millón de habitantes. La mayor parte son malignos. Las celulas del pancreas endocrino o celulas de los islotes, proceden a su vez de celulas de la cresta neural conocidas tambien como crestas de captacion o descarboxilacion de los precursores de aminas. Cuando estas celulas dan origen a tumores en varios sitios, aparecen los sindromes de neoplacias endocrinas multiples(MENI )
- 120. Tumores de la hipofisis Hiperplasia paratiroidea Tumoraciones pancreaticas Se caracteriza por:
- 121. Las neoplasias endocrinas del páncreas más comunes son los insulinomasSe distribuyen de manera uniforme en la totalidad de la cabeza, el cuerpo y la cola del páncreas. Los que se hubican cerca del conducto pancreatico principal y los tumores grande (mayor de 2 cm) exijen una pancreateptomia distal o pancreatoduodenectomia.90% de los insulinomas son benignos, solitarios.10% es maligno y se acompaña del síndrome MEN1.
- 122. Con frecuencia los individuos presentan un episodio de síncope profundo y crisis similares menos graves en un pasado reciente. Palpitaciones, temblores, diaforesis, confusión u obnubilación, convulsiones y cambio de la personalidad del paciente. Tríada de Whipple: Hipoglucemia en ayuno sintomática Concentración sérica comprobada de glucosa <50 mg/100 ml Alivio de los síntomas con la administración de glucosa
- 123. Los estudios de laboratorio revelan hipoglucemia La concentración sérica de insulina se eleva Las concentracion es de péptido C también deben estar elevadas
- 124. Puede identificarse con un ayuno vigilado; se toman muestras sanguíneas cada 4 a 6 h para medir la glucosa e insulina hasta que el paciente presente síntomas. Los insulinomas se localizan mediante estudios de CT y ecografía endoscópica. Ecografía endoscópica permite reconocer más de 90% de los insulinomas. Pocas veces se requiere angiografía visceral con muestreo venoso para situar con precisión el tumor.
- 129. 2do tumor mas frecuente de las células de los islotes , tumor endocrino que secreta gastrina con hipersecreción de acido y ulceracion peptica. Todas las ulceras son solitarias, múltiples ulceras con localización atípica que no responden a los antiacidos deben sucitar la sospecha de ZES
- 130. Localización: 70-90% de los pacientes se encuentra el gastrinoma primario en el triangulo de Passaro, una area delimitada en un triangulo cuyos puntos se localizan en la union del conducto cistico con el coledoco, la 2da y 3ra porcion del duodeno y el cuello y el cuerpo del pancreas. Gastrinomas pueden encontrarse casi en cualquier parte . 20% de los enfermos con gastrina sufren diarrea cuando se diagnostica.
- 131. Los factores causantes habituales de la hipergastrinemia incluyen: .
- 132. 1. En la mayoria de los individuos la concentracion es (>1000pg/ml patognomónico). 2. Los valores de gastrina pueden estar elevados en otros padecimientos aparte del ZES. 3. Prueba de estimulación con secretina. El diagnostico de ZES se establece al cuantificar las concentraciones sericas de gastrina.
- 133. En los individuos con una enfermedad inoperable se aplica quimioterapia con estreptozocina, doxorubicina y 5 fluoracilo. Gammagrafía de RS con inyección de ocreotido radiomarcado. (90% presentan receptores de somatostatina) El estudio de elección es la centellografia del SSTR combinado con TC, Ecografía endoscópica, RM, Angiografía selectica, endoscopia directa, Gammagrafía de RS e Inyección intraarterial de secretina.
- 134. Tumor que secreta polipectido intestinal vasoactivo • El Sd. De una neoplacia pancreatica que secreta peptido intestinales vasoactivos (VIP) • El Sd. Clinico habital relacionado con esta malformacion endocrina pancreatica consite en diarrea intermitente grave que conduce a deshidratacion y debilidad por perdida de liquidos y electrolitos. • Se pierde por las heces grandes cantidades de potacio.
- 135. Tumor que secreta polipectido intestinal vasoactivo • El Sd. Del tumor que secreta peptido intestinal vasoactivo (VIPoma) se denomina WDHA por presencia de diarrea acuosa, hipopotasiemiay aclorhidria. • Es necesario medir las concentraciones sericas de VIP en multiples ocaciones. • Un estudio de CT permite localizar casi todos los VIP pero el metodo de imagen mas sencible es EUS. • Los VIPomas se localizan mas a menudo en el pancreas distal y casi todos se diseminan fuera de el.
- 136. El eritema migratorio necrolitico tipico se manifiesta por migracion ciclica de lesiones con margenes que se desiminan y centros de cicatrizacion en la parte inferior del abdomen, perineo area peribucal y pies. La diabetes acompañada de una dermatitis debe surgir la sospecha de un glucagonoma. La diabetes es leve. Dx: se confirma tras medir las concentracines de glucacon que son mayores de (500 pg/ml). Los glucagomas se encuentran con mayor frecuencia en el cuerpo y la cola del pancreas y tienen a ser tumores mas grandes con metastasis.
- 137. Inhibe la secrecion pancreatica y biliares, por ellos los individuos presentan calculos biliares por estasis de bilis, diabetes por inhibicion de la secrecion de insulina y esteatorrea por secrecion pancreatica exocrina y biliar. Casi todos los somastotatinomas se origian en el pancreas proximal o en el surco pancreaticoduodenal y los sitios mas comunes son: 60% son el area de la ampolla y periampollar. La presentacion mas frecuente incluye dolor del abdomen 25%, Ictericia25% y colelitiacis 19%. Este tipo raro de tumor endocrino pancreatico se diagnostica al confirmar concentraciones sericas elevadas de somastostatina que suelen ser mayo de 10ng/ml. Aunque todos los casos incluyen una enfermedad metastasica se justifica intentar la escisionompleta del tumor y una colecistecomia.
- 138. Somatostatinoma
- 139. Tumores de celulas de los islotes no funcionales Despues de los insulinomas el tumor de celulas mas comun es la neoplasia de celulas de los islotes no funcionales. Es asintomático hasta que su tamaño y localizacion produce síntomas, es un trastorno maligno cuando se diagnostica por primera vez. En algunas neoplasias pancreáticas endocrinas no funcionales es positiva la tinción para polipéptido pancreático (PP) y los valores elevados son un marcador de la lesión. Los tumores son grandes y mestastasicos cuando se diagnostican, se detectan de forma casual en un estudio de TC o un sonograma. Los tumores crecen lento y la supervivencia es de 5 años
- 140. Tumores de celulas de los islotes no funcionales
- 142. Neoplasias del pancreas exocrino El Ca. Pancreatico tiene el peor pronostico de todos los tumores malignos con una tasa de supervivencia de 5% a cinco años. Pese a su frecuencia es muy difícil tratar esta enfermedad y se desconoce su origen exacto. El Ca. Pancreático es mas frecuente en ancianos la mayoría de los pacientes tienen mas de 60 años. Este tumor es mas frecuente en personas de raza negra y en varones, el riesgo es 2 o 3 veces mayor si uno de los padres o hermanos tuvo la enfermedad.
- 143. Neoplasias del pancreas exocrino Otro factor de riesgo vinculado con el Ca. Pancreático es el tabaquismo, este incrementa el riesgo al doble por los carcinógenos del humo del cigarrillo. Se asume que las dietas altas en grasa y bajas en fibra, verduras y frutas propician un riesgo mayor de Ca. Pancreático. La diabetes se vincula con esta enfermedad, existe intolerancia a la glucosa en un 80% de los Px. Con Ca. Pancreático. En la carcinogénesis pancreatica incluye multiples
- 144. Neoplasias del páncreas exocrino El gen que mutan mas a menudo en el Ca. Pancreatico es el oncogen K-ras y cerca del 90% de los tumores tienen una mutacion. Es´posible detectar mutacion K-ras en el ADN de sueros, heces jugos pancreatico y aspirado de tejido de pacientes con cancer de pancreas. En el Ca. Pancreático se encuentra delación o mutación, o ambas de multiples genes supresores del tumor entre ellos p53,p16 y DPC4y en una minoria BRCA2. 10% de los canceres aparecen por predisposición genética hereditaria.
- 145. La ampolla es la unión de los conductos pancreáticos dentro del duodeno. El cáncer peri ampollar incluye tumores que nacen en la parte distal del colédoco, la mucosa duodenal o el páncreas adyacente inmediato a la ampolla y e puede ser rebasada por canceres que surgen en estas áreas lo que hace imposible determinar su sitio de origen verdadero. Cáncer ampollar es mas especifico y se reserva para tumores que surgen en la ampolla, por su localizacion se detectan pronto por la aparicion de ictericia y tiene un pronostico mas favorable.
- 146. La ampolla de vater esta recubierta por una capa epitelial que cambia del epitelio de los conductos pancreaticos y biliar al epitelio mucoso duodenal. Los adenocarcinomas ampollares tienen morfologia histologica intestinal y pancreatobiliar, la primera tiene mejor pronostico.
- 147. Neoplasias quísticas del páncreas La mayoría de estas lesiones es benigna de crecimiento lento. Sin embargo algunas de estas neoplasias sufren transformación maligna lenta. Las características radiológicas, incluido el tamaño de la lesión y su ritmo de crecimiento, la densidad de la lesión, características de la pared como nódulos, trabucaciones o calcificaciones y la relación entre la lesión y el conducto pancreático ayudan a clasificar esta lesión. Los quistes que contienen liquido espeso con mucina, antígeno carcinogenoembrionario elevado o células atípica deben tratarse como potencialmente malignos.
- 148. Es la lesion quistica mas frecuente. No tiene recubrimiento epitelial y es una complicacion no neoplasica de la pancreatitis cronica. Revela un contenido alto de amilasa. El peligro es confundirlo con una neoplacia quistica pancreatica y drenan en lugar de extirpar el tumor. Se hace biopsia de la pared de la lesion.
- 150. son tumores considerados benignos sin potencial maligno. Los cistadenomas serosos son poco frecuentes menor del 1%, el ritmo promedio de crecimiento es de 0.45 cm por año. Cerca del 50% son asintomáticos y representan un hallazgo incidencial. La mayoría de los pacientes presentan dolor abdominal superior, pérdida moderada de peso. La resección quirúrgica está indicada en Px cistomaticos con cistadenoma seroso .
- 151. Estos quistes a menudo se encuentran en mujeres ancianas, afecta todas las regiones del páncreas, la mitad se forma en la cabeza y la mitad en el cuello, cuerpo o cola del páncreas. Tiene apariencia esponjosa y es frecuente hayar multiples quistes pequeños. Las caracteristicas tipicas es masa quistica bien circunscrita, pequeñas tabicaciones, liquido con densidad cercana a la del aguan y a veces una cicatriz central con calcificacion.
- 153. Los MCN abarca un aspecto que va desde las benignas con potencial de malignidad hasta el carcinoma con comportamiento muy agresivo. Las MCN son frecuentes en las mujeres perimenopausicas, cerca de 2/3 de las lesiones se localizan en el cuerpo o cola del páncreas. Cuando existen sintomas suelen ser inespecificos incluyen molestias, dolor abdominal superior, saciedad temprana y adelgazamiento.
- 154. Los quistes tienen paredes gruesas que no se comunican con el conducto pancreatico principal,pueden haber nodulos y calcificaciones dentro del quiste, estan recubietos por epitelio cilindrico que llena el quiste con musina viscosa. Los niveles altos de CEA en el liquido mayor de 200ng/ml sugieren transformacion maligna. La transformacion maligna es mas frecuente en los tumores grandes y en pacientes de mayor edad, se trata de una acumulacion gradual de mutaciones K-ras, p53. La mayoria se localiza en el cuerpo y cola del páncreas, la pancreatectomia distal es el tratamiento mas frecuente.
- 156. Se localizan con mayor frecuencia en la cabeza del páncreas y surgen dentro de sus conductos. Puede dañar los conductos principales (variedad del conducto principal) o menores (variedad de los conductos ramificados) o ambos. Se presentan con pancreatitis cuando el moco secretado por el tumor obstruye de forma pasajera el orificio del conducto pancreático.
- 157. Predomino en varones, por lo general los pacientes estan en la 7ma u 8va decada de la vida y presentan con dolor abdominal o pancreatitis recurrenten. Algunos pacientes tienen esteatorrea, diabetes y adelgazamiento por insuficiencia pancreática. Algunas IPMN afecta sobre todo el conducto pancreático principal y otras afectan los conductos colaterales. Es util optener imagenes preoperatorias minuciosas q incluyen EUS,MRCP O ERCP y a veces ductoscopia pancreatica. En caso de IPMN con carcinoma invasivo la supervivencia a los 5 y 10 años es de 60%.
- 158. HISTORIA CLÍNICA Datos generales Nombre: Natividad Cantarero del Cid. Sexo: Masculino. Edad: 44 años. Procedencia: Masaguara, La Esperanza, Intibucá. Estado Civil: Unión Libre. Escolaridad: Primaria incompleta.
- 159. Motivo de Consulta: Dolor en l barriga. Síntoma principal: Dolor Abdominal. HEA Paciente masculino refiere dolor en epigastrio, de 11 días de evolución, que comenzó después de desayunar, incapacitante, con un nivel de intensidad 10/10, de carácter penetrante, con irradiación al cuadrante superior derecho, que se atenua al acostarse en posición fetal hacia el lado izquierdo, y se exacerbaba con comidas grasosas. Concomitantemente presentó nauseas, y vómito de color amarillento, de sabor amargo, que atenuaba por unos minutos el dolor, también refiere disnea que inicia con las exacerbaciones y desaparecía al atenuarse el dolor.
- 160. Antecedentes personales Patológicos Ha sido hospitalizado en 4 ocasiones anteriormente, en un lapso de 6 años, por la misma sintomatología actual, en las que fue tratado de manera satisfactoria y sin complicaciones. Antecedentes personales no patológicos Nacimiento: Sin asistencia a la hora de parto. Hábitos: Alcoholismo y tabaquismo durante 22 años, los cuales abandonó hace 2 años.
- 161. EXAMEN FÍSICO Apariencia General: Px masculino que cursa la 5ta década de la vida, vestido con ropa intrahospitalaria, edad aparente concuerda con edad real, buena higiene personal, biotipo asténico, orientado en tiempo, espacio y persona, Colaborador. Signos Vitales: Normales. ROAS Abdomen: -Inspección: abdomen globoso, con grapas sobre una incisión que va de el epigastrio hasta el mesogastrio. -Auscultación: Ruidos intestinales aumentados en fosa íliaca derecha e izquierda, y en hipogastrio.
