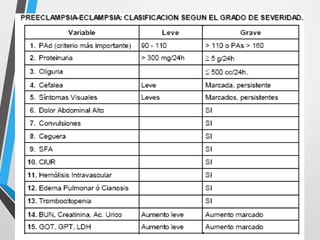
1) Los estados hipertensivos del embarazo, como la preeclampsia, constituyen un problema grave de salud pública que es la principal causa de morbilidad y mortalidad materna.
2) La etiología de la preeclampsia es desconocida pero se cree que involucra una disfunción endotelial y factores como la placentación defectuosa, alteraciones inmunológicas y factores de riesgo maternos como la edad, obesidad y enfermedades previas.
3) La preeclampsia se manifiesta