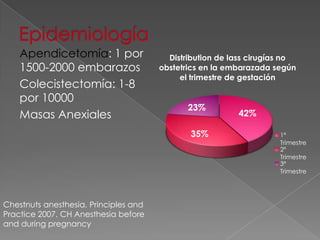
Este documento presenta el caso de una paciente femenina de 22 años embarazada de 26 semanas diagnosticada con apendicitis aguda. Se realizó una apendicetomía bajo bloqueo epidural con éxito. La paciente presentó hipotensión transitoria y nauseas durante el procedimiento quirúrgico.