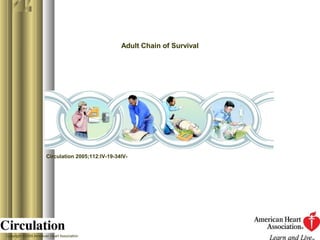
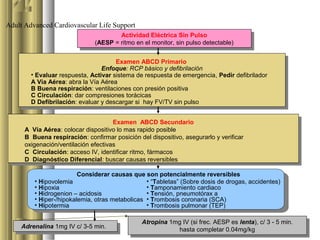
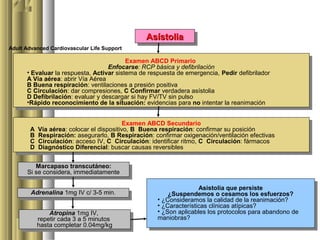
Este documento describe los procedimientos de reanimación cardiopulmonar (RCP). La RCP incluye maniobras para restaurar la respiración y circulación espontáneas con el fin de prevenir la muerte cerebral. La RCP debe iniciarse de inmediato ante una parada cardiorrespiratoria y consiste en compresiones torácicas, ventilaciones y desfibrilación si es necesario. El pronóstico depende de iniciar la RCP lo antes posible.