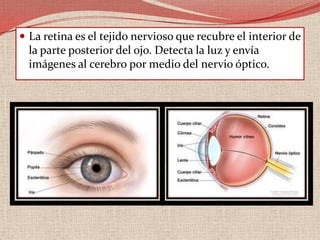
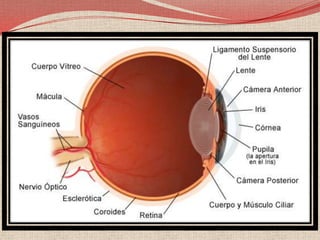
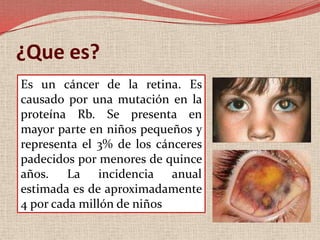
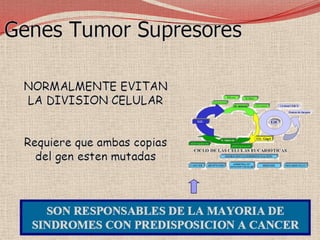
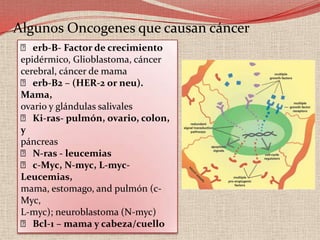
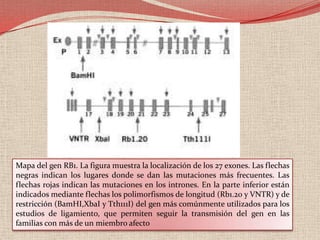
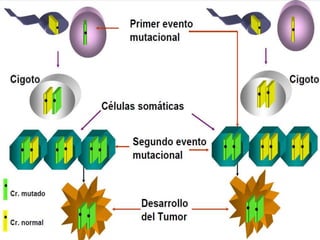
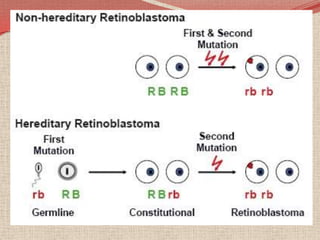
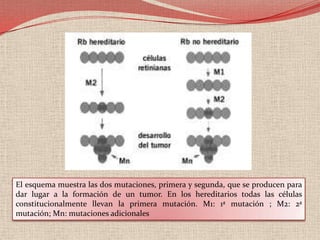
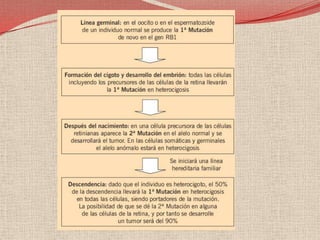
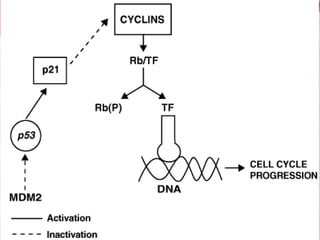
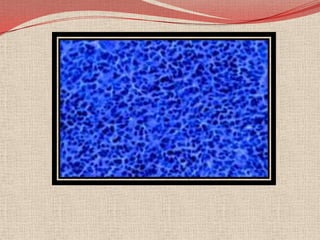
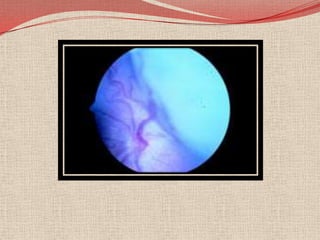
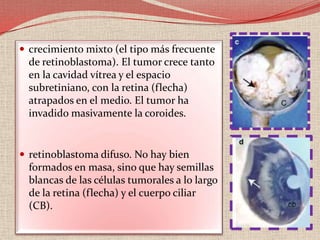
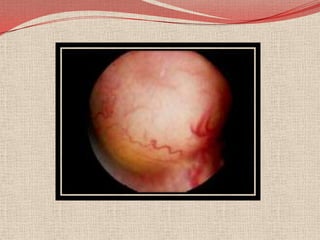
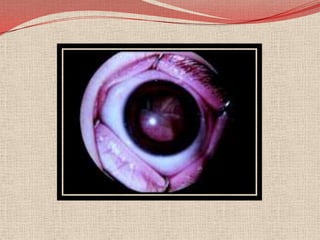
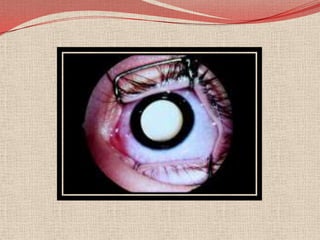
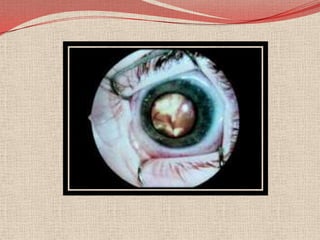
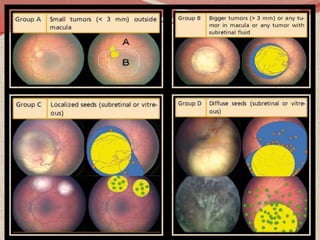
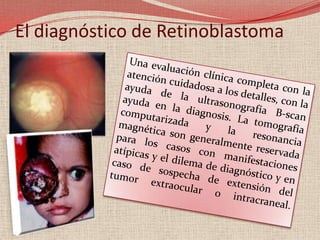
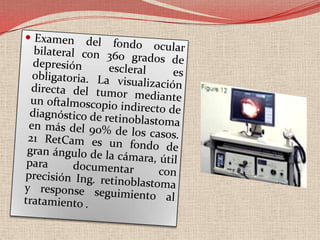
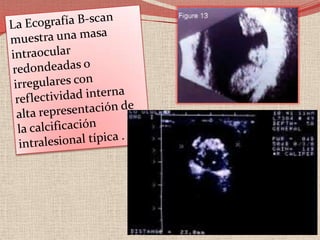
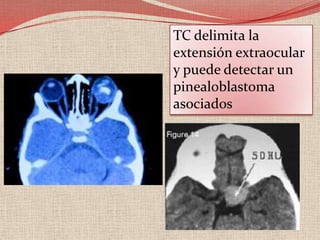
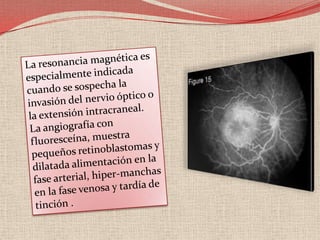
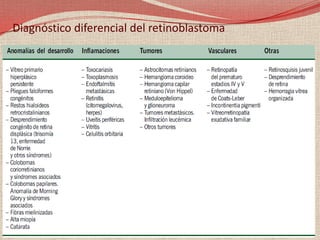
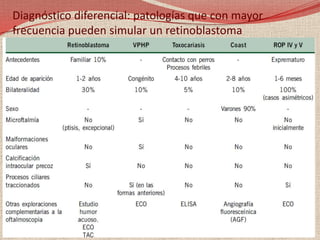
El retinoblastoma es un tipo de cáncer de la retina que principalmente afecta a niños pequeños y se asocia a mutaciones en el gen RB1. La detección temprana y los avances terapéuticos han mejorado la tasa de supervivencia al 91%, aunque la forma bilateral es más común en un porcentaje significativo de los casos. Los métodos de diagnóstico y tratamiento continúan evolucionando, buscando mejorar la calidad de vida y las perspectivas futuras de los pacientes.