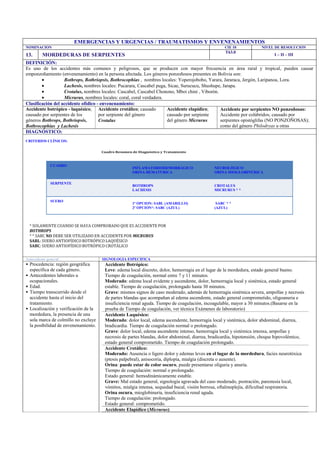
Las mordeduras de serpientes son accidentes comunes y peligrosos que ocurren con mayor frecuencia en áreas rurales y tropicales. El documento describe los diferentes tipos de accidentes ofídicos (botrópico, laquésico, crotálico, elapídico), sus signos y síntomas, y el tratamiento con sueros antiofídicos. El tratamiento incluye la administración de suero antiofídico específico por vía intravenosa dependiendo de la gravedad del caso, control de signos vitales y diuresis, y observación