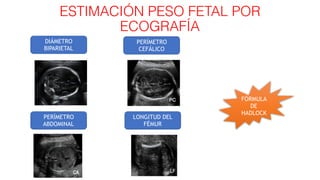
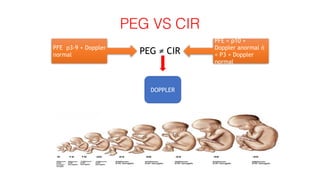
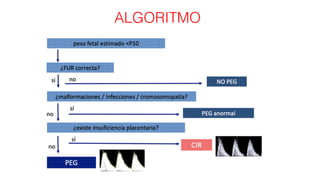
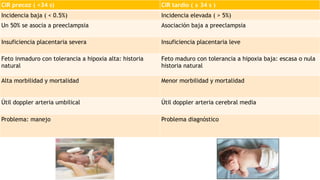
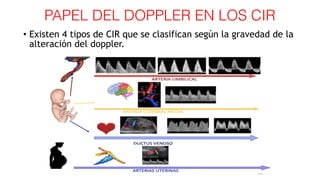
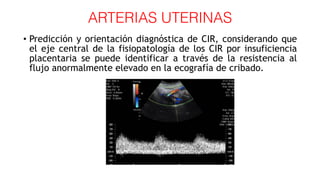
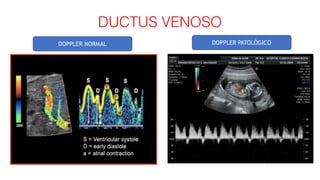
El documento aborda el crecimiento intrauterino retardado (CIR), diferenciando entre CIR y peso estimado fetal (PEG) y su clasificación a través del uso del Doppler. Se establecen criterios de diagnóstico y seguimiento clínico para diversas etapas del CIR, así como recomendaciones para la finalización de la gestación según el estado del feto y la presencia de complicaciones como la preeclampsia. Además, se incluye una revisión de las herramientas diagnósticas, como las arterias umbilical y cerebral media, para evaluar la gravedad del CIR.