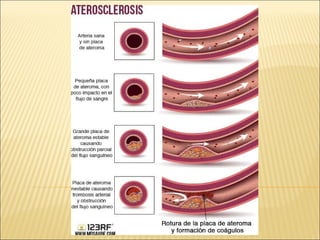
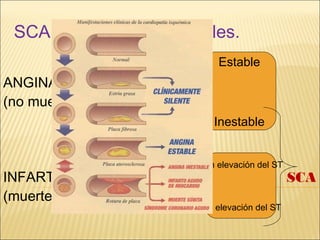
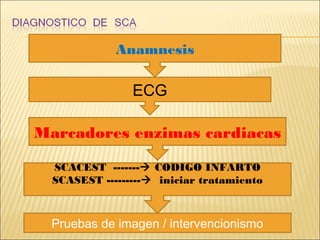
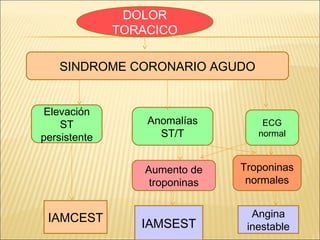
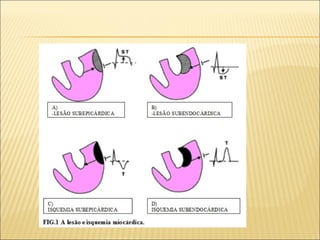
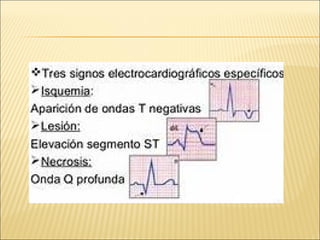
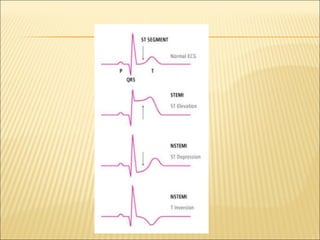
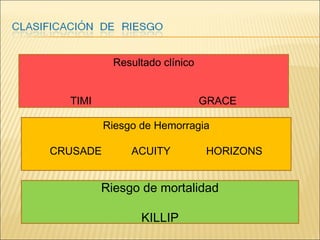
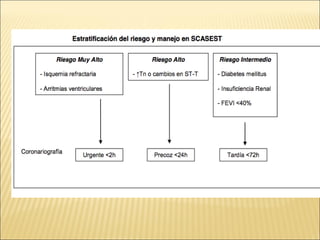
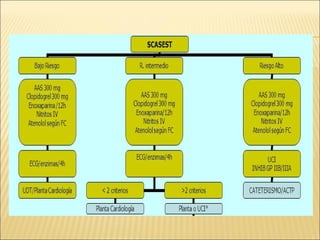
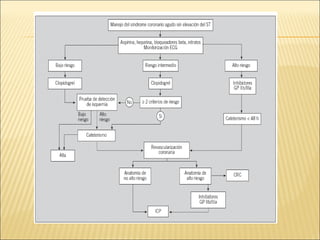
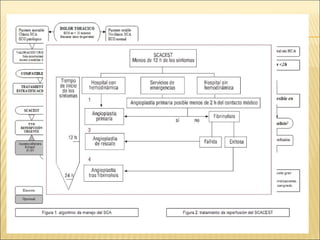
El síndrome coronario agudo (SCA) se caracteriza por la rápida obstrucción de la circulación coronaria, resultando en isquemia y posible muerte celular. Existen distintos tipos, como angina inestable y infarto con o sin elevación del segmento ST, los cuales tienen definiciones y características específicas que guían el diagnóstico y tratamiento. La evaluación inicial incluye la historia clínica, examen físico, y electrocardiograma, seguido de un manejo que puede incluir fármacos y procedimientos invasivos para restaurar el flujo coronario y prevenir complicaciones.