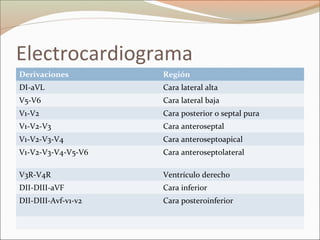
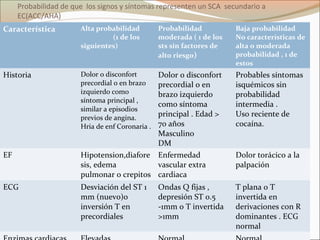
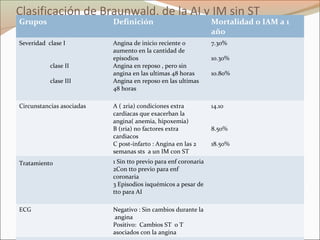
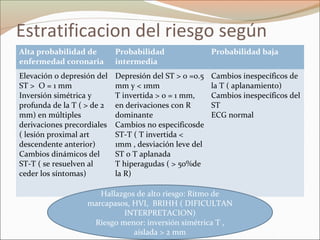
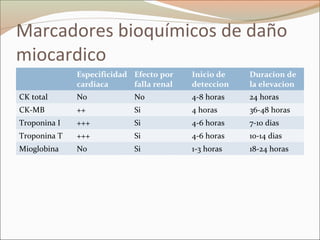
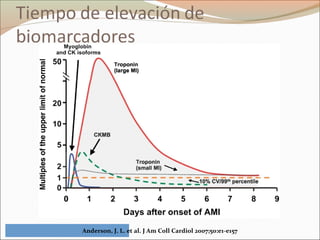
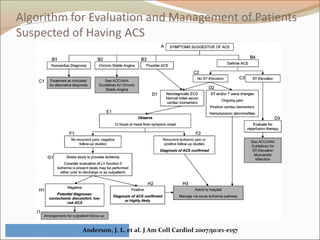
Este documento describe el síndrome coronario agudo sin elevación del segmento ST. Explica la fisiopatología, cuadro clínico, clasificaciones, factores de riesgo y tratamiento. Se detalla el uso de marcadores bioquímicos, estrategias de estratificación de riesgo, terapia antiisquémica y antiplaquetaria para el manejo de estos pacientes.