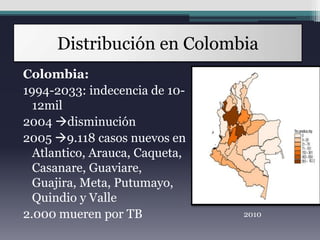
Este documento presenta información sobre la tuberculosis, incluyendo su definición, etiología, microbiología, epidemiología, patogénesis, presentación clínica, diagnóstico y tratamiento. La tuberculosis es una enfermedad infecciosa causada principalmente por Mycobacterium tuberculosis que afecta principalmente los pulmones.