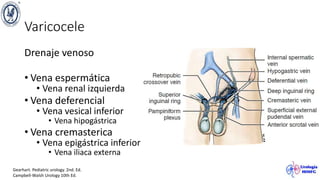
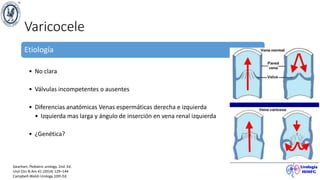
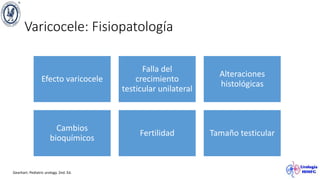
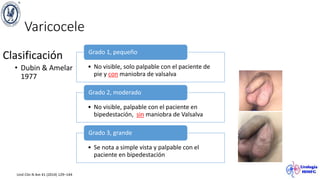
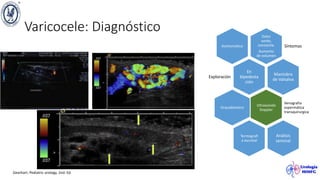
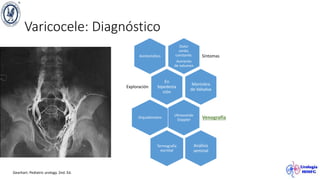
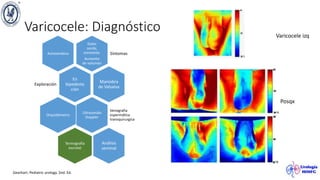
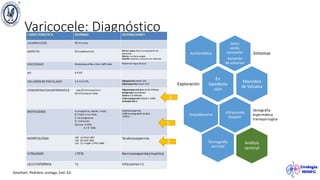
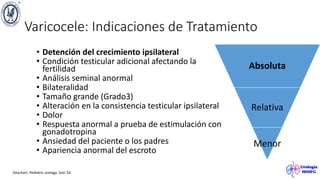
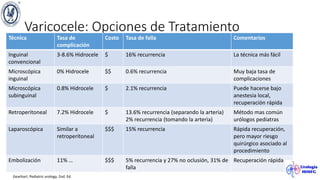
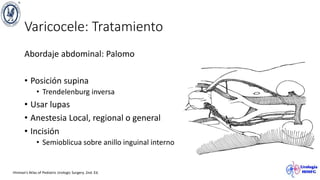
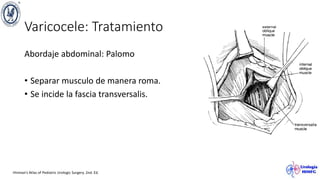
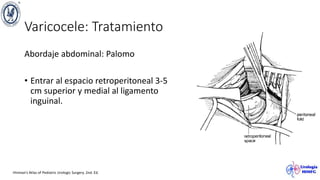
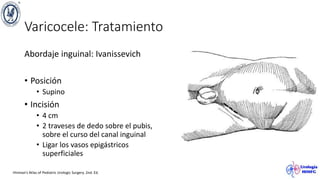
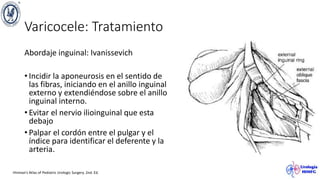
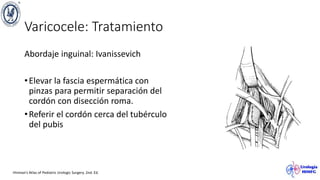
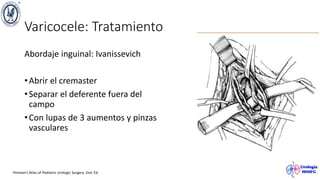
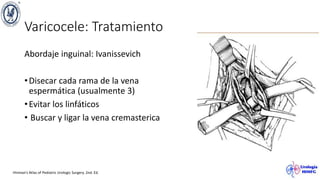
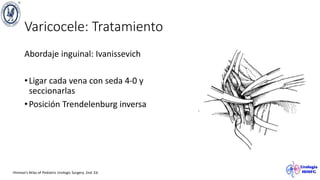
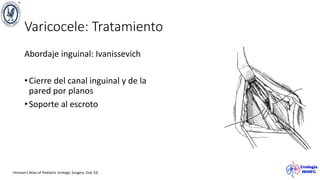
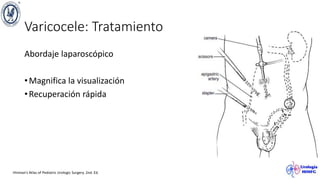
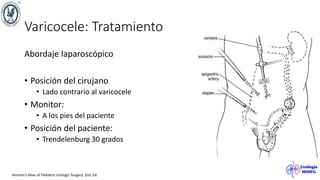
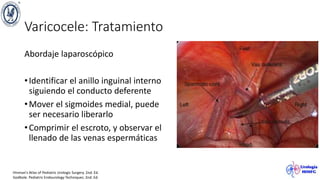
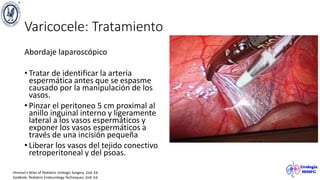
El documento describe el varicocele, incluyendo su definición, etiología, epidemiología, diagnóstico y opciones de tratamiento. El varicocele es la dilatación o tortuosidad de las venas del plexo pampiniforme, y ocurre más comúnmente en adolescentes. Puede causar falla en el crecimiento testicular y alteraciones histológicas. El diagnóstico incluye exploración física y ultrasonido Doppler. Las opciones de tratamiento son quirúrgico o no quirúrgico, siendo la cirugía más efectiva