(2024-01-09). OFTALMOLOGÍA BÁSICA EN ATENCIÓN PRIMARIA (DOC)
- 1. OFTALMOLOGIA BÁSICA EN ATENCIÓN PRIMARIA Esther Cobo Fernández Teresa Mahave Carcelen MIR 1º año MFyC Fecha: 09 de Enero de 2024
- 2. 2 INDICE 1. Recuerdo anatómico...............................................................................................3 2. Anamnesis..............................................................................................................5 3. Diagnóstico diferencial del ojo rojo .........................................................................6 3.1 QUERATITIS ...................................................................................................6 3.2 UVEITIS..........................................................................................................8 3.3 ESCLERITIS Y EPIESCLERITIS ..........................................................................11 3.4 GLAUCOMA AGUDO.....................................................................................13 3.5 CONJUNTIVITIS ............................................................................................14 4. Patología de los anejos.........................................................................................16 4.1 ORZUELO.....................................................................................................16 4.2 CHALAZION..................................................................................................16 4.3 BLEFARITIS...................................................................................................17 4.4 ECTROPION Y ENTROPION............................................................................18 4.5 DACRIOCISTITIS............................................................................................19 4.6 CELULITIS ORBITARIA...................................................................................20 4.7 OTRA PATOLOGIA ORBITARIA ......................................................................21 5. Cuando derivar al oftalmólogo..............................................................................23 6. Conclusiones.........................................................................................................26 7. Bibliografia ..........................................................................................................27
- 3. 3 1. RECUERDO ANATÓMICO El ojo se encuentra dentro de una cuenca óseo protectora conocida como la órbita. La órbita tiene seis músculos extraoculares que se adhieren al ojo. Estos músculos mueven el ojo hacia arriba, hacia abajo, de lado a lado, y también lo hacen rotar.Los músculos extraoculares están conectados a la parte blanca del ojo conocida como la esclera. Es una capa de tejido fuerte que cubre casi toda la superficie del globo ocular. La superficie del ojo y la superficie interna de los párpados están cubiertas de una membrana transparente conocida como la conjuntiva. Las lágrimas lubrican el ojo y están formadas por tres capas. Estas tres capas juntas se denominan película lagrimal. La capa mucosa está formada por la conjuntiva. La parte acuosa de las lágrimas está formada por la glándula lagrimal. La glándula lagrimal del ojo se encuentra debajo del borde exterior de la ceja (lejos de la nariz) en la órbita. La glándula de Meibomio produce el aceite que se convierte en otra parte de la película lagrimal. Las lágrimas drenan el ojo a través del conducto lagrimal.
- 4. 4 La luz se enfoca en rojo a través de la porción abovedada al frente del ojo, conocida como la córnea. Detrás de la córnea hay un espacio lleno de líquido conocido como la cámara anterior. El líquido se llama humor acuoso. El ojo produce constantemente humor acuoso. Para mantener una presión ocular constante, el humor acuoso se drena también del ojo en un área conocida como ángulo de drenaje. Detrás de la cámara anterior se encuentra el iris (la parte coloreada del ojo) y el agujero negro en el centro del iris que se conoce como la pupila. Los músculos del iris dilatan (expanden) o contraen (estrechan) la pupila para controlar la cantidad de luz que llega a la parte posterior del ojo. Justo detrás de la pupila está el cristalino. El cristalino enfoca la luz hacia la parte posterior del ojo. El cristalino cambia de forma para ayudar al ojo a enfocar los objetos que están cerca. Unas pequeñas fibras llamadas zónulas adheridas a la cápsula que sostiene el cristalino, lo mantienen suspendido de la pared ocular. El cristalino está rodeado por la cápsula del cristalino, que se deja en su lugar cuando se extrae el cristalino durante la cirugía de cataratas. Algunos tipos de lentes intraoculares de reemplazo van dentro de la cápsula, donde estaba el lente natural. Al ayudar a enfocar la luz que entra en el ojo, tanto la córnea como el lente juegan un papel importante en darnos una visión clara. De hecho, el 70% del poder de enfoque del ojo proviene de la córnea, y el 30% del lente. Entre el cristalino y la parte posterior del ojo se encuentra la cavidad vítrea. Esta cavidad contiene una sustancia gelatinosa conocida como humor vítreo. La luz enfocada hacia el interior del ojo por la córnea y el cristalino pasa a través del vítreo hacia la superficie de la retina — el tejido sensible a la luz que se encuentra en la parte posterior del ojo. Un área minúscula pero muy especializada de la retina, conocida como la mácula, es la responsable de darnos una visión central detallada. La otra parte de la retina, la retina periférica, nos da la visión periférica (o visión lateral). La retina tiene células especiales llamadas fotorreceptores. Estas células cambian de luz en energía que se trasmite al cerebro. Hay dos tipos de fotorreceptores: los bastoncillos y los conos. Los bastoncillos perciben el negro y el blanco y permiten la visión nocturna. Los conos perciben los colores y permiten la visión central (visión detallada). La retina envía la luz en forma de impulsos eléctricos al cerebro a través del nervio óptico. El nervio óptico se compone de millones de fibras nerviosas que trasmiten estos impulsos a la corteza visual y a la parte del cerebro responsable de la visión.
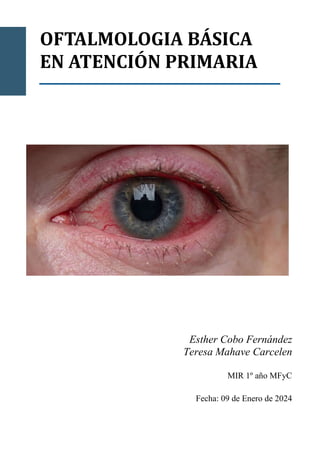
- 5. 5 2. ANAMNESIS El ojo rojo es el motivo de consulta oftalmológica más frecuente en atención primaria. La exploración básica del ojo, a pesar de requerir cierta practica y orden, es un ejercicio que consume poco tiempo y puede realizarse con material asequible para el médico de familia. El ojo rojo, como ya hemos dicho anteriormente, suele ser uno de los síntomas que con más frecuencia y más inespecífico acuden a la consulta de atención primaria. La mayoría de los casos son de causa banal, y susceptibles de tratamiento en la misma consulta de atención primaria, pero ante un paciente con hiperemia conjuntival, debemos de realizar las siguientes preguntas básicas: ¿Tiene dolor?, ¿presenta fotofobia?, ¿hay lagrimeo?, ¿ha notado algún descenso de la agudeza visual? Según la respuesta de estas preguntas nuestra orientación diagnostica variara hacia dos grandes bloques de patología ocular, con una clínica similar,pero con tratamientos totalmente diferentes y se intentara identificar aquellos casos potencialmente graves y que requerirán tratamiento por nivel superior de nivel asistencial. Además de estos síntomas, es conveniente hacer también otras preguntas que nos ayudaran a realizar un diagnóstico más certero y definitivo, como, por ejemplo, si padece de alguna enfermedad sistémica, si utiliza lentes de contacto, si ha recibido algún traumatismo, si utiliza algún tipo de medicación oftalmológica… A continuación, se presenta un esquema con el diagnostico diferencial del ojo rojo:
- 6. 6 3. DIAGNÓSTICO DIFERENCIAL DEL OJO ROJO 3.1 QUERATITIS La queratitis es la inflamación de la córnea, el tejido transparente con forma de cúpula en la parte delantera del ojo, que recubre la pupila y el iris. La queratitis puede relacionarse o no con una infección. Si afecta solamente a su parte externa (epitelio), que es lo más frecuente, se llama queratitis superficial, y suele curarse sin secuelas, mientras que si afecta a las capas más profundas se trata de una queratitis ulcerativa, menos habitual y por lo general más grave que la anterior. 3.1.1 Queratitis superficial Las causas más frecuentes de la queratitis superficial son: - Sequedad ocular - Exposición ultravioleta - Abuso de medicación (uso crónico de colirios) - Secundario a alergias o lentes de contacto - Triquiasis - Traumatismos CLINICA La clínica será principalmente sensación de cuerpo extraño, enrojecimiento de los ojos, dolor,fotofobia…, y puede haber o no disminución de la agudeza visual. Para el diagnóstico de la queratitis se usará fluoresceína, que es un contraste que tiñe la córnea si hay algún daño y un microscopio llamado lámpara de hendidura para examinar la córnea. TRATAMIENTO El tratamiento consiste en el uso de colirios antibióticos, antimicóticos o antivirales. También sería recomendable suspender el uso de lentes de contacto y hacer uso de lágrimas artificiales para lubricar el ojo. 3.1.2 Queratitis profunda Este tipo de queratitis implica un daño más allá de la parte más externa de la córnea, pudiendo afectar a capas profundas del ojo con importantes consecuencias para la visión. Las principales
- 7. 7 causas pueden ser o infecciosas o no infecciosas. Las queratitis de origen infeccioso deben ser tratadas urgentemente porque, en otro caso, pueden provocar úlceras y efectos secundarios graves. - Queratitis por infección bacteriana. Las bacterias responsables suelen ser el Staphylococcusaureus y la Pseudomonas aeruginosa. - Queratitis por infección fúngica (hongos). En este caso es un hongo el que infecta la córnea. El más frecuente es el de la familia Fusarium. - Queratitis por infección por amebas. La más frecuente es la Acanthamoeba y el contagio suele producirse en piscinas o aguas no suficientemente purificadas. - Queratitis por infección vírica. Suelen ser producidas por un herpes, generalmente el VHS (queratitis herpética). Puede producir úlceras dendríticas Por otro lado, las de origen no infeccioso pueden ser producidas por irritación, tóxicos, traumatismos, autoinmune… CLINICA La clínica puede ser muy variada, pero generalmente siempre hay uno de estos síntomas: - Ojo rojo doloroso con estructura ciliar o patrón mixto. - Infiltrado o absceso típico de las queratitis bacterianas - Reacción inflamatoria en la cámara anterior con presencia de hipropion, producida por una reacción aguda que provoca la migración de productos inflamatorios como fibrina y leucocitos. - Inflamación de párpados y conjuntiva - Reducción de la agudeza visual
- 8. 8 TRATAMIENTO Como ya hemos comentado anteriormente, todas las queratitis profundas de origen infeccioso son una urgencia oftalmológica, que requerirán tratamiento específico tópico y en muchas ocasiones sistémico. No esta recomendado el uso de corticoides ni AINES para el tratamiento de esta patología ocular. Sin embargo, las queratitis no infecciosas por lo general requerirán únicamente tratamiento sintomático. 3.2 UVEITIS El término uveítis hace referencia a un conjunto de problemas inflamatorios que afectana la capa media del ojo, que se conoce como úvea. La parte anterior de la úvea se denomina iris. Funciona como el diafragma de una cámara fotográfica, regulando la cantidad de luz que penetra en el ojo. Detrás del iris se encuentra el cuerpo ciliar, una franja circular de tejido que genera el humor acuoso y modifica la forma del cristalino, permitiendo el enfoque y así ver bien a varias distancias. Entre la capa más interna del ojo, la retina y la capa blanca exterior, la esclerótica, se encuentra la coroides, que consiste en una capa profusamente irrigada de vasos sanguíneos y células pigmentadas y que provee de oxígeno a la retina. Según la localización de la inflamación, existen diferentes tipos de uveítis:
- 9. 9 - Uveítis anterior o iritis. Es la forma más frecuente, y se da cuando la inflamación se origina en el iris o en el cuerpo ciliar. - Uveítis intermedia. Hace referencia a la inflamación que afecta principalmente al humor vítreo o sustancia gelatinosa que contiene el ojo. A veces también se la denomina vitritis o parsplanitis. - Uveítis posterior. Es la inflamación que afecta las capas posteriores del ojo, como la coroides (coroiditis) o la retina (retinitis). También puede afectar a los vasos sanguíneos de la retina. Este trastorno recibe el nombre de vasculitis. - Panuveítis es el término que describe la presencia de inflamación tanto en la parte anterior como en la posterior del ojo. Las causas de la uveítis son muy variadas: - 2/3 de los pacientes que presentan una uveítis no es posible detectar ninguna causa especifica, por lo que se consideran idiopáticas o “sin causa conocida”. - Autoinmune. El sistema inmune es un sistema de defensa del organismo frente a patógenos extraños, como las bacterias o los virus. Cuando el sistema inmunitario falla, no distingue lo «propio» de lo «extraño» y ataca nuestro propio cuerpo, en este caso el ojo. A menudo la inflamación se limita al ojo, pero puede estar asociada con otros trastornos médicos autoinmunes. Algunas personas tienen predisposición genética a desarrollar ciertas enfermedades autoinmunes, lo que a la vez se traduce en un mayor riesgo de desarrollo de uveítis. Dichas enfermedades incluyen la espondilitis anquilosante, la colitis ulcerosa, la enfermedad de Crohn o la psoriasis, entre muchas otras. - Infección: Menos frecuentemente la inflamación está asociada a una infección. Virus, bacterias, o parásitos pueden acceder al interior de la cavidad ocular y provocar una infección. Existen algunos virus como por ejemplo el herpes, que una vez resuelta la infección pueden persistir y en un momento determinado son capaces de reactivarse y producir un nuevo episodio inflamatorio. CLINICA Los síntomas dependerán principalmente del tipo de uveítis. No todos los signos y/o síntomas deben estar presentes a la vez.
- 10. 10 - Uveítis anterior. Suele presentar con enrojecimiento, hiperemia conjuntival ciliar o periquerática, dolor o sensibilidad a la luz e incluso visión borrosa. - Uveítis intermedia y posterior. Normalmente no presenta síntomas de dolor a no ser que se asocien con una uveítis anterior. En la mayoría de los casos se aprecia la presencia de “moscas volantes” (puntos negros, telarañas), sinequias (elemento más caracteristico de la uveítis, ver imagen) y pérdida o distorsión de la visión. Dichos síntomas pueden aparecer de manera repentina y durar solo unas semanas o pueden aparecer de forma gradual durante un periodo de varias semanas y durar incluso meses. La mayoría de los casos de uveítis anterior son agudos y se presentan de manera recurrente, alternándose con periodos de inactividad entre brotes DIAGNÓSTICO El diagnóstico es fundamentalmente clínico. Los signos característicos de una uveítis anterior se encuentran al explorar la cámara anterior del ojo con una lámpara de hendidura. No hacen falta pruebas de laboratorio si se trata de un episodio único. En el caso de episodios recidivantes, es conveniente solicitar pruebas que puedan guiar el diagnóstico etiológico como pruebas de laboratorio o el tipaje HLA. TRATAMIENTO
- 11. 11 En la mayoría de los casos será necesario derivar al oftalmólogo para que realice una exploración más completa y amplia que la que podemos realizar nosotros desde atención primaria. - Corticoides tópicos de buena penetración intraocular - Ciclopléjicos que se utilizan para el dolor y para deshacer las sinequias. - Corticoides subconjuntivales - Corticoides sistémicos que suelen estar indicados en muy pocas ocasiones - Inmunosupresores suelen ser raros, aunque se utilizan a veces en casos crónicos o recurrentes por alguna enfermedad de base. 3.3 ESCLERITIS Y EPIESCLERITIS 3.3.1 Epiescleritis La epiescleritis es la inflamación del tejido situado entre la esclerótica (la capa de fibra blanca dura que cubre el ojo) y la conjuntiva (la membrana que recubre el párpado y cubre la parte blanca del ojo). La epiescleritis es la “forma benigna” de la escleritis y suele producirse en adultos jóvenes y con mayor frecuencia en mujeres. Existen dos tipos de epiescleritis: - Epiescleritis simple - Epiescleritis nodular: perdura más En general, la inflamación afecta solo a una pequeña porción del globo ocular y produce un área enrojecida y abultada, en ocasiones ligeramente amarillenta
- 12. 12 TRATAMIENTO Para tratar una crisis, pueden utilizarse colirios con corticoesteroides o fármacos antiinflamatorios no esteroideos por vía oral, para lograr que los síntomas desaparezcan con más rapidez. 3.3.2 Escleritis La escleritis es una inflamación grave y destructiva que puede afectar la visión y compromete la episclera profunda y la esclerótica. Frecuentemente esta enfermedad se relaciona con enfermedades autoinmunes, como son la artritis reumatoide o el lupus eritematoso sistémico. La escleritis ocurre con mayor frecuencia en personas con edades comprendidas entre los 30 y los 60 años y es poco frecuente en los niños. CLINICA Los síntomas de escleritis incluyen: - Visión borrosa - Sensibilidad y dolor ocular muy intensos - Parches rojos-violáceos en la parte normalmente blanca del ojo - Sensibilidad a la luz muy dolorosa - Lagrimeo DIAGNÓSTICO El diagnóstico de la escleritis se basa en la evaluación clínica y en el examen con lámpara de hendidura, que por lo general revela un tono violáceo en las escleróticas que se origina en la conjuntiva profunda. Se requieren frotis o rara vez biopsias para confirmar la escleritis infecciosa
- 13. 13 TRATAMIENTO - Gotas oftálmicas con corticosteroides para ayudar a reducir la inflamación - Pastillas de corticosteroides - Fármacos antiinflamatorios no esteroides (AINE) - Ciertos fármacos contra el cáncer (inmunodepresores) para ayudar a disminuir la inflamación en casos graves 3.4 GLAUCOMA AGUDO El glaucoma de ángulo abierto primario se caracteriza por un bloqueo gradual del drenaje del humor acuoso. Por lo general, progresa lentamente y puede no presentar síntomas hasta que ya haya ocurrido daño significativo en el nervio óptico. La clínica suele ser disminución del campo visual, sobre todo periférico. Por otro lado, el glaucoma de ángulo cerrado se produce cuando el iris se acerca demasiado al ángulo de drenaje, bloqueando completamente el flujo del humor acuoso. Suele ser ojo con condiciones anatómicas predisponentes, tras situaciones de midriasis (fármacos, oscuridad). Este último se trata de una urgencia oftalmológica y precisa derivación urgente. Por ello es importante diagnosticarlo cuanto antes EXPLORACIÓN OFTMOLOGICA GLAUCOMA AGUDO: - Inyección mixta o ciliar - Midriasis media arrefléxica, - Cámara anterior estrecha (iluminación lateral del ojo con linterna) - P.I.O. muy elevada con ojo duro a la palpación. CLINICA GLAUCOMA AGUDO: - Dolor ocular irradiado a cabeza - Visión borrosa, halos coloreados alrededor de luces, fotofobia - Clínica vegetativa
- 14. 14 - Blefarospasmo, lagrimeo. TRATAMIENTO Y MANEJO GLAUCOMA AGUDO: Es imprescindible avisar al oftalmólogo de guardia, pero si tenemos el diagnóstico de certeza es preciso comenzar cuanto antes el tratamiento. 1. Hipotensores oculares sistémicos: o Manitol al 20% iv (250 cc a pasar en 1/2 h). o Acetazolamida (Edemox®) vo 250 mgr/ 8 h. 2. Diuréticos: furosemida via iv 40 mgr/ 8 h. (control de iones). 3. Corticoides via oftalmica: 1 gota/ 2 h. 4. Colirios mióticos: Pilocarpina 2% 5. Hipotensores oculares, como ß-bloqueantes: Timolol via oftalmica 0.5%® c/ 12h. 6. Si precisa, analgesia en escalada 3.5 CONJUNTIVITIS Probablemente se trate de la patología ocular aguda más frecuente en AP. Se trata de irritación e inflamación de la membrana que tapiza el interior de los párpados, la conjuntiva. Todas las conjuntivitis tienen parte de clínica común entre todas ellas: sensación de cuerpo extraño, evolución inferior a 3 semanas, secreciones más abundantes por las mañanas e inyección conjuntival 4.1.1 Conjuntivitis infecciosas CONJUNTIVITIS BACTERIANA Normalmente es producida por S.Aureus o S.epidermidis, aunque en niños también son frecuentes otros patógenos. La secreción ocular es de coloración verdosa y mucopurulenta, con formación de legañas. El tratamiento se realiza con medidas sintomáticas y colirios con antibiótico como la tobramicina, incluso con corticoides. Por la noche deberán aplicarse en formato pomada mejor que colirio. CONJUNTIVITIS VIRAL Aparece normalmente con un antecedente de infección respiratoria o tras contacto con otra persona con conjuntivitis viral. Los agentes causales suelen ser adenovirus o enterovirus entre otros. Comienzan de manera brusca normalmente de forma unilateral, aunque luego se bilateralizan. La secreción es acuosa o mucosa y se forman pseudomembranas en la conjuntiva. Es característica la formación de folículos y la aparición de adenopatías pre auriculares o submaxilares. El
- 15. 15 tratamiento es sintomático ya que el cuadro es auto limitado, aunque en ocasiones se utiliza la povidona yodada para acortar la duración de la infección. Los corticoides están contraindicados y si no hay dudas de la etiológica no se deberían prescribir antibióticos. 4.1.2 Conjuntivitis inmunitarias CONJUNTIVITIS ALERGICA Puede ser aguda o crónica y es más frecuente que se de en primavera. Se suele acompañar de otras manifestaciones de alergia, tales como rinitis, asma o urticaria. El síntoma mas distintivo es el picor. A la exploración podemos encontrar papilas en la cconjuntiva. El tratamiento principal es eliminar el alérgeno, pero pueden administrarse antihistamínicos orales. CONJUNTIVITIS DE CONTACTO Lo mas frecuente es que aparezca tras iniciar tratamientos tópicos o cosméticos o bien tras comenzar a utilizar lentes de contacto. El tratamiento es eliminar el irritante si se puede y corticoides o en colirio o en pomada. CONJUNTIVITIS ¿UNI O BILATERAL? SECRECION HIPEREMIA QUEMOSIS TRATAMIENTO BACTERIANA UNI BI Verdosa Pegajosa Legaña abundante +++ + Antibiotico colirio/pomada (tobramicina) +/- corticoide colirio VIRICA UNI BI Mucosa ++ ++ Sintomático Corticoides CI ALERGICA O DE CONTACTO BILATERAL Filamentosa + +++ Antihistaminicos Evitar alérgeno/desencad enante TABLA 1: CONJUNTIVITIS SEGÚN ETIOLOGIA
- 16. 16 4. PATOLOGÍA DE LOS ANEJOS 4.2 ORZUELO El orzuelo, también conocido como hordeolum, es una inflamación localizada y aguda de una glándula sebácea en la base de las pestañas o en las glándulas de Zeiss o Moll en el párpado. Por lo general, es causado por estafilococos y puede evolucionar hasta la formación de un absceso. CLINICA: - Enrojecimiento, hinchazón y sensibilidad en el borde del párpado. - Dolor y sensación de cuerpo extraño. - Puede formarse un pequeño absceso que puede drenar espontáneamente o precisar drenaje. TRATAMIENTO Y MANEJO DESDE AP: - Medidas HD: compresas calientes, evitar maquillaje y productos cosméticos, extremar la higiene - AINES y ATB tópicos - En caso de absceso, drenaje bajo medidas de asepsia. En caso de gran tamaño o sospecha de afectación a planos profundos (celulitis orbitaria/difusa), derivarcion a urgencias oftalmológicas. 4.3 CHALAZION En los casos en los que el orzuelo se cronifica aparece el chalazión, como una masa redondeada e indolora de crecimiento lento. La inflamación que en el orzuelo se había producido por estafilococos, se vuelve un granuloma. CLINICA: - Tumoración o masa en el párpado, generalmente indolora. - Puede crecer progresivamente incluso hasta afectar la visión si es lo suficientemente grande y presiona sobre la córnea. TRATAMIENTO: Se utilizan las mismas medidas HD del orzuelo. En ocasiones es necesaria la infiltración lesional con corticoides de liberación prolongada y si no resuelve, cirugía.
- 17. 17 4.4 BLEFARITIS La blefaritis es una inflamación crónica de los bordes de los párpados, que generalmente afecta a ambos ojos. Puede ser una condición persistente y con mala respuesta a tratamiento. ETIOLOGIA: Disfunción de las glándulas de Meibomio: lo que lleva a la acumulación de secreciones aceitosas. Bacterias, especialmente estafilococos Condiciones cutáneas: La blefaritis a menudo está asociada con afecciones cutáneas como la dermatitis seborreica/atópica o el acné o la rosácea. TIPOS DE BLEFARITIS: Anterior: Afecta la base de las pestañas y las glándulas de Zeiss y Moll. Se asocia con una etiología de tipo estafilocócica, a la que están predispuestos los pacientes con dermatitis atópica ocular. Posterior: Se relaciona con la disfunción de las glándulas de Meibomio en el margen interno del párpado, lo que afecta la calidad de la lágrima y puede contribuir a la sequedad ocular. CLINICA - Enrojecimiento y edema - Prurito o sensación de ardor en los párpados. - Sensación de cuerpo extraño - Formación de Costras en los bordes de los párpados debido a la acumulación de secreciones sebáceas. - Ojo Seco
- 18. 18 TRATAMIENTO: - Higiene Palpebral: Se recomienda la limpieza regular de los párpados con soluciones específicas para la higiene palpebral y el uso de compresas tibias para aflojar las secreciones. - Antibióticos Tópicos: En casos de infección bacteriana, se pueden recetar ungüentos o gotas antibióticas. - Tratamiento de las Glándulas de Meibomio: El masaje y la aplicación de calor a las glándulas pueden ayudar a mejorar la función de las glándulas de Meibomio. - Gotas Lubricantes: Para aliviar la sequedad ocular asociada. Es fundamental seguir las indicaciones del profesional de la salud y realizar un cuidado ocular continuo para controlar los síntomas y prevenir recurrencias. La blefaritis es una condición crónica, y el tratamiento a largo plazo es a menudo necesario para mantener la salud ocular. 4.5 ECTROPION Y ENTROPION 4.5.1 Ectropion Se trata de la eversión del párpado inferior. Lo más frecuente es que la etiología sea senil, aunque también puede darse por parálisis del musculo orbicular o ser cicatricial. Produce epifora y en ocasiones eccema de la piel palpebral por esa caída de lagrimas constante. Puede darse también un síndrome de ojo seco por esa pérdida de lágrimas. El tratamiento inicial es sintomático con lágrimas artificiales, aunque si es muy molesto puede realizarse cirugía. Lo más importante es explicar a los pacientes que no deben estirarse la piel del parpado al intentar secarse la lágrima, porque pueden agravar la sintomatología. 4.5.2 Entropion Se trata de la inversión del párpado, normalmente inferior. Al igual que el ectropión, lo más frecuente es la etología senil, aunque también puede ser espástico o cicatricial. En el caso de esta patología, se puede producir triquiasis, es decir, las pestañas se dirigen hacia dentro del ojo y pueden erosionar la cornea hasta producir úlceras. El tratamiento es quirúrgico también. La clínica originada es sensación de cuerpo extraño con lagrimeo y enrojecimiento ocular.
- 19. 19 4.6 DACRIOCISTITIS Inflamación aguda del saco lagrimal, generalmente infecciosa, siendo los gérmenes más frecuentes S. Neumoniae, STF, STP β-hemolítico. H. Influenzae (en niños). CLINICA: - Dolor intenso, - Edema y reacción inflamatoria en zona medial de la órbita - Puede aparecer fiebre y leucocitosis. TRATAMIENTO: Es preciso derivar a Oftalmologia, pero podemos comenzar tratamiento desde consulta o urgencias con: Higiene palpebral. No manipular la zona durante la fase aguda Calor local húmedo. Analgesia via oral Coliro antibiótico: Tobrex colirio® o Gentamicina colirio/ 1 ó 2 gotas/ 8h. Antibióticos sistémicos: Doxiciclina. Otras alternativas son Cloxacilina, Amoxi- clavulánico o Cefuroxima. En caso de paciente pediátrico se prefiere Amoxi- clavulánico (40 mg /kg /día / 3 dosis). Si el absceso es superficial, fluctuante o si la supuración es intensa se puede realizar drenaje bajo medidas de asepsia. Si la obstrucción se cronifica, precisará cirugía.
- 20. 20 4.7 CELULITIS PRESEPTAL Y ORBITARIA El septo ocular divide la órbita en una parte superficial y otra profunda. Las estructuras que deja por delante el septum son la piel, tejido celular subcutáneo y músculo. En caso de que se produzca una inflamación exclusivamente de esos tejidos, hablamos de celulitis preseptal. Si se ven afectados la grasa, vasos y nervios, hablamos de celulitis orbitaria o difusa y en este caso el compromiso de espacio puede comprimir el globo ocular. La inflamación suele producirse o bien por diseminación directa desde un foco infeccioso cercano (sinusitis, dacriocistitis, dacrioadnitis…) o directamente por una herida/infección cutánea o bien mas raramente por diseminación hematógena. Lo más habitual es que se produzca en la infancia por la diseminación directa desde una sinusitis etmoidal, sobre todo en pacientes pediátricos. CLINICA: La celulitis preseptal cursa normalmente con - Edema, eritema y aumento de temperatura de la zona - Fiebre en ocasiones En caso de que aparezcan también estos síntomas, habría que sospechar una celulitis orbitaria - Fiebre con +/- afectación del estado general - Exoftalmos unilateral de rápida instauración - Quemosis conjuntival - Alteracion de la motilidad ocular que causa dolor
- 21. 21 MANEJO: El manejo de esta patología se basa fundamentalmente en la diferenciación entre preseptal vs orbitaria. Para ello es fundamental una correcta exploración ocular (desde Urgencias, valorar motilidad, constantes, AV…). Como pruebas complementarias es necesario realizar una analítica sanguínea con hemograma para valorar la leucocitosis. En ocasiones se podría realizar una RX de senos en caso de sospecha de diseminación desde un foco de sinusitis, aunque esta prueba esta cada vez más desfasada por la baja rentabilidad Es importante diferenciar en qué ocasiones es necesario solicitar una T.A.C. - Exoftalmos y oftalmoplejia. - No mejoría con tratamiento antibiótico tras 36-48h. Sospecha de absceso orbitario. - Pérdida de agudeza visual. - Siempre que sea de causa traumática. En caso de que la infección esté limitada a zona preseptal se podrá tratar como una celulitis habitual, con tratamiento antibiótico via oral; pero será necesaria una vigilancia estrecha. En caso contrario, es preciso llamar al oftalmólogo de guardia ya que el tratamiento requiere ingreso hospitalario, antibiótico y corticoide sistémico. 4.8 OTRA PATOLOGIA PALPABRAL En los parpados podemos encontrar también tumoraciones tanto benignas como malignas. Los benignos son los mas frecuentes, siendo los mas comunes papilomas, quistes sebáceos, xantelasmas y otra patología que si no tiene mucha repercusión no es
- 22. 22 preciso realizar cirugía. Tambien son frecuentes los tumores vasculares como hemangiomas o nevus normalmente congénitos. Como lesiones precancerosas, es importante destacar la queratosis actínica en gente muy expuesta a radiación solar. En cuanto a tumores malignos, lo mas frecuentes son los epiteliomas basocelulares, constituyendo el 90% de los tumores malignos palpebrales, normalmente en varones de 50-75 años y mas frecuentemente en parpado inferior
- 23. 23 5. ¿CUÁNDO DERIVAR AL OFTALMÓLOGO? 5.1 ALTERACION DE AGUDEZA VISUAL ANTECEDENTE TRAUMATICO En caso de antecedente traumático, habrá que derivar URGENTEMENTE siempre que el segmento anterior del ojo esté alterado o bien, si disponemos de oftalmoscopio directo, cuando observemos alteraciones en el fondo de ojo. En caso de alteraciones visuales con AP de traumatismo y fondo de ojo normal o edema de papila la derivación urgente se realizará a Neurología. SIN ANTECEDENTE TRAUMATICO Si disminuye la AV sin antecedente traumático, nos tendremos que fijar en la duración de la pérdida de AV. Segundos: si además encontramos cefalea y alteraciones del campo visual, junto con papiledema en el FO, derivación preferente a Neurología por sospecha de HTIC benigna. 1-10minutos y unilateral: sospechar amaurosis fugax, sobre todo si hay factores de riesgo cardiovascular. Controlar FRCV y derivación a MI 1-10 minutos y bilateral: si hay hipotensión o sensación de mareo, sospechar crisis hipotensiva. Si por el contrario encontramos FRCV, sospechar insuficiencia vertebrobasilar, controlaremos esos factores y derivaremos a MI >10 minutos: según las características de la perdida de AV y los antecedentes personales, es imprescindible descartar un aura migrañosa o una midriasis farmacológica. En ninguno de esos dos casos es preciso derivar a Atención Hospitalaria solo por los síntomas visuales. >24h: o Curso progresivo: En primer lugar hay que descartar un defecto refractivo. Una vez descartado, lo más frecuente es una retinopatía diabética, por lo que habría que realizar retinografía. En caso de muy mal control de DM o gran perdida de AV, derivación preferente a Oftalmología. Los casos en los que habría que derivar con PREFERENCIA NORMAL a Oftalmologia son sospecha de catarata, sospecha de opacificacion de capsula posterior tras cirugía de cataratas, sospecha de glaucoma crónico. En caso de dolor ocular y visión de halos, sospecharemos una distrofia corneal, que también precisa derivación normal a Oftalmologia. o Curso agudo En caso de curso agudo, lo primero que preguntaremos es si el paciente tiene dolor. Posteriormente exploraremos a ver si tiene el ojo rojo, para aplicar el algoritmo correspondiente que se explicará más adelante. CON DOLOR En caso de que el paciente no presente ojo rojo pero sí presente dolor, preguntaremos por síntomas acompañantes. - Si presenta cefalea, claudicación mandibular, induración de temporales, edad avanzada y elevación de reactantes de fase
- 24. 24 aguda en analíticas recientes, sospecharemos una Neuropatia óptica isquémica anterior arteritia (NOIAa) y precisará derivación URGENTE a Neuro-Oftalmología. - Si presenta dolor con los movimientos oculares extrínsecos, edema de papila o DPAR, sospecharemos una neuritis óptica (asociada a Esclerosis Multiple) precisará derivación URGENTE a Neuro-Oftalmología. CON MIODESOPSIAS Por otro lado, si el paciente no presenta ni ojo rojo ni dolor, preguntaremos por miodesopsias o moscas volantes. Si el paciente las presenta, derivaremos preferentemente a Oftalmologia para descartar o bien un hemovitreo diabético o bien un desprendimiento de vítreo posterior. En este último caso son típicas también las fotopsias y la visita con Oftalmologia no debe demorarse más de un mes. En caso de que además asocie pérdida de visión en telón o cortina, la derivación será URGENTE por sospecha de desprendimiento de retina METAMORFOPSIAS Si no hay miodesopsias pero aparece metamorfopsia o escotoma central, realizar derivación URGENTE por sospecha de patología macular. En caso de metamorfopsias es necesario descartar también trastornos por abuso de sustancias. Además, si hay AP de cirugía ocular reciente, podría tratarse de un edema macular postquirúrgico, en el que deberíamos poner tratamiento antes de realizar derivación preferente a Oftalmologia. El tartamiento es Nepafenaco 3mg/ml 1 gota al dia o Ketorolaco 5mg/ml 1 gotada cada 8h hasta ser revisado por Oftalmología. FOTOPSIAS: Como ya se ha comentado previamente, tendremos que descartar aura migrañosa. Luego, lo más frecuente es que no presente dolor pero sí haya miodesopsias. En ese caso el paciente valorará subjetivamente su pérdida de visión - Perdida de visión nula o muy leve con miodesopsias y fotopsias, posiblemente se trate de un desprendimiento de vítreo posterior. Derivacion preferente-urgente a Oftalmologia (menos de 1 mes) - Si el inicio ha sido insidioso y hay franca pedida de AV, derivar URGENTEMENTE a Oftalmologia para descartar uveítis posterior 5.2 ALTERACION DEL CAMPO VISUAL -Curso agudo: plantearemos estos escenarios. Escotoma central: sospechar DMAE o NOIA, derivación URGENTE a Oftalmologia Hemianopsia homónima: derivación URGENTE a Neurologia
- 25. 25 Alteracion transitoria de pocos minutos: sospechar amaurosis fugax: derivación URGENTE a Neurologia Vision en túnel o Unilateral: si no hay AP quirúrgicos recientes y hay FRCV, sospechar obstruccion arterial y derivar URGENTEMENTE a Oftalmologia o Bilateral: si asocia cefalea y es transitorio, sospechar aura migrañosa. Si asocia otros síntomas de focalidad neurológica o FRCV, sospechar infarto de lóbulo occipital y realizar derivación URGENTE a Neurologia -Curso crónico y alteraciones en fondo de ojo (si lo tenemos disponible). El único escenario por el quue deberíamos realizar derivación URGENTE a Neurologia es en caso de edema de papila. El resto de cuadros o si no tenemos disponible oftalmoscopio directo, precisar derivación con prioridad normal. 5.3 ANISOCORIA Lo primordial es interrogar sobre antecedentes personales, duración de la anisocoria y síntomas acompañantes. Es muy útil pedir fotos recientes o de pocos meses de antigüedad para valorar curso del cuadro. Posteriormente realizar una exploración neurología completa y si procede, derivar a Neurologia urgente por sospecha de accidente cerebrovascular o Sd de Horner. En otros casos, derivación preferente-urgente a Oftalmologia por estudio necesario de esa anisocoria. 5.4 OJO ROJO Se ha explicado previamente en el punto 3 las características de cada patología que puede generar ojo rojo con su tratamiento y manejo correspondiente. Por ello vamos a repasar en qué ocasiones precisamos derivar a Oftalmologia. Siempre que haya ojo rojo doloroso, tras intentar realizar un diagnóstico de aproximación. En la siguiente tabla podremos observar el algoritmo. Tabla 2: OJO ROJO CON DOLOR DOLOR AV FLUORESCEINA PUPILA PIO DERIVACION A OFTALMOLOGIA Conjuntivitis NO (sensación CE) NORMAL - N N Solo si infecciosa que no mejora tras 2 semanas de ATB Epi/escleritis ++ NORMAL - N N Si no mejora tras tratamiento Queratitis +++ ALTERADA TINCIÓN (+) N N DERIVACION URGENTE Uveitis anterior +++ DISMINUIDA - MIOSIS N O BAJA DERIVACION URGENTE Glaucoma agudo angulo cerrado +++++++ MUY DISMINUIDA - MIDRIASIS MEDIA ARREACTIVA MUY ALTA DERIVACION URGENTE, ir poniendo tratamiento
- 26. 26 5.2 PATOLOGIA PALPEBRAL: Precisará derivación con preferencia normal: - Ptosis sin signos de alarma (focalidad neurológica, cefalea, diplopía…) - Ectropion para valoración quirúrgica - Alteraciones en las pestañas que generan síntomas resistentes a tratamiento sintomático - Lesiones quísticas o tumoraciones benignas sin signos de alarma ni de sobreinfeccion (diplopía, alteración de motilidad ocular, fiebre, anisocoria…) - Epífora que no mejora con tratamiento sintomático Precisará derivación preferente: - Entropion, por posible ulceración corneal por erosión de pestañas - Lagoftalmos - Orbitopatia distiroidea Precisará derivación URGENTE: - Orzuelo que no mejora tras 2 semanas de tratamiento, presenta fiebre o evolución hacia celulitis orbitaria o aparición de síntomas de alarma (anisocoria, diplopía, alteración en la motilidad…) - Dacriocistitis aguda con absceso formado: derivar para drenaje o si no mejora tras antibioterapia oral - Celulitis preseptal grave, paciente menor de 5 años o falta de confianza en correcta administración de tratamiento o seguimiento - Celulitis orbitaria - Epífora dolorosa 6. CONCLUSIONES Es imprescindible para una correcta atención al paciente desde el CS o SUH unos conocimientos básicos de todas las especialidades, incluidas las quirúrgicas. Es primordial conocer la patología básica para saber realizar buenas derivaciones a Oftalmología y saber reconocer las urgencias oftalmológicas. En estos últimos casos, aunque no nos corresponda a nosotros el manejo de esta patología, podemos adelantar el tratamiento y así evitar complicaciones, secuelas y/o dolor y otros síntomas molestos al paciente.
- 27. 27 7. BIBLIOGRAFIA 1. Boyd K, Turbert D. Anatomía del ojo: partes del ojo y como vemos [Internet]. [revisado 5 may 2023, consultado 10 de diciembre de 2023]. Disponible en: https://www.aao.org/salud-ocular/anatomia/partes-del-ojo 2. De carneros M. Causas, síntomas y tratamiento de la queratitis [Internet]. Publicado 1 de septiembre de 2022 [consultado 12 de diciembre de 2023]. Disponible en: https://www.martinezdecarneros.com/causas-sintomas-y- tratamiento-de-la-queratitis/ 3. Enfermedades de la córnea. Queratitis [Internet]. Admiravisión. [consultado 13 de diciembre 2023]. Disponible en:https://admiravision.es/enfermedades- oculares/enfermedades-cornea/#queratitis 4. ¿Qué es la uveítis? Centro oftalmológico Barcelona. [revisado por Jürgens I. el 5 de octubre del 2020. consultado el 26 de diciembre del 2023]. disponible en: https://icrcat.com/enfermedades-oculares/uveitis-es/ 5. ZebaSyed A. Epiescleritis. En: Manual MSD. Trastornos oftálmicos. [Revisado en abril del 2023] Disponible en:https://www.msdmanuals.com/es- es/hogar/trastornos-oftálmicos/trastornos-de-la-conjuntiva-y-la- esclerótica/epiescleritis#:~:text=la%20epiescleritis%20es%20la%20inflamaci ón,enrojecimiento%20ocular%2c%20hinchazón%20e%20irritación 6. Diaz LLopis M;Gallego Pinazo R.Uveitis anteriores y epiescleritis. En: León M, editor. Guiones de oftalmología. España: Mc Graw Hill; 2012. P 163-170. 7. Allen, Richard C. “Celulitis Preseptal Y Orbitaria.” Manual MSD Versión Para Profesionales, Manuales MSD, 3 Oct. 2022, www.msdmanuals.com/es/professional/trastornos- oft%C3%A1lmicos/enfermedades-de-la-%C3%B3rbita/celulitis-preseptal-y- orbitaria. Accessed 4 Jan. 2024. 8. Carmen Castro García, and Et Al. Manual de Urgencias Médicas : Hospital 12 de Octubre. Madrid, S.N.], D.L, 1993. 9. Gonzalez-Andrades, Miguel, and Manuel Arias Alcalá. Algoritmos En Oftalmologia Para Atencion Primaria. Esteve Oftalmología, 2020. 10. JR Casal Codesido, and M Vázquez Lima. Guía de Actuación En Urgencias. Buenos Aires, Madrid Etc., Panamericana, Cop, 2017.
- 28. 28 11. L Jiménez Murillo, et al. Medicina de Urgencias Y Emergencias : Guía Diagnóstica Y Protocolos de Actuación. Barcelona Elsevier, Impreso En Polonia [Fabricante No Identificado], [] [Fecha De Fabricación No Identificada, 2018.
