Leishmaniasis
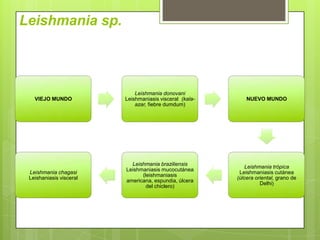
- 1. Leishmania sp. Leishmania donovani VIEJO MUNDO Leishmaniasis visceral (kala- NUEVO MUNDO azar, fiebre dumdum) Leishmania braziliensis Leishmania trópica Leishmaniasis mucocutánea Leishmania chagasi Leishmaniasis cutánea (leishmaniasis Leishaniasis visceral (úlcera oriental, grano de americana, espundia, úlcera Delhi) del chiclero)
- 2. VIAS DE TRANSMISIÓN Modo de transmisión: Mosquito del género penetra por la piel a Phlebotomus sp. en el través de la picadura de Viejo Mundo y Lutzomyia insectos sp. en el Nuevo Mundo. Según la especie de Leishmania los Localización: varía de caninos, felinos, roedores acuerdo al tipo de , otros animales y el leishmaniosis. hombre actúan como reservorios.
- 3. Figura 141. Leishmania. Promastigotes adheridos a Figura 143a. Vector de la leishmaniosis. macrófagos. (Cortesía Gilla Lutzomyia en el Nuevo Mundo y Kaplan, Universidad de Phlebotomus en el Viejo Mundo. Rockefeller, USA). (Cortesía GD Schmidt y LS Roberts. Foundations of Parasitology. Fig 4-15. The CV Mosby, Co. 1977).
- 4. Figura 127. Leishmania, ciclo de vida: 1. El hombre y los animales vertebrados. 2. El género Phlebotomus sp. en el Viejo Mundo y Lutzomyia sp. en el Nuevo Mundo. 3. La exposición a la picadura de estos vectores favorece la infección. 4. Compromiso visceral y lesiones cutáneas. 5. A. Desarrollo del parásito en el hombre: el promastigote que inyecta el vector penetra la célula del sistema retículo-endotelial (I), donde se convierte en amastigote (II), allí se divide (III-IV), finalmente se rompe la célula y da salida a numerosos amastigotes (V). 6. B. Desarrollo del parásito en el vector: los amastigotes son tomados por el vector (I), se multiplican en el instestino de este insecto (II) y son inoculados como promastigotes al picar (III).
- 5. CICLO VITAL
- 6. El género Leishmania involucra a distintas especies y subespecies de las cuales 15 afectan al hombre, MORFOLOGÍA Y DISTRIBUCIÓN 10 en América (Nuevo CARACTERÍSTIC GEOGRÁFICA Mundo) y AS DEL AGENTE 5 en Asia, Africa y Europa (Viejo Mundo). Es una parasitosis endémica. Amastigote: de forma Son protozoos intracelulares ovoide o esférica de 2-5 obligados, morfológicamente El parásito mm de diámetro. Es iguales, pertenecientes a presenta dos intracelular y vive dentro distintos grupos que se estadios en su ciclo de los macrófagos del denominan complejos, y evolutivo: hombre y de los animales causan en el hombre que sirven de reservorio. diferentes cuadros clínicos. Promastigote: de forma fusiforme de 14 a 20 mm de largo. Es extracelular y es la forma en que se encuentra en el intestino del insecto vector, y en los cultivos “in vitro”.
- 7. VECTOR
- 9. FIGURA 83-11. Amastigotes teñidos con Giemsa (cuerpos de Leishmania donovani) presentes en una preparación de Impronta del bazo. Se puede observar un cinetoplasto pequeño y con tinción oscura, cerca del núcleo esférico de algunos parásitos. (Tomado de Connor DH et al, editors: Pathology ofinfectious disease, vol II, Stamford, Conn, 1997, Appleton & Lange.)
- 10. LEISHMANIA MUCOCUTÁNEA Se encuentran libres Canadá, Un nombre genérico Chile, Uruguay Los utilizado para las formas y la mayoría reservorios cutánea y mucocutánea de las islas del son animales Leishmania independientemente del Caribe. Puede silvestres, prin braziliensis agente. Se extiende presentarse de cipalmente desde el sur de EE.UU. al tres formas: roedores, y norte y nordeste de cutánea, domésticos Argentina. mucocutánea (perro). y cutánea difusa. Se asemeja a la lepra Puede por su forma de La picadura presentarse de presentación, debido Es una enfermedad del insecto inmediato, a la destrucción del inflamatoria suele ser luego de un tabique nasal y la degenerativa de las dolorosa e episodio de cavidad oral. El mucosas nasal y oral, inocula el leishmaniosis tratamiento es muy que se extiende a la promastigote, cutánea o largo y a menudo faringe. dando lugar a incluso 20 requiere también de la años después. cirugía reconstructiva. Aunque en algunas zonas Como los pacientes son puede alcanzar entre 5 y 10 Afortunadamente es una usualmente personas de %, por lo que se cree que enfermedad de baja incidencia. bajos ingresos, el existe una predisposición Se estima entre 1 y 2 % de tratamiento comienza muy genética para ello, aunque aquellos que sufren leishmaniosis tarde, lo que complica su no se desconoce el papel causada por L. braziliensis, evolución. que desempeña el agente
- 11. PATOGENIA Lesión primaria cutánea Reacción inflamatoria se forma una mácula que se convierte luego en pápula en el t. conectivo Más tarde se ulcera, formando una lesión redonda con forma de cráter, de bordes elevados y violáceos. Las lesiones son únicas o múltiples e indoloras. La evolución es crónica y raramente se produce curación espontánea. Puede haber adenopatías regionales que desaparecen a medida que la úlcera se agranda. Mucocutánea: Es secundaria a la primera, y generalmente aparece cuando las lesiones primarias remiten. El período entre una presentación y otra varía de meses a años. Tiene predilección por el tabique nasal, llegando a invadir el cartílago hasta la amputación (nariz de tapir). Produciendo acantosis (hiperpigmentación e hiperqueratosis. Puede afectar la mucosa del paladar blando produciendo lesiones granulomatosas en cruz . Estas localizaciones producen disfagia, disfonía, y hasta pérdida de la voz. Si el paciente tiene compromiso severo y crónico, suelen presentarse infecciones respiratorias intercurrentes por aspiración, que pueden llevar a la muerte.
- 18. MANIFESTACIONES CLÍNICAS Entrada del parásito. Picadura del vector es dolorosa como manteca hirviente. El desarrollo de la enfermedad depende de la virulencia, factores genéticos y respuesta inmune. Ulcera cutánea. La lesión inicial puede ser única o múltiple, en cara o extremidades. Mácula eritematosa, pápula indurada e hiperemica, úlcera con líquido amarillento y adherente. (sacabocado). En la laringe, faringe y, en casos severos, comprometer las cuerdas vocales y tráquea, linfangitis y linfadenitis. Produce linfangitis y linfadenitis, rosario de cadenas de ganglios. Autoinoculación por rascado, rara vez está en genitales. Pueden infectarse con bacterias y volverse dolorosa, con lesiones verrucosas. Pueden existir deformaciones o mutilaciones.
- 22. MANIFESTACIONES CLÍNICAS Forma difusa. Evoluciona a forma infiltrativa, impetiginosa. Parecida a la leishmaniasis tegumentaria o leproide. Puede existir alteración del sistema inmunitario, con abundantes parásitos. Compromiso mucoso. Se presenta en lesiones nasales, comienzan en la piel, mucosa y perforación del tabique nasal. Después de cicatrizar aparece varios meses después como forma latente de hasta 30 años después. Invade la mucosa se disemina por vía sanguínea o linfática. Se conoce con el nombre de espundia, ocurre entre el primer y tercer año de la lesión inicial de la piel. Reacción inflamatoria, enrojecimiento, prurito, y edema, sangra con facilidad o expulsan costras. Las lesiones llegan hasta la faringe, laringe, cuerdas vocales, amígdalas. Puede llegar a las encías y mucosa yugal, lesiones en mucosas de nariz y labios. Se infectan secundariamente con bacterias, originan lesiones destructivas, purulentas y malolientes.
- 23. Figura 138. Leishmaniosis, forma difusa Figura 131. Leishmaniosis, lesión inicial leproide. (Cortesía Hospital de o con pápula ulcerada. Enfermedades Tropicales, Ciu-dad de México).
- 24. Figura 139. Leishmaniosis, lesión mucocutánea con compromiso del tabique. Figura 140. Leishmaniosis, úlceras con invasión a párpados.
- 25. DIANÓSTICO Examen directo. Tomar la muestra y realizar el frotis directo y teñir con el colorante de elección. 1. Hacer una incisión en el reborde de la úlcera. 2. Raspar el tejido para obtener histiocitos o macrófagos parasitados en el reborde de la muestra y no en el centro. 3. Realizar una buena limpieza alrededor para evitar contaminaciones. 4. Aspiración por punción con jeringa. 5. Se inyecta 0,1 ml o 0,2 ml de solución salina. 6. Entrar por el borde y rotar la aguja varias vveces para macerar el tejido internamente, desprender las células que luego se aspiran. 7. Realizar cultivos o extender en un portaobjetos. 8. Colorear con Giemsa, Wright.
- 26. DIANÓSTICO Cultivo. Del material obtenido en condiciones asépticas. El medio mas empleado es NNN (Novy-MacNeal-Nicolle). El medio de Schenider, para estudios moleculares. A temperatura ambiente entre 20 a 30º C. Después de 8 días se revisa el cultivo. Intradermoreacción de Montenegro. Aplicar un antígeno compuesto por promastigotes intradermicamente al paciente. Si se palpa un nódulo inflamatorio de 5mm o mas, después de uno a tres meses de adquirir la infección y permanece indefinidamente después de la curación completa. Métodos serológicos. Prueba de inmunofluorescencia indirecta. 1:16 hasta 1:1024 Prueba de Elisa, aglutinacion directa y otras
- 28. TRATAMIENTO Glucantime. 20mg/kg/día /28 días, intravenososo o intramuscular, mejores resultados 40 días. No pasar de 650 mg Presentación. Ampollas de 5ml (1,5 ml de sal, cada 1ml tiene 85 mg de antimonio) Efectos secundarios. Mareos, anorexia, mialgias, fiebre, artralgias, vómitos, hepatotóxico, y cardiotóxico. Mitelfosina. 2,5 mg/kg/día/20 a 30 días, vía oral. No pasar de 100 a 150 mg/día. Presentación. Cápsulas de 50 mg. Efectos secundarios. Malestar gastrointestinal, vómitos, diarreas, anorexia . daño hepático y renal. Anfotericina B. 1 mg/kg/interdiaria/8 semanas. Vía endovenosa en goteo lento. No pasar los 50 mg. Presentación. Ampollas de 50 mg para diluir en solución glucosada al 5%. Efectos secundarios. Daño hepático, cardíaco y renal.
- 29. TRATAMIENTO Isotianato de pentamidina. 4mg/kg/interdiaria/28 días, via intramuscular, acostado Presentación. Ampollas de 300 mg para diluir en 5ml de agua destilada Efectos secundarios. Mialgias, hipotensión, náuseas, sabor metálico, dolor, y calor. rara hipoglucemia. Métodos físicos. Crioterapia, aplicaciones locales de productos químicos, Son poco efectivos.
- 30. LEISHMANIA CUTÁNEA La L. major, la forma rural o húmeda y la L. La L. trópica produce el aethiopica se presenta Leishmaniosis cutánea “Botón de Oriente” de como “Botón de Oriente” del Viejo Mundo tipo urbano o forma y algunas veces como seca; cutánea difusa y mucocutánea. La lesión se ulcera Se observan parásitos progresivamente y se Microscópicamente se en la lesión y en los forma un granuloma observan histiocitos nódulos linfáticos como el descrito en la parasitados en la cercanos. leishmaniosis cutánea epidermis. del Nuevo Mundo. Se aprecian hipertrofia de la capa córnea con hiperplasia de las papilas e infiltración por macrófagos, células plasmáticas y linfoides.
- 31. PATOGENIA La lesión se ulcera Se encuentran en Dentro de los progresivamente las partes expuestas histiocitos en la con una reacción del cuerpo. pidermis. inflamatoria o granuloma. Infiltración por Hay hipertrofia de la macrófagos, células capa córnea con plasmáticas y hiperplasia de las linfoides. papilas.
- 34. MANIFESTACIONES CLÍNICAS Las lesiones, únicas o La lesión inicial es una múltiples, aparecen A veces, hay metástasis pápula que se convierte luego de un período de a otros sitios de la piel y en un nódulo, y más incubación de días a en las infecciones por tarde evoluciona y se meses, por lo general en Leishmania aethiopica, desarrolla la úlcera que las extremidades y la también a las mucosas. forma un cráter. cara. La forma húmeda Se manifiestan, además, De forma general, las progresa y toma los formas queloidianas, lesiones pueden ganglios verrugosas o infectarse linfáticos, mientras la vegetantes. Es común la secundariamente y forma seca posee un curación espontánea y aparecen fiebre y desarrollo más no hay reinfecciones escalofríos. crónico, con una costra posteriores. seca. La retracción de las Las lesiones abiertas escaras puede dar pueden complicarse con origen a deformaciones infección oronasales que dejan piógena, además de desfiguraciones graves linfangitis, y con menos similares a la espundia frecuencia flebitis. del Nuevo Mundo.
- 37. DIAGNÓSTICO Dependiendo de cómo sea la respuesta inmunitaria, y de acuerdo con las condiciones con las cuales se cuenten, se deben escoger las técnicas diagnósticas. El diagnóstico se basa en métodos de aislamiento e inmunológicos. Una buena historia clínica y los datos epidemiológicos completan la información. 1. Diagnóstico clínico: la mayoría de las lesiones cutáneas puede ser fácilmente identificable por especialistas con experiencia en dermatología. 2. Diagnóstico parasitológico: − Muestras: en caso de enfermos de leishmaniosis cutánea, las muestras deben ser tomadas bajo los bordes arrollados de las úlceras cutáneas; En los pacientes con leishmaniosis visceral por biopsia del hígado o punción esplénica. − Examen microscópico: las muestras procedentes de los órganos donde anida el parásito con mayor frecuencia se tiñen por el método de Giemsa. − Cultivos: se usan generalmente con el objetivo de obtener la cepa para su identificación taxonómica, o para confirmar el diagnóstico en aquellos pacientes cuyos frotis han sido negativos.
- 38. DIAGNÓSTICO b) Examen indirecto: − Intradermorreacción de Montenegro: es una prueba intradérmica de hipersensibilidad tardía, se utiliza el antígeno de Montenegro (mezcla de parásitos inactivados). − ELISA: su positividad indica la respuesta humoral del hospedero ante la presencia del parásito. − Test de aglutinación directa: evalúa la respuesta inmunitaria del hospedero por la detección de antígeno circulante. Pero no diferencia una infección subclínica o un padecimiento activo de la enfermedad curada. − Amplificación del ADN por PCR: Ha resultado ser muy eficaz para el diagnóstico, porque puede diferenciar especies e incluso cepas, aunque es muy costoso. − Western blott: esta metodología se ha aplicado desde hace poco tiempo en sustitución de la punción de la médula ósea, y se han detectado antígenos de 72 a 75 kDa en orina. Se ha aplicado en individuos inmunocompetentes o coinfectados con VIH. − Test de aglutinación directa (DAT): es una modalidad de aglutinación directa realizada en tarjetas, que facilita el procesamiento de un número elevado de muestras.
- 39. TRATAMIENTO La formas farmacéuticas disponibles son (Glucantime®), que contiene 28,3 % de Sb5, y el estibogluconato de sodio (Pentostam®) con 32 %. Ambos se absorben por vía intramuscular a razón de 10 mg/L en 1 ó 2 horas, La inyección intramuscular debe aplicarse muy lentamente y con aguja fina, para evitar dolor y abscesos Glucantime. Aplicar 20 mg/día por 20 días, sin pasar de 600 mg diarios. En caso de resistencia se repite por 14 días. Se puede utilizar antibioticos, para eliminar la contaminación bacteriana Miltefosina. EFECTOS SECUNDARIOS Estos medicamentos, sin embargo, presentan reacciones desfavorables como son: cefalea, esmayos, disnea, apnea, edema facial, dolor abdominal, articular y muscular,. Tos intensa, a veces con vómitos, anemia hemolítica que puede ser fatal y, en casos severos, colapso vascular. Las funciones renal y hepática pueden estar algo desprimidas, incluso
- 40. TRATAMIENTO Se utiliza en casos de Dosis diaria: Adultos: leishmaniosis visceral 25-50 mg. Niños: 0,5 en pacientes La anfotericina lipídica mg/kg peso en 1 dosis inmunocompetentes, o (AmBisome®) tiene diaria o cada 2 días, por en inmunodeprimidos muy pocos efectos vía endovenosa, por que no responden al secundarios y un alto infusión lenta en tratamiento, así como costo. dextrosa al 5%, durante también en casos de 8 semanas. contraindicación de otros medicamentos. La pentamidina se También se han utilizado aplica como inyección Son eficaces en la paramomicina y intramuscular a 4 leishmaniosis aminosidina, que tienen mg/kg/día, en una mucocutáneas y en las efecto sinérgico con los aplicación diaria por vía cutáneas resistentes al antimoniales. intramuscular durante 15 tratamiento. días. Por lo que suelen administrarse asociados, o como terapia de segunda elección.
- 41. LEISHMANIA VISCERAL Clínica y L.d. chagasi Leishmania L.d. infantum patología: (América, desde donovani: L.d. (litoral del Leishmaniosis el sur de EE.UU. donovani (Africa Mediterráneo), y visceral: es hasta norte de y Asia), producida por Argentina). el complejo La enfermedad se produce Multiplicándose debido a la dentro de una inoculación de Período de Los reservorios vacuola promastigotes incubación que son perros, parasitófaga en por la picadura varía entre 4 y 10 gatos, hamsters, forma acelerada. del insecto, que meses. ardillas y monos. Luego invadirán ingresan en las otras células. células, transformándose en amastigotes . Están comprometidos La puerta de entrada puede principalmente los órganos con pasar desapercibida, o abundante tejido producirse una reacción reticuloendotelial como la médula inflamatoria pequeña e ósea, hígado, bazo, ganglios, etc. hiperpigmentada.
- 42. PATOGENIA 3. En piel hay 1. El hígado y bazo (3500g) hiperpigmentación, están aumentados de 2. Los ganglios por la invasión de tamaño, con hiperplasia linfáticos están amastigotes a las SRE, en la médula ósea se agrandados, s células del SRE, lo observan amastigotes obre todo los que le da el nombre a intracelulares y aumento de mesentéricos. la enfermedad de megacariocitos. Kala Azar. 5. Se produce 4. Puede En algunos 6. Hay fiebre progresiva haber casos enfermos, hay leucopenia, anemi y elevada, asintomáticos, cambio de coloración ay remitente o que curan de la piel por trombocitopenia, h intermitente, que espontáneam hiperpigmentación ipergamaglobuline dura semanas y ente, o melánica, al dañarse mia edemas de alterna con agudos, pero las células y como miembros períodos lo más consecuencia de inferiores, y luego apiréticos corriente es el insuficiencia emaciación. también de curso crónico. corticoadrenal. semanas. Si el tratamiento es Sin tratamiento a incompleto los 2 ó 3 años se aparece una produce la Sin tratamiento muere forma dérmica muerte por el 85-90% de los semejante a la infecciones enfermos, con lepra intercurrentes o tratamiento entre el 5- lepromatosa complicaciones 20%. con nódulos de órganos principalmente afectados. en miembros y
- 44. MANIFESTACIONES CLÍNICAS En la puerta Cuando aparece de entrada se Piel. Esta lesión Después, esta se la invasión encuentran primaria o hace persistente y visceral, la fiebre las lesiones leishmanioma, i ondulante. Se palpa es elevada y iniciales, ndurada sin hepatoesplenomega progresiva, remit caracterizadas ulcerar, es vista lia, que es más ente e por en muy pocos intensa y notoria en intermitente, alte inflamación e casos, y casi niños y en rna con períodos hiperpigmenta siempre es pacientes afebriles y dura ción. inadvertida. caquécticos. semanas. Ganglios Puede llegar a la linfáticos. Hay Algunos muestran emaciación con edema Bazo. En los linfadenopatía lesiones en la nariz en los miembros niños, la infección sobre todo de y los labios. Puede inferiores, palidez de la se sospecha los ganglios haber estomatitis piel y las primeramente por mesentéricos. por agranulocitosis mucosas, anemia, leucop la fiebre y la La piel se y por infección enia y esplenomegalia. encuentra medular. trombocitopenia., hiperga hiperpigmentada maglobulinemia. . Son Muchos niños no tratados Están alterados los frecuentes las Muchos de los mueren pocos meses mecanismos de la infecciones pacientes mueren después de comenzada coagulación que secundarias, después de 1 ó 2 años la enfermedad, y se provocan responsables de enfermos, por considera que los hemorragias de la muerte infecciones pacientes curados de una gingivales, petequi de los intercurrentes o leishmaniosis visceral son as, etc. pacientes no complicaciones. inmunes a la infección. tratados.
- 46. MANIFESTACIONES CLÍNICAS Pueden existir Puede presentarse linfoadenopatías enfermedades generalizadas asociadas como especialmente de disentería bacilar, ganglios paludismos, nefritis, mesentéricos. septicemia y otros. Puede presentarse la leishmaniasis Después de uno a dérmica dos años de postkalazar, con tratamiento aparición de nódulos insuficiente. semejantes a la lepra lepromatosa. Aparecen especialmente en la cara, extremidades, y región púbica.
- 47. DIAGNÓSTICO Cultivos. En medio Se debe medir el NNN o el medio de Búsqueda del tiempo de Schneider, sembrar a parásito. Por punción protrombina no debe temperatura esplénica se pueden ser más de 5 ambiente después de distinguir los segundos y tener un 6 días. No se amastigotes. recuento de descartan hasta 4 40000/mm3. semanas. Examenes Pruebas serológicas. complementarios. Test de Elisa 90%, Prueba del PCR. Éxito Hemograma con IFI(inmunofluorescenci del 100 % para hacer 3000 leucocitos, a indirecta, seguimiento al anemia normocítica y hemaglutinación tratamiento. normocrómica, indirecta. trombocitopenia.
- 49. TRATAMIENTO Glucantime. Efectos secundarios. 20mg/kg/día /28 Presentación. Mareos, anorexia, días, intravenososo Ampollas de 5ml mialgias, fiebre, o intramuscular, (1,5 ml de sal, cada artralgias, vómitos, mejores resultados 1ml tiene 85 mg de hepatotóxico, y 40 días. No pasar de antimonio) cardiotóxico. 850 mg Efectos secundarios. Mitelfosina. 2,5 Malestar mg/kg/día/20 a 30 gastrointestinal, Presentación. días, vía oral. No vómitos, diarreas, Cápsulas de 50 mg. pasar de 100 a 150 anorexia . daño mg/día. hepático y renal. Anfotericina B. 1 Presentación. mg/kg/interdiaria/8 Ampollas de 50 mg Efectos secundarios. semanas. Vía para diluir en Daño hepático, endovenosa en solución glucosada cardíaco y renal. goteo lento. No al 5%. pasar los 50 mg.
