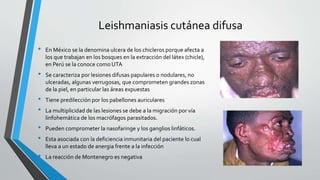
El documento describe la leishmaniasis, una enfermedad parasitaria causada por protozoos del género Leishmania y transmitida por la picadura de insectos. Presenta diferentes manifestaciones clínicas como leishmaniasis cutánea, mucocutánea y visceral. Afecta a 14 millones de personas en el mundo con una distribución en áreas tropicales y subtropicales. Su diagnóstico incluye estudios parasitológicos e inmunológicos y su tratamiento depende de la forma clínica, utilizando principalmente antimonial