PIELOGRAFIA, UROGRAFIA, MARCAPASO Y HEMODIALISIS
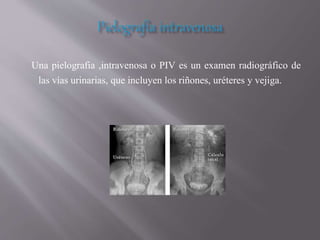
- 1. Una pielografia ,intravenosa o PIV es un examen radiográfico de las vías urinarias, que incluyen los riñones, uréteres y vejiga.
- 2. La PIV puede servirle al medico para identificar o descartar ciertos problemas que pueden afectar las vías urinarias. Para que esto sea posible le tendremos que administrar un contraste visible a los rayos X, a través de una vena. Cuando se inyecta un material de contraste en una vena en el brazo del paciente, el mismo se transporta por el torrente sanguíneo y se acumula en los riñones y en el tracto urinario, haciendo que estas áreas se vean de color blanco brillante en las imágenes de rayos X.
- 3. Un PIV permite al radiólogo visualizar y evaluar la anatomía y la función de los riñones, uréteres y vejiga urinaria. La duración de esta exploración varía según la persona y oscilará entre 30 y 50 minutos.
- 4. Un pielograma intravenoso ayuda al radiólogo a evaluar las anormalidades del sistema urinario, y también la rapidez y eficacia del sistema del paciente para manejar los residuos fluidos. El examen se utiliza para ayudar a diagnosticar síntomas tales como sangre en la orina o dolor en la región lateral o inferior de la espalda.
- 5. El PIV permite al radiólogo detectar problemas en el tracto urinario que como resultado de: cálculos renales próstata agrandada tumores en el riñón, los uréteres o la vejiga urinaria. cirugía en el tracto urinario anormalidades congénitas del tracto urinario
- 6. El paciente estará sobre la mesa y tomaran imágenes estáticas de rayos X. Luego se inyecta el medio de contraste, generalmente en la vena de su brazo, y se toman imágenes estáticas adicionales. El número de imágenes tomadas depende de su anatomía y del motivo por el que se realiza el examen.
- 7. El paciente deberá permanecer inmóvil y se le puede solicitar que contenga la respiración por unos segundos mientras se toma la imagen de rayos X para reducir la posibilidad de que ésta resulte borrosa. El tecnólogo se dirigirá detrás de una pared o hacia la sala contigua para activar la máquina de rayos X.
- 8. Mientras el medio de contraste es procesado por los riñones, se toman una serie de imágenes para determinar el tamaño real de los riñones, y para tomar imágenes del tracto urinario en funcionamiento a medida que se vacía. El tecnólogo puede aplicar una banda de compresión alrededor del cuerpo para visualizar mejor las estructuras urinarias.
- 9. Al completar el examen, se le solicitará al paciente que espere hasta que el tecnólogo determine que se hayan obtenido todas las imágenes necesarias.
- 10. BENEFICIOS Las imágenes del tracto urinario mediante PIV es un procedimiento mínimamente invasivo. Las imágenes del PIV proporcionan información valiosa y detallada para asistir al médico en el diagnóstico y tratamiento de enfermedades del tracto urinario desde cálculos renales hasta cáncer.
- 11. Las imágenes del tracto urinario mediante PIV es un procedimiento mínimamente invasivo. No queda radiación en el cuerpo de un paciente luego de realizar el examen de rayos X. Los rayos X por lo general no tienen efectos secundarios en el rango de diagnóstico típico para este examen.
- 12. Siempre existe una leve probabilidad de tener cáncer como consecuencia de la exposición a la radiación. Sin embargo, el beneficio de un diagnóstico exacto es ampliamente mayor que el riesgo. La dosis efectiva de radiación de este procedimiento varía.
- 13. Los medios de contraste utilizados en el PIV pueden generar reacciones adversas en algunas personas a veces requiriendo tratamiento médico. Las mujeres siempre deberán informar a su médico o al tecnólogo de rayos X si existe la posibilidad de embarazo.
- 14. La urografía es un examen radiográfico de contraste, que consiste en la realización de radiografías seriadas para ilustrar el paso de contraste previamente administrado por vía intravenosa.
- 15. El contraste permite la exploración y el estudio de diversas secciones de las vías urinarias y detectar alteraciones en la secreción urinaria, desde el parénquima renal hasta la vejiga. Se utiliza habitualmente como complemento del estudio urográfico cuando se sospecha que existen problemas en vías urinarias.
- 16. Es una técnica mínimamente agresiva y contraindicada especialmente en pacientes sensibles a la acción farmacológica del contraste. Es conveniente que el paciente se encuentre en ayunas antes de la prueba y requiere un control hemodinámico durante la misma.
- 17. El estudio se basa en visualizar la excreción renal con el paso de los medios de contraste yodados que logran oscurecer la orina y, por tanto, hacer visibles las cavidades naturales de las vías urinarias: Los conductos colectores del riñón, uréter y vejiga urinaria. La urografía permite la exploración morfológica y funcional de estos. Morfología, ya que proporciona una imagen fiel de los riñones y de la vía excretora. Funcional, ya que ofrece información precisa sobre la depuración de los riñones.
- 18. Después de inyectar un medio de contraste a base de yodo en la vena, la urografía permite ver y estudiar las diferentes secciones del transito de excreción de la orina: Cálices y ampolla renales, los uréteres y la vejiga De cada una de estas secciones se evaluará el tipo, la ubicación, el tamaño, el curso (en el caso de los uréteres) y la apariencia de las paredes tubulares.
- 19. Todos estos datos permiten una evaluación precisa de la función renal y las diversas secciones de la excreción. La urografía es el examen de primera elección en todas las enfermedades de las vías urinarias, tales como: Inflamación Malformaciones Hematuria Cálculos Cáncer Traumatismo de vejiga, traumatismo de riñón.
- 20. Las contraindicaciones de una urografía se limitan a: hiperazoemia elevada ,enfermedad cardíaca grave, alergia al yodo y mieloma múltiple. En casos de embarazo, la paciente debe consultar con su especialista obstétrico en busca de un mayor beneficio por la urografía que los riesgos del examen sobre el feto.
- 21. El uso de medios de contraste yodatos ocasionalmente causa una reacción alérgica por la intolerancia a la base y puede producir náuseas, vómitos, prurito, sensación de malestar generalizado, erupción cutánea, tos, debilidad. La mayoría de los efectos adversos son casi siempre leves y se resuelven perfectamente con medidas terapéuticas.
- 22. Para poner de relieve las situaciones de riesgo, antes de un urograma se realizan los siguientes exámenes: electrocardiograma, azoemia, glicemia, creatinina, electroforesis proteica.
- 23. Es importante asegurar claridad intestinal en la radiografía, obtenido en ayunas o con una dieta básica de alimentos sencillos los días antes del examen, con el uso de laxantes o con una evacuación al menos 8 horas antes del examen.
- 24. Los medios de contraste utilizados son compuestos orgánicos a base de triodo, solubles en agua los que se inyectan por vía intravenosa o por infusión lenta. Una encuesta realizada correctamente debe permitir la exploración y el estudio de los riñones, cálices renales, uréteres y vejiga. Este último debe ser considerado cuando complete el llenado y, posteriormente, después de la micción del contraste.
- 25. La urografía por infusión intravenosa lenta está especialmente indicada en la pobreza de imágenes en la urografía estándar, y en casos de insuficiencia renal importante, incluso en cifras de urea en sangre
- 26. La diálisis (del griego dialisis, significando disolución, día, significa a través, y lysis, separación). Es un proceso mediante el cual se extraen las toxinas y el exceso de agua de la sangre, normalmente como terapia renal sustitutiva tras la pérdida de la función renal en personas con fallo renal.
- 27. La diálisis puede usarse para aquellos con un trastorno agudo de la función renal (insuficiencia renal aguda) o enfermedad renal crónica en etapa 5 (antes conocida como insuficiencia renal crónica).
- 28. .Esta última forma puede desarrollarse durante meses o años, pero en contraste con la insuficiente renal aguda, no suele ser reversible, considerándose la diálisis como una "medida de espera" hasta que se pueda realizar un trasplante renal, o a veces como la única medida de apoyo en los casos en los que un trasplante sería inapropiado.
- 29. Mientras están sanos, los riñones mantienen el equilibrio hidroelectrolítico del cuerpo. Aquellos productos finales del metabolismo que el cuerpo no puede eliminar con la respiración son excretados también a través de los riñones. También participan en el sistema endocrino produciendo eritropoyetina y calcitriol.
- 30. La eritropoyetina está implicada en la producción de eritrocitos y el calcitriol en la formación de hueso. La diálisis es un tratamiento imperfecto para reemplazar la función renal ya que no sustituye las funciones endocrinas del riñón. Los tratamientos de diálisis reemplazan algunas de esas funciones a través de la difusión (eliminación de desechos) y ultrafiltración (eliminación de líquidos).
- 31. Diálisis renal En medicina, la diálisis renal es un tipo de terapia de reemplazo renal usada para proporcionar un reemplazo artificial para la función perdida del riñón debido a un fallo peritoneal. En la diálisis peritoneal, una solución estéril especial, corre a través de un tubo a la cavidad peritoneal, la cavidad abdominal alrededor del intestino, donde la membrana peritoneal actúa como membrana semipermeable.
- 32. La hemofiltración es un tratamiento similar a la hemodiálisis, pero en este caso, la membrana es mucho más porosa y permite el paso de una cantidad mucho más grande de agua y solutos a través de ella. El líquido que pasa a través de la membrana (el filtrado) es desechado y la sangre restante en el circuito tiene sus deseados solutos y volumen fluido reemplazado por la adicción de un líquido especial de hemofiltración.
- 33. La hemodiafiltración es una combinación de hemodiálisis y hemofiltración, en ella es incorporado un hemofiltro a un circuito estándar de hemodiálisis. La hemodiafiltración se comienza a usar en algunos centros de diálisis para la terapia crónica de mantenimiento.
- 34. 1.- Diálisis Peritoneal Continuada Ambulatoria. En nuestro abdomen tenemos una membrana llamada Peritoneo, capaz de realizar la función de filtro, por lo que se puede utilizar para la realización de la función de riñón artificial. Este tratamiento se inicia con la colocación de un catéter en la cavidad abdominal, por el cual se introduce dos litros de líquido que se cambiará cuatro veces al día. Las ventajas de este tratamiento son las siguientes:
- 35. Limpieza de sustancias tóxicas de una forma continuada. Tener menos restricciones en la ingesta de líquidos y alimentación. Mejor control del peso y de la tensión arterial. Libertad para la realización de actividades de la vida cotidiana, a nivel laboral, social (uno mismo es el encargado de la realización del tratamiento)
- 36. 2. Diálisis Peritoneal automatizada (cicladora). Se realiza a través del peritoneo, pero mediante una máquina (cicladora) que va realizando la diálisis, con varios intercambios durante la noche, estos intercambios están programados por los especialistas. Está recomendado para personas con un funcionamiento adecuado del peritoneo y por motivos sociales. Para tener la realización de este tratamiento se debe seguir las recomendaciones de los especialistas.
- 37. HEMODIÁLISIS La hemodiálisis es la purificación de la sangre a través de un riñón artificial, que funciona como un filtro formado por varios miles de fibras de celofán. Que tienen pequeños orificios microscópicos, que permiten que el exceso de agua e impurezas salgan de la sangre y pasen a la solución dializante.
- 38. La hemodiálisis no cura los riñones, de ahí la importancia de cumplir con el tratamiento estipulado. El procedimiento no es doloroso, pero existen razones que pueden hacer sentirse mal cuando se está conectado a la máquina, por lo que siempre debe avisar si siente: náuseas, mareos, ruido en los oídos, debilidad, calambres musculares, dolor en el pecho, escalofríos, calor, frío, visión borrosa o cualquier sensación extraña.
- 39. Para poder purificar la sangre debe haber una manera de conectarle a la máquina, las vías de acceso son el medio para lograrlo y se usan las siguientes: Fístula arterio-venosa interna, fístula arterio venosa externa y catéter subclavio.
- 40. Fístula arterio-venosa interna Consiste en la unión de una arteria con una vena gruesa mediante una sencilla operación. Como resultado de eso, las venas del brazo se hacen más gruesas debido al flujo continuo de sangre. Puede usarse luego de un mes de estar funcionando. Cuando tiene la fístula instalada en el brazo, no debe usar reloj ni pulseras en el mismo, ni llevar cartera o sombrilla ni usar mangas apretadas u otra cosa estrecha que le apriete; no debe permitir que le tomen exámenes de laboratorio, la presión arterial o le apliquen inyecciones en dicho brazo.
- 41. Fístula arterio-venosa externa Consiste en la introducción de una cánula en una arteria y otra en una vena, colocada por un cirujano, se puede usar de inmediato. Se mantienen cubiertas con gasa limpia. Los cuidados a tener son: No tocarla, no mojarla, no permitir que la cánula se doble. No dejar que saquen muestras de sangre de ese brazo. Ni tomen la presión arterial. Ni apliquen inyecciones. Ni se debe usar cosas ajustadas.
- 42. Catéter subclavio Consiste en un catéter que coloca el médico en una vena localizada cerca del cuello a nivel del hombro, puede usarse de inmediato. Los cuidados a tener son: no tocar, ni mojar, ni descubrir.
- 43. Hipotensión arterial. Síndrome de desequilibrio, se siente mal, con dolor de cabeza, aumento de la presión arterial y convulsiones. Sangrado por cualquier parte. Calambres.
- 44. Es un pequeño dispositivo electrónico que controla la frecuencia del corazón. El marcapasos artificial es un pequeño aparatito metálico, que se implanta bajo la piel para tratar alternaciones del ritmo cardíaco, es decir, cuando el corazón no late de forma correcta.
- 45. Se utiliza para asistir al sistema de conducción del corazón, especialmente cuando el nodo sinusal, donde se genera el latido, ya no funciona o los impulsos eléctricos no se transmiten de forma adecuada.
- 46. Después de largos años en la mejora de la técnica, los marcapasos han llegado a ser sistemas seguros y fiables, haciendo de la medicación crónica una práctica totalmente superficial. Un marcapasos moderno tiene una vida estimada de entre 5 y 12 años. Posteriormente puede cambiarse muy fácilmente gracias a la estandarización de las conexiones de los electrodos.
- 47. Una vez superada la fase inicial del implante, en la que pueden producirse complicaciones como neumotórax, hemorragias o desplazamientos de electrodos, el marcapasos no suele dar problemas. Rara vez y de manera excepcional, podría producirse un mal funcionamiento del marcapasos al verse afectado por campos magnéticos producidos por otros aparatos eléctricos.
- 48. Se realiza una pequeña incisión debajo de la clavícula izquierda y se introduce el cable a través de una vena cercana hasta la aurícula derecha o el ventrículo derecho (dependiendo del tipo de trastorno que se esté tratando). Si el paciente solo necesita un electrodo, este se coloca en la cavidad (aurícula o ventrículo derecho) del corazón que se pretenda estimular.
- 49. Si necesita dos electrodos, se colocarán tanto en la aurícula como en el ventrículo derecho. Posteriormente, cuando el cable esté en el lugar adecuado (se confirma mediante rayos X), se conecta al marcapasos y este queda alojado debajo de la piel. El procedimiento finaliza cosiendo la incisión.
- 50. El marcapasos se implanta en personas con problemas de ritmo cardíaco (arritmias), generalmente para tratar bradicardias, es decir, cuando el corazón late muy despacio. Cuando esto ocurre: Circulación sanguínea no riega con suficiente potencia para llega al cerebro y algunas partes del cuerpo, que no reciben el oxígeno que necesitan. Los síntomas suelen ser mareo, cansancio, desmayo o falta de aliento.
- 51. Infarto , o una angina de pecho. La implantación de un marcapasos especial también puede ser indicada para algunos casos de insuficiencia cardíaca. El marcapasos también está indicado para personas con: Bloqueo del nodo auriculoventricular (AV). Bloqueo tronco del haz de His. Bloqueos de rama. Hemibloqueos.
- 52. RIESGOS DEL MARCAPASOS Algunas complicaciones podrían ser arritmias o sangrado.
- 53. Existen distintos tipos de marcapasos con varios parámetros a programar y diferente modalidades de estimulación. Algunos de ellos son: Monocameral Bicameral Resincronizador
- 54. MONOCAMERAL Consta de un generador y un solo cable que estimula y detecta una sola cavidad cardíaca, aurícula o ventrículo (según donde se fije el cable) a una frecuencia determinada por la programación. Esta estimulación cesará en el momento en que se produzca ritmo propio del paciente.
- 55. BICAMERAL En este tipo de marcapasos el generador está unido a dos cables. Uno está situado en la aurícula derecha y otro en el ventrículo derecho. El marcapasos bicameral posibilita la estimulación secuencial de las dos cámaras (aurícula y después ventrículo) o bien la detección auricular y ventricular en el caso de bloqueo aurículoventricular. También puede inhibirse en lo períodos en los que ambas cámaras laten normalmente.
- 56. RESINCRONIZADOR Es un tipo especial de marcapasos que se caracteriza por tener la posibilidad de estimular la aurícula y ambos ventrículos (derecho e izquierdo) de forma sincronizada, permitiendo de esta manera mejorar el gasto cardiaco. Los resincronizadores están indicados en pacientes que presentan insuficiencia cardiaca de moderada a grave y trastornos de conducción. El implante y control o seguimiento posterior es igual que el que se efectúa con los marcapasos convencionales. La diferencia principal está en el número de cables utilizados que en este caso es de tres.
- 57. GRACIAS
Notas del editor
- hiperazoemia.- concentración elevada de úurea y otros cuerpos nitrogenados en la sangre.
