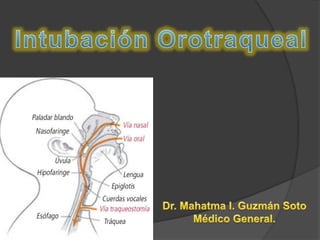
Intubación orotráquela
- 2. Es la colocación de un tubo endotráqueal a través de la boca hasta la tráquea. Avicena (980-1037) fue el primero en realizar una intubación orotráquea. Benjamin Puifg (1754) describió un dispositivo que dirigía hacia la laringe con el uso de los dedos para la reanimación de recién nacidos Kirstein inventó el laringoscopio a principios del siglo IX. No fue hasta finales de 1945 que la intubación endotráqueal se convirtió en un procedimiento habitual en la práctica médica. Es el procedimiento más utilizado en dichos servicios después de los accesos vasculares.
- 3. 1. Presencia de apnea 2. Incapacidad para mantener otra vía aérea por otros medios 3. Protección de la aspiración de sangre o vómito 4. Compromiso inminente o potencial de la vía aérea 5. Presencia de lesiones craneoencefalicas que requiere una ventilación asistida con una ECG < 8 puntos 6. Incapacidad de mantener oxigenación adecuada por otros medios 7. Escala de coma de Glasgow < 8 8. Anestesia general.FR >35 o <8 rpm < 30 rpm PaO2 < 70 mmHg a FiO2 >= 0,5 > 60 mmHg (FiO2 <50%) PaCO2 > 50 mmHg a FiO2 >= 0,5 < 50 mmHg Relacion Pa O2/CO2 >= 0,5 Capacidad Vital < 15 ml/Kg > 10 ml /Kg VEF1 > 10 ml/Kg Fuerza Inspiratoria <= -25cm H2O > -25 cm H2O
- 4. 1. Obstrucción total de las vías aéreas por traumatismo o herida. 2. Lesiones maxilofaciales con pérdida de las referencias anatómicas de la laringoscopia. 3. Lesión laringotraqueal 4. Dificultad de apertura oral 5. Sección de la tráquea. 6. Falta de “Ambu” 7. Impericia del personal encargado 8. Voluntad del paciente. Los pacientes con lesiones traumáticas cervicales no tienen una contraindicación formal para la intubación traqueal, se debe estabilizar la columna cervical y posteriormente se debe remover o abrir la porción anterior del collarín cervical para que la boca pueda ser abierta sin movilizar el cuello.
- 5. 1. Laringoscopio y juego de palas (rectas y curvas) de diferente tamaño 2. Tubos orotraqueales de diferente tamaño • Mujeres: # 7 - 8 • Hombres: # 7.5 - 8.5 3. Guías semirrígidas 4. Cánulas orofaringeas, nasofaringeas y mascarillas faciales de distinto tamaño 5. Balón auntoinflable de resucitación con válvula y bolsa reservorio 6. Fuente de oxigeno 7. Sistema y sonde de aspiración 8. Jeringas de 5-10 cm 9. Vendas y esparadrapos para fijación de tubo 10.Fármacos para facilitar la intubación 11.Carro de paro 12.Fonendoscopio
- 7. En urgencias, la valoración de las vías aéreas es menos completa 1- Preparación: •Determinar la dificultad para intubar al paciente. •Verificar permeabilidad de vía venosa. •Retirar dentaduras postizas. •Aspirar contenido gástrico. •Insuflar aire para verificar que el neumotaponamiento del tubo endotraqueal (TET) esté intacto. •Colocar el estilete o guía en el interior del TET evitando que la punta del mismo sobrepase la longitud del tubo. •Lubricar el TET con el nebulizador de lidocaína. •Verificar la correcta monitorización de los parámetros vitales. •Preoxigenar con FiO2 de 1 mediante máscara durante tres minutos
- 8. 1. Valoración de apertura general < 4cm 2. Distancia tiromentoniana < 6 cm (Escala de Patil Andreti) 3. Capacidad de subluxción de la mandibula 4. Clasificación de Cormack y Lehane 5. Clasificación de Mallampati 6. Distancia Esternomentoniana < 12 cm Predictores Anatómicos de Intubación Difícil
- 9. 2- Sedación y relajación: •Pacientes conscientes o excitados requieren sedación y relajación muscular para facilitar la intubación (antes de administrar las drogas, se deberá haber realizado la valoración de la vías aéreas para determinar la dificultad de la intubación). •Administración de atropina (0,02 mg/kg). •Sedación: midazolam (0.3 mg/kg) ó propofol (2 mg/kg) ó ketamina (1 a 2 mg/kg) ó etomidato (0.3 mg/kg) y finalmente parálisis muscular: succinilcolina (2 mg/kg) ó bromuro de pancuronio (0,1 mg/kg). •En pacientes con vía aérea difícil no administrar relajantes musculares.
- 10. 3.- Maniobras de intubación 1. Sujetar el laringoscopio con la mano izquierda e introducir la pala por la comisura bucal del lado contralateral, desplazando la lengua hacia el mismo lado de la mano y traccionando del laringoscopio hacia adelante y arriba, teniendo especial atención en no apoyarse sobre los dientes. 2. Visualizar la epiglotis. Situar la punta del laringoscopio en la vallecula (pala curva) o directamente en la epiglotis (pala recta) 3. Si se desea disminuir el riesgo de broncoaspiración se debe realizar por un compañero la maniobra de Sellick, la cual se lleva a cabo presionando hacia el fondo el cartílago cricoides, permitiendo de esta manera una ligera oclusión del esófago.
- 11. 4. Si la visualización de la glotis no es posible y además se desea disminuir el riesgo de broncoaspiración, un compañero debe realizar la maniobra de Burp, la cual se efectúa produciendo una movilización del cartílago cricoides de forma conjunta hacia el fondo, arriba y a la derecha, claro está sin que exista contraindicaciones. 5. Con la mano derecha se introduce el tubo (con guía), manteniendo la visión de las cuerdas vocales, deslizándolo e introduciéndolo a través de las cuerdas vocales hasta que veamos desaparecer el manguito de taponamiento. 6. La colocación correcta del tubo corresponde generalmente con la marca de 20-21 cm en el varón y de 19-20 cm en la mujer, debiendo ser precavido en notar que el manguito neumotaponador atraviese en su totalidad las cuerdas vocales, teniendo en cuenta que esta longitud es correlativa a la estatura y de la composición corporal del paciente. 7. Retirar el laringoscopio sin mover el tubo y la guía en caso de haberla utilizado. Inflar el manguito de taponamiento con 5 a 7cc de aire.
- 12. 8. Comprobar la colocación correcta del tubo en la tráquea. Auscultando primero en epigastrio y luego simétricamente en el tórax. 9. Se procede a la fijación del tubo con esparadrapo, recuerde evaluar su adecuada ubicación cada vez que el paciente sea movilizado. 10. Se pude introducir según crea conveniente una cánula orofaringea para impedir que el paciente muerda el tubo orotraqueal, obstruyendo el flujo aéreo. 11. Luego se conecta el tubo a la fuente de oxígeno y se inicia la ventilación artificial. 12. Si la intubación no se lleva a cabo en pocos segundos, se debe descontinuar el intento, preoxigenar nuevamente al paciente durante treinta segundos e intentarlo de nuevo. La interrupción máxima de la ventilación no debe pasar de 30 segundos.
- 13. Cuidados ulteriores •Monitorización continua de parámetros vitales incluyendo la oximetría de pulso. •Vigilancia del paciente. •Aspiración de secreciones traqueales según protocolo del servicio. •Evitar movimientos bruscos para prevenir dislocación del TET. •Sedación del paciente según necesidad. •Controlar la presión del neumotaponamiento por debajo de 25 cm/HB2BO
- 14. D U R A NT E L A I N T U B AC I Ó N Daño medular Excesiva demora de la RCP Aspiración Daño en dientes y prótesis Abrasiones corneales Perforación o laceración de faringe, laringe y/o tráquea. Luxación de un cartílago aritenoideo Paso del tubo endotraqueal al cráneo Epistaxis Problemas cardiovasculares: Extrasístoles ventriculares T V/FV: Si AP de isquemia miocárdica podría administrarse en la inducción 100mg de lidocaína al 1%. Bradiarritmias: Atropina iv 1mg. HipoTA HTA Hipoxemia
- 15. M I E N T RA S E L T U B O E S T Á C O LO CA D O Obstrucción o enrollamiento del tubo. Salida del tubo o progresión hacia bronquios Daño mecánico de alguna estructura de vía aérea superior Problemas relacionados con VM: neumotórax, NAVM. P O S T E R I O R A L A E X T U B AC I Ó N INMEDIATAS Laringoespasmo Aspiración MEDIO Y LARGO PLAZO Irritación o dolor de garganta Ulceraciones labio, boca, faringe, cuerda, laringe Adormecimiento de lengua (compresión del hipogloso) Laringitis Parálisis de cuerdas Edema laríngeo Granuloma laríngeo Sinequias de cuerdas Estenosis traqueal Muer te
- 16. Corrección de fallos en el emplazamiento del tubo Intubación esofágica Son signos de intubación esofágica: • La emisión de sonidos articulados (gruñidos, palabras incoherentes). • La ausencia de ruidos ventilatorios en ambos hemitórax a la auscultación. • La auscultación de gorgoteo a nivel epigástrico. • La presencia progresiva de distensión abdominal. Se puede dejar emplazado el tubo en el esófago (no olvidar inflarlo) y reiniciar el procedimiento, sirviendo el anterior tubo de guía. Sin embargo es importante destacar que la intubación esofágica puede causar espasmo laríngeo o del esófago torácico, favoreciendo el vomito y la regurgitación, especialmente si se insufla aire en el estómago.
- 17. Intubación endobronquial Es un signo de intubación endobronquial: • La ventilación asimétrica de los hemitórax a la auscultación. En este caso se debe retirar el tubo unos centímetros hasta que en la auscultación la ventilación sea simétrica en ambos hemitórax. Si no se retira el tubo y se insufla el manguito neumotaponador se pude provocar enfisema obstructivo e incluso neumotórax, atelectasias en el bronquio contralateral CRICOTIROIDOTOMÍA INTUBACIÓN RETRÓGRADA TRAQUEOTOMÍA QUIRÚRGICA TRAQUEOTOMÍA PERCUTÁNEA
- 18. CUÁNDO: Clínica favorable en el destete de la VM Recobrar el nivel de consciencia Resolución de las indicaciones iniciales TÉCNICAS Alerta Cabecero a 45º Faringe aspirada Mantener cerca el equipo de reIOT. Explicar procedimiento Desinflar el manguito Tos O2
- 19. 1. Intubacion orotraqueal, Jorge Torviso et al., Procedimientos de medicina interna., Pag. 39-46. 2. REv. MEd. clIN. coNdES - 2011; 22(3) 270-279 3. Portela M, Bugarín R.Intubación endotraqueal en urgencias extrahospitalarias. Guías Clínicas. Fisterra.com 2006; 6 (50). 4. Manual de procedimientos invasivos en Medicina Intensiva y Emergencias, Héctor R. Díaz Águila, et al. Intramed 2014.
Notas del editor
- Tabla 1.Contraindicaciones de las maniobras de Sellick y Burp. Trauma de la vía aérea superior: unión cricotraqueal. Patología de la columna cervical. * Trauma. * Artritis severa. Cuerpo extraño en la tráquea o en el esófago. Absceso retrofaríngeo. Divertículo esofágico superior.
